Syndrom kaudální regrese – dvě kazuistiky
Caudal regression syndrome – two case reports
Objective:
The authors demonstrate two cases of caudal regression syndrome (CRS), a rare malformative syndrom, seen mainly in cases of maternal diabetes with poor metabolic control.
Design:
Case report.
Setting:
Department of Obstetrics and Gynecology, Department of Medicine Regional Hospital Pardubice.
Cases:
The caudal regression syndrome (CRS) was revealed in two women with praegestational diabetes. The diagnosis was made at 18 and 20 weeks. The characteristic ultrasound findings include abrupt interruption of the spine and abnormal position of the lower limbs. The femur bones are fixed in a „V“ pattern, giving a typical „Buddha’s poise“.
A complete examination must be conducted for possible urinary and intestinal malformations. The mechanism leading to malformation is discussed in the article.
To prevent pregnancy at the time of bad controlled diabetes is the only way to minimaze the risk of producing a congenitally malformed baby including caudal regression syndrom in the population of diabetic mothers. Family planning and supervision by the specialists is always advisable.
Conclusion:
Early diagnosis of CRS is possible using vaginal ultrasound. Emphasis is placed on the association of abrupt disruption of dorsal or lumbar spine and abnormal images of the lower limbs fixed in a „V“ formation, which is characteristic sign of CRS.
Key words:
caudal regression syndrome, sacral agenesis, maternal diabetes, contraception in medically compromised women
:
Z. Kokrdová 1; J. Pavlíčková 2
:
Gynekologicko-porodnické oddělení Krajské nemocnice Pardubice, přednosta doc. MUDr. M. Košťál, CSc.
1; Interní oddělení Krajské nemocnice Pardubice, přednosta prim. MUDr. J. Hájek, CSc., Fakulta zdravotnických studií, Univerzita Pardubice
2
:
Ceska Gynekol 2008; 73(1): 58-62
Cíl:
Autorky popisují dva případy syndromu kaudální regrese (CRS), vzácné malformace plodu, která se nejčastěji vyskytuje u diabetických matek se špatnou metabolickou kompenzací.
Typ studie:
Kazuistika.
Název a sídlo pracoviště:
Porodnicko-gynekologické oddělení a Interní oddělení Krajské nemocnice Pardubice.
Kazuistiky:
Syndrom kaudální regrese byl odhalen u dvou žen s pregestačním diabetem mellitem. Diagnóza byla stanovena v 18. a 20. týdnu gravidity. Charakteristický ultrazvukový nález zahrnuje náhlé přerušení páteře a abnormální postavení dolních končetin. Stehenní kosti jsou fixovány do tvaru písmene V a vytvářejí typickou pozici Buddhy. U plodu je třeba dále pátrat po možných anomáliích uropoetického a gastrointestinálního systému.
V článku jsou dále diskutovány mechanismy vedoucí k této malformaci. Jedině mezioborovou spoluprací a zabráněním koncepce v období špatné kompenzace diabetu je možné předejít častějšímu výskytu vrozených vývojových vad včetně syndromu kaudální regrese v populaci těhotných diabetiček 1. a 2. typu.
Závěr:
Časná diagnóza syndromu kaudální regrese je možná pomocí vaginální ultrasonografie. Důraz je kladen na náhlé přerušení hrudní nebo bederní páteře a abnormální zobrazení dolních končetin fixovaných do tvaru písmene V, což je charakteristický znak syndromu kaudální regrese.
Klíčová slova:
syndrom kaudální regrese, sakrální ageneze, mateřský diabetes, kontracepce u zdravotně handicapovaných žen
ÚVOD
Syndrom kaudální regrese (CRS) je vzácnou malformací plodu, která byla poprvé popsána Geoffroy Saint Hilaire v 19. století ( 1852). Podobné pozorování popisující kompletní agenezi kosti křížové a části lumbální páteře bylo publikováno Friedelem v roce 1910. Označení „syndrom kaudální regrese“ (CRS) bylo poprvé použito v roce 1959 Duhamelem.
Na souvislost s diabetem matky upozornil Kučera se spolupracovníky v roce 1965. Součástí syndromu je variabilní postižení sakrální eventuálně lumbální části páteře, které je doprovázeno malformacemi urogenitálního a gastrointestinálního systému.
Dva případy takového postižení plodů, diagnostikované ve II. trimestru gravidity na našem oddělení v roce 2005 a 2006, nás vedly k získání více poznatků o tomto syndromu a jejich prezentaci na poli odborné literatury.
VLASTNÍ POZOROVÁNÍ 1
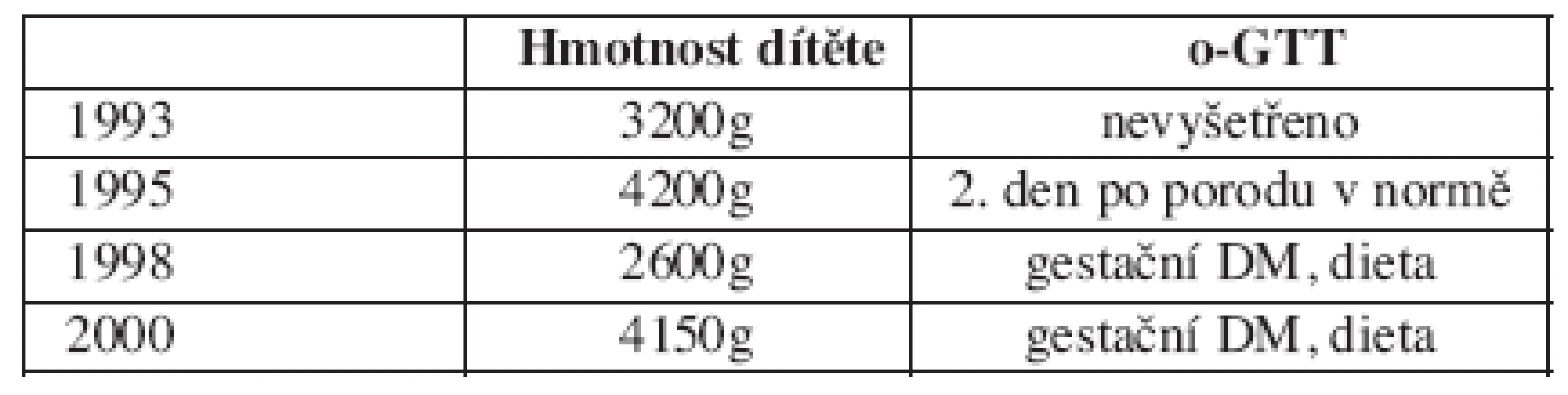
Multipara, 36 let s 3 roky trvajícím DM 2. typu, 2 roky léčeným PAD ( Novonorm 1,0 mg 1-1-1, Glukophage 500 0-0-1), byla přijata na oddělení rizikového těhotenství v 7. týdnu gravidity, kdy byla převáděna z perorálních antidiabetik na terapii inzulinem. Těhotná nynější graviditu neplánovala. V letech 1993 až 2000 4krát spontánně porodila v termínu ( tab. 1).
Jednalo se o těhotnou s androidním typem obezity a s BMI 36, bez přítomnosti diabetických komplikací. Při přijetí byla zahájena intenzifikovaná konvenční terapie inzulinem s celkovou substituční dávkou 30 j./den ( HM Actrapid, HM Insulatard), diabetická dieta s 225 g sach./den. V glykemických profilech nacházíme opakovaně hyperglykémie. Vysoká inzulinová rezistence je příčinou toho, že v 9. týdnu činí celková substituční dávka 90 j./den. Úvodní glykovaný hemoglobin (HbA1c) se nachází v neuspokojivém pásmu – 9,4% ( IFCC).
Těhotné bylo doporučeno ukončení gravidity v I. trimestru ze zdravotní indikace z důvodu vysokého rizika vzniku vrozených vývojových vad pro špatně kompenzovaný DM v období organogeneze s vysokou inzulinovou rezistencí, vysokou substituční dávkou inzulinu, vysokou hodnotu glykovaného hemoglobinu a pro aplikací PAD do 7. týdne gravidity. Z náboženských důvodů trvá pacientka na pokračování gravidity.
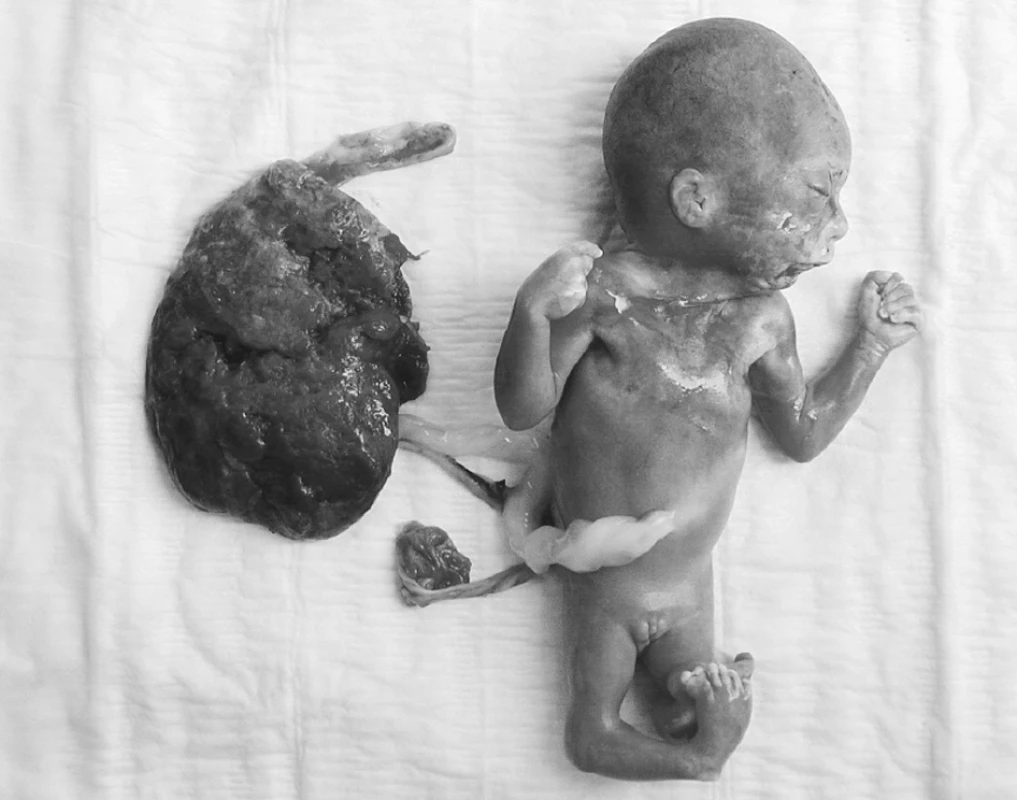
Triple test v 16. týdnu gravidity vykazuje normální hodnoty, pacientka odmítá AMC z věkové indikace. UZ vyšetření ve II. trimestru prokazuje mnohočetné postižení plodu s hrubými redukčními deformitami obou končetin, zkrácením bérců a pedes equinovarus. Je porušena segmentace bederní páteře, sakrum je zachováno, chybí levá ledvina a je přítomna těžká srdeční vada, nejspíše truncus arteriosus communis. Pacientka i nadále trvá na pokračování gravidity. Až pro současné vysoké riziko mateřských komplikací dává rodina souhlas k přerušení gravidity ze zdravotní indikace. Po intraamniální aplikací prostaglandinu probíhá přerušení gravidity hladce ve svodné analgezii, je potracen plod ženského pohlaví 420 g a 25 cm. Patolog prokazuje deformity dolních končetin, krátké femury, šavlovité tibie, kolenní klouby otočené o 180 st., polydaktylii, syndaktylii, vrozenou srdeční vadu: truncus arteriosus a defekt septa komor, agenezi levé ledviny a hydrocefalus (obr. 1, 2). Karyotypizace buněk plodu, získané před indukcí abortu odběrem vody plodové, prokazuje karyotyp 46, XX a dále normální množství AFP v plodové vodě. Po revizi dutiny děložní pokračuje pacientka dále v intenzifikované konvenční terapii inzulinem.
VLASTNÍ POZOROVÁNÍ 2
Primigravida, 29 let s DM 1. typu 13 let trvajícím bez projevů diabetických komplikací, byla přijata v 9. týdnu gravidity na oddělení rizikového těhotenství k nastavení terapie inzulinem. Jednalo se o obézní těhotnou s androidním typem obezity a BMI 39. Při přijetí činí celková substituční dávka 78 j. krátkodobě i dlouhodobě působícího inzulinu za den (HM Actrapid a Lantus). Diabetes mellitus je obtížně kompenzovatelný s opakovanými hyperglykémiemi a hypoglykémiemi v glykemických profilech a s těžkým dawn fenoménem. Dlouhodobě neuspokojivou kompenzaci diabetu potvrzuje i hodnota glykovaného hemoglobinu (HbA 1c 8,6 %, IFCC). Pacientka je 3 roky sledována pro chronickou tyreoiditidu a hypotyreózu, užívá Letrox 200 μg/den, v graviditě je laboratorně eufunkční.
Triple test v 16. týdnu vykazuje vysokou hodnotou sérového AFP, který odpovídá 3,87 MoM. UZ v 18. týdnu prokazuje mnohočetné vývojové vady, které jsou kompatibilní se syndromem kaudální regrese: Arnoldova-Chiariho malformace mozku s rozvíjejícím se hydrocefalem, horní lumbální myelokéla, pod její úrovní je páteř extrémně kyfoticky zakřivena, chybí sakrum, jsou patrny pouze ilické kosti, nikoliv osifikace v oblasti kostí sedacích, malý močový měchýř, lze předpokládat anomálii ledvin. Hypoplazie dolních končetin s ekvinovarózním postavením nožek a jedinými osifikovanými bércovými kostmi.
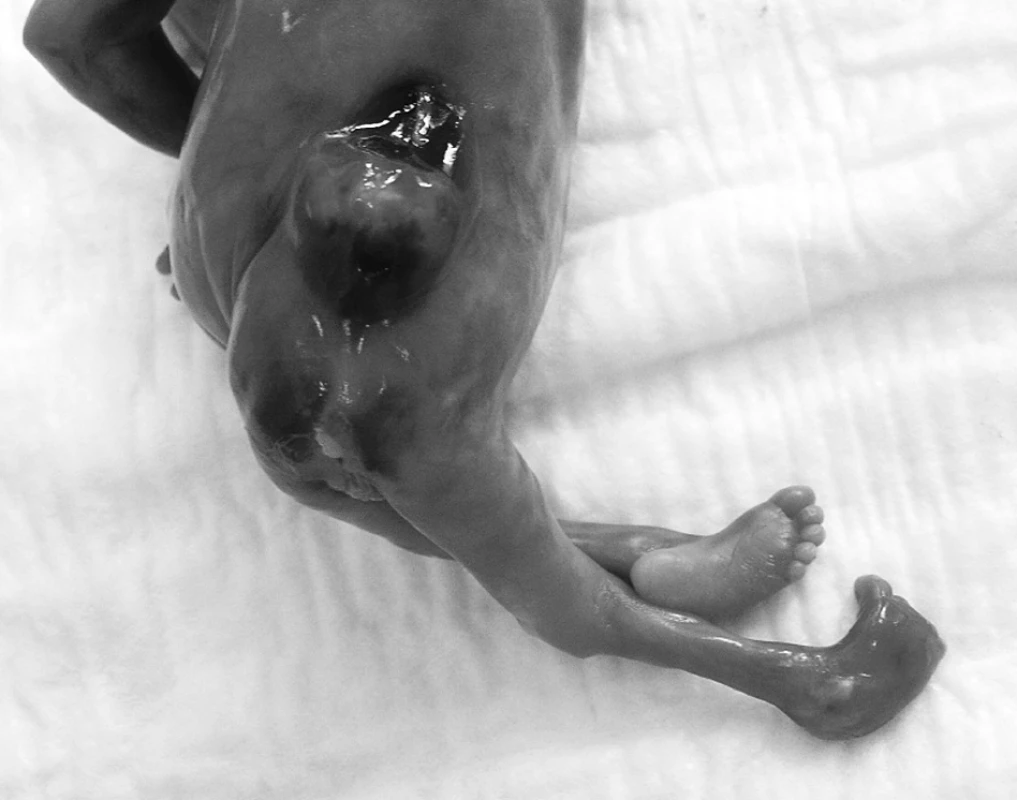
Indukovaný potrat ve II. trimestru intraamniální aplikací prostaglandinů probíhá bez komplikací ve svodné analgezii. Je potracen plod mužského pohlaví 220 g/19 cm. Patolog prokazuje meningomyelokélu v lumbosakrální oblasti délky 20 mm, hydrocefalus internus, mozečkové tonzily ve foramen occipitale magnum, hypoplazii dolních končetin, pedes equinovarus (obr.3, 4). Pacientka dále pokračuje v intenzifikované konvenční terapii inzulinem. Vzhledem k nuliparitě plánuje spolu s ošetřujícím diabetologem další graviditu do období lepší kompenzace diabetu.
DISKUSE
Na prahu 21. století můžeme říci, že se perinatologické ukazatele, jako je perinatální a mateřská mortalita žen s pregestačním diabetes mellitus, již prakticky neliší od výsledků zdravé populace. Na rozdíl od perinatální mortality je perinatální morbidita dětí diabetických matek dvakrát až třikrát vyšší. Nejvíce se na ní podílí vyšší výskyt vrozených vývojových vad u novorozenců těchto matek.
Objev inzulinu v roce 1922 a vývoj dalších pomůcek pro diabetiky, které jim pomohou dosáhnout fertilního věku, vede k absolutnímu nárůstu diabetiček 1. typu v populaci těhotných. Dlouhodobé trvání nemoci přináší častější výskyt diabetických komplikací u pacientek ve fertilním věku. Změnou stravovacích návyků a životního stylu populace (nadbytku tuků a cukrů a nedostatku pohybu) se setkáváme s pandemií diabetu 2. typu jako civilizační choroby, diabetes mellitus 2. typu se přesouvá do mladších věkových skupin. Rovněž přesouvání těhotenství z důvodu budování kariéry do pozdějšího věku zvyšuje výskyt DM 2. typu v populaci těhotných.
Vedle známého faktu, že dekompenzovaný diabetes může způsobit na počátku těhotenství častější spontánní potraty, je prokázanou skutečností, že výskyt vrozených vývojových vad u matek s diabetem 1. a 2. typu v těhotenství je v přímé souvislosti se stavem metabolické kompenzace v době koncepce a v prvních týdnech těhotenství. Americká DIEP studie (Diabetes in Early Pregnancy Study) prokazuje souvislost mezi koncentracemi glykovaného hemoglobinu (HbA1c) a výskytem kongenitálních malformací. S rostoucí koncentrací glykovaného hemoglobinu v době koncepce roste i počet vrozených vývojových vad.
Obě naše pacientky potvrzují výše uvedené. Otěhotněly v době nedostatečné kompenzace diabetu (vysoké glykované hemoglobiny), u diabetičky 2. typu byla podávána dvojkombinace perorálních diabetik do 7. týdne gravidity, v obou případech pak bylo ke kompenzaci diabetu třeba vysoké substituční dávky inzulinu.
Vrozené vývojové vady u dětí diabetických žen postihují řadu orgánů, podobně jako je tomu ve zdravé populaci. Jako nejčastější se vyskytují srdeční vady jako je transpozice velkých cév, septální defekty. Centrální nervový systém postihují poruchy uzávěru neurální trubice, anencefalie, gastrointestinální ústrojí a urogenitální systém jsou postiženy agenezemi a atreziemii příslušných orgánů. Kongenitální malformací, která je specifická pro diabetes je syndrom kaudální regrese (CRS). Syndrom je přibližně dvěstěkrát častější u dětí matek s diabetes mellitus než u zdravých žen. V populaci těhotných diabetiček 1. a 2. typu je uváděna incidence mezi 0,2 až 1 %. Mechanismus vedoucí k této malformaci u diabetických matek není dosud znám. Hledání přesně definovaného teratogenu je obtížné vzhledem k tomu, že diabetes mellitus zasahuje do metabolismu bílkovin, cukrů i tuků. Byly prováděny pokusy na zvířatech, které prokázaly stejné postižení, pokud byla embrya vystavena extrémním teplotám, rentgenovému záření, některým lékům (lithium, sulfonamidy). Rovněž těžká malnutrice s deficitem vitaminu A i E indukovala u zvířecích embryí tuto malformaci. I když se syndrom kaudální regrese objevuje převážně sporadicky, jsou referovány i rodinné výskyty, kde je uváděna možná autozomálně dominantní dědičnost s postižením lokalizovaném na 6. chromozomu. Podle Say a kol. je přenos vázán na X chromozom, homozygotní stav je letální.
Syndrom kaudální regrese může být různě klinicky vyjádřen. Postižení páteře může sahat od kostrčních až k hrudním obratlům. Ostatní abnormality odrážejí stupeň postižení mesodermu zadní středočárové osy embrya. Postižení zahrnuje:
- agenezi nebo hypoplazii obratlů sahající až k hrudní páteři, malformace obratlů vedou ke vzniku klínovitých obratlů (hemivertebrae);
- defect neurální trubice je odpovědný za vznik spina bifida nebo meningokély;
- agenezi rekta nebo atrezii anu;
- agenezi vulvy nebo indiferentní pohlaví;
- postižení Wolfova a Müllerova vývodu vede k unilaterální nebo bilaterální agenezi ledvin a močovodů, v případě postižení pohlavního ústrojí odhalí vyšetřování agenezi dělohy i pochvy, ovaria jsou na svém obvyklém místě;
- agenezi močového měchýře, při postižení alantois;
- pedes equinovarus, abnormální rotaci dolních končetin v kyčelních kloubech.
Někteří autoři považují sirenomelii za hlavní formu syndromu kaudální regrese. Podle Twicklera a kol. [6] jde ale o dvě zcela odlišné podmínky. CRS a sirenomelie mají sice shodné klinické embryologické rysy, ale objevují se v rozdílných situacích. Sirenomelie je provázena oligohydramniem a renální agenezí, plody postižené CRS se vyvíjejí v prostředí normhydramnia nebo polyhydramnia. Nebyla prokázána souvislost sirenomelie u plodu s výskytem diabetes mellitus u matky. Jsou popisovány případy sirenomelie u matek užívajících kokain v I. trimestru gravidity. Teratogenní efekt kokainu je dobře znám, způsobuje totiž vazokonstrikci vedoucí k hypoxémii a krvácení. V 11 případech sirenomelie byly nalezeny cévní malformace, které vedly k poruchám prokrvení kaudální části embrya. Sirenomelie je také 150krát častější u dvojčetné monochoriální gravidity.
Prognóza syndromu kaudální regrese závisí na rozsahu postižení páteře a přidružených anomaliích. Mírné formy CRS s agenezí kostrče jsou často nepoznány nebo objeveny náhodně. Ageneze kosti křížové je provázena anomáliemi vývodného systému močového a poruchami funkce močového měchýře. Rozsáhlejší postižení páteře je spojeno s velkým množstvím přidružených anomálií. Incontinentia alvi et urinae je často sdružena s paraplegií. Defekty páteře sahající až k Th 12 jsou obvykle letální. Doporučení týkající se pokračování gravidity závisí na závažnosti postižení plodu a přidružených anomáliích. Postižení našich plodů bylo závažné, provázené v prvním případě truncus arteriosus communis, ve druhém případě Arnoldovou-Chiariho malformací mozku s rozvíjejícím se hydrocefalem, rozsáhlou horní lumbální myelokélou. Obě pacientky souhlasily s ukončením gravidity. Po potratu plodů byl syndrom dále potvrzen genetikem a patologem.
Diagnóza syndromu kaudální regrese je možná na konci I. trimestru pomocí vaginální ultrasonografie. U našich dvou případů jsme syndrom diagnostikovali až v 18. a 20.týdnu gravidity. Jednalo se o pacientky s vysokým BMI, a tudíž s obtížnými akustickými podmínkami pro ultrazvukové vyšetřování.
První podezření na toto postižení lze vyslovit při CRL (crown rump length) neodpovídající délce gestačního stáří, protruzi dolní části páteře a hypomobilitě dolních končetin plodu.
ZÁVĚR
Syndrom kaudální regrese se nejčastěji vyskytuje u gravidit komplikovaných mateřským diabetes mellitus, zvláště v přídech neuspokojivé metabolické kompenzace. Vaginální ultrasonografie je užitečná pro časný záchyt postižení. CRL neodpovídající délce gestačního stáří a hypomobilita dolních končetin může být prvním příznakem syndromu kaudální regrese. V pozdějším stadiu je charakteristická kombinace náhlého přerušení páteře a postavení dolních končetin, které utvářejí obraz písmene „V“ . Při dalším vyšetřování plodu je třeba se zaměřit na anomalie uropoetického a gastrointestinálního systému plodu.
Obě námi uváděné kazuistiky opět připomínají nutnost těsné mezioborové spolupráce diabetologa a gynekologa vedoucí k načasování gravidity do období co možná nejlepší kompenzace diabetu 1. a 2. typu. Jedině tak je možné zabránit vzniku vrozených vývojových vad v populaci těhotných diabetiček.
MUDr. Zuzana Kokrdová
Porodnicko-gynekologické oddělení
Pardubická krajská nemocnice
Kyjevská 44
532 03 Pardubice
Sources
1. Dudorkinová, D., Kučera, J. Syndrom kaudální regrese s projevy arthrogryposis multiplex congenita a znaky dalších syndromů u dítěte diabetické matky. Prakt Lék, 1983, 63, s. 758-760.
2. Finer, NN., Bowen, P., Dunbar, LG. Caudal regression anomalad (sacral agenesis) in siblings. Clin Gen, 1978, 13, p. 353-358.
3. Herrmann, J., Brauer, M., Scheer, I., et al. Extrahepatic biliary atresia and caudal regression syndrom in an infant of a diabetic mother. J Pediatric Surg, 2004, 39, p. 20-22.
4. Say, B., Coldwell, JG. Hereditary defect og the sacrum. Hum Genet, 1975, 27, p.231-234.
5. Subtil, D., Cosson, M., Houfflin, V., et al. Early detection of caudal regression syndrom: specific interest and findings in three cases, Eur J Obstet Gynaecol Reprod Biol, 1998, 80, p.109-112.
6. Twickler, D., Budorick, N., Pretorius, D., et al. Caudal regression versus sirenomelia: sonografic clues. J Ultrasound Med, 1993, 12, p.323-330.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicineArticle was published in
Czech Gynaecology

2008 Issue 1
Most read in this issue
- Caudal regression syndrome – two case reports
- Abdominal Sacrocolpopexy – Simple and Still Actual Method in the Treatment of Vaginal Vault Prolapse?
- Birth Defects, Medical Outcome and Somatic Development in Children Conceived after Intracytoplasmic Sperm Injection (ICSI)
- Thyroid Disease in the Pregnancy and Hypotrophy of Newborns