Vliv aplikace GnRH analog na peroperační a postoperační výsledky myomektomie u žen v reprodukčním věku
Effect of GnRH analogues pre-treatment on myomectomy outcomes in reproductive age women
Objective:
To evaluate the role of three-monthly pre-treatment with gonadothropin releasing hormone (GnRH) analogues prior to myomectomy for women in comparison with control group of patients with no application. Analysis is focused on peroperative and postoperative results of surgery treatment for women with clinically symptomatic uterine fibroids in reproductive age with interest in getting pregnant.
Design:
Prospective clinical study.
Setting:
Gynecological and Obstetric Clinic of Medical Faculty of Masaryk University and the University Hospital Brno.
Main measures:
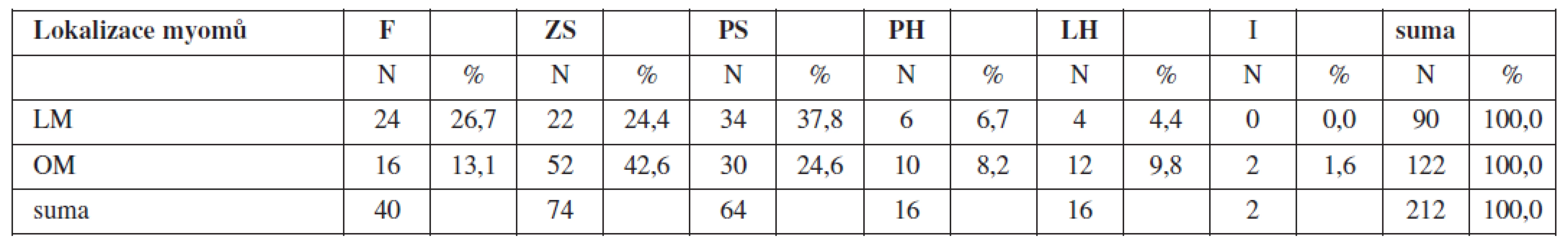
The group of 212 patients with symptomatic uterine fibroids detected by ultrasound. 90 patients (42.5%) underwent laparoscopic myomectomy (LM) and 122 patients (57.5%) underwent open laparotomic myomectomy (OM). In the selected group we were observing the common number of exstirpated uterine fibroids, their size, anatomical localisation, depth of invasion of dominant exstirpated uterine fibroid in relation to uterine wall.
Methods:
Both groups of patients were randomised into two parts. The group LM with GnRH pre-treatment contained 42 patients (19,8 %) and control group with no pre-treatment 48 patients (22.7%). Laparotomic part of study was divided into two groups with preoperative application of GnRH analogues 44 patients (36,7 %) and control group OM with no application 44 patients (20.8%). The main outcome measures were peroperative blood loss, duration of surgery, the length of hospital stay, evidence of per - and postoperative complications and the final results by second look laparoscopy (SLL).
Results:
In the observed group LM with pre-treatment of GnRh analogues there was significantly higher volume of blood loss (p = 0.0003), significantly longer duration of surgery (p = 0.0063) and significantly higher lenght of hospital stay (p = 0.0025) compared with control group. We have not found a significant difference in the incidence of peroperational converse to laparotomy, final result of neoformation of uterus wall and occurrence of postoperative adhesions by SLL in observed LM group compared with control group. In the observed OM group with pre-treatment of GnRH analogues there was no significant difference in: peroperative blood loss (p = 0.5324), duration of surgery (p = 0.3927) neither average length of hospital stay compared with control group. In the OM group, there was significantly lower incidence of recidives of uterine fibroids observed by SLL (p = 0.0025) and no significant difference of occurrence of postoperative adhesions compared with control group. We have not found significant difference in the incidence of peroperative complications, early and late postoperative complications in group of LM and OM in comparison with control groups.
Conclusion:
Application of GnRH analogues in observed group of patients before LM and OM have not lead to improvement of peroperative results in comparison with control group. Pre-treatment of GnRh analogues before OM have lead to significant drop in recidives of uterine fibroids observed by SLL (p = 0.0025) compared with control group.
Key words:
GnRh analogues, laparoscopic myomectomy, laparotomic myomectomy, peroperative results, postoperative results.
Authors:
R. Hudeček; Z. Ivanová; M. Šmerdová; S. Pánková; R. Krajčovičová
Authors‘ workplace:
Gynekologicko-porodnická klinika LF MU a FN Brno, přednosta prof. MUDr. P. Ventruba, DrSc., MBA
Published in:
Ceska Gynekol 2012; 77(2): 109-117
Category:
Original Article
Overview
Cíl:
Vyhodnocení efektu aplikace GnRH analog v tříměsíčním režimu před plánovanou myomektomií ve srovnání s kontrolní skupinou bez aplikace GnRH analog. Analýza je zaměřena na peroperační a postoperační výsledky chirurgického řešení klinicky symptomatických děložních myomů u žen v reprodukčním věku se zájmem o následnou graviditu.
Typ studie:
Prospektivní klinická studie.
Název a sídlo pracoviště:
Gynekologicko-porodnická klinika Lékařské fakulty Masarykovy univerzity a Fakultní nemocnice Brno.
Materiál:
Soubor 212 pacientek se sonograficky diagnostikovanou symptomatickou děložní myomatózou. U celkem 90 pacientek (42,5 %) byla provedena laparoskopická myomektomie (LM) a u 122 pacientek (57,5 %) byla provedena otevřená, laparotomická myomektomie (OM). V charakteristice souboru byl sledován celkový počet exstirpovaných myomů, velikost, anatomická lokalizace a hloubka invaze dominantního exstirpovaného myomu ve vztahu k děložní stěně.
Metodika:
Obě skupiny pacientek randomizovány na dvě ramena. Sledovaný soubor LM s předoperační aplikací GnRH analog 42 pacientek (19,8 %) a kontrolní soubor LM bez předoperační aplikace GnRH analog 48 pacientek (22,7 %). Laparotomická část studie členěna na sledovaný soubor OM s předoperační aplikací GnRH analog 78 pacientek (36,7 %) a kontrolní soubor OM bez předoperační aplikace GnRH analog 44 pacientek (20,8 %). V souborech byla sledována peroperační krevní ztráta, délka chirurgického výkonu, délka hospitalizace, výskyt peroperačních a postoperačních komplikací a výsledný nález při second look laparoskopii (SLL).
Výsledky:
Ve sledovaném souboru LM s předoperační aplikací GnRH analog byla signifikantně vyšší peroperační krevní ztráta (p = 0,0003), signifikantně delší čas chirurgického výkonu (p = 0,0063) a signifikantně vyšší průměrná délka hospitalizace (p = 0,0025) proti kontrolnímu souboru. Ve sledovaném souboru LM nebyl signifikantní rozdíl ve výskytu peroperační konverze v laparotomii, nebyl signifikantní rozdíl ve výsledném stavu neoformace těla děložního a nebyl signifikantní rozdíl ve výskytu postoperačních adhezí při SLL proti kontrolnímu souboru. Ve sledovaném souboru OM s předoperační aplikací GnRH analog nebyl signifikantní rozdíl v peroperační krevní ztrátě (p = 0,5324), v délce chirurgického času výkonu, (p = 0,3927), ani v průměrné délce hospitalizace proti kontrolnímu souboru (p = 0,7145). Ve sledovaném souboru OM byl signifikantně nižší výskyt recidivy myomatózy při SLL (p = 0,0025) a nebyl signifikantní rozdíl ve výskytu postoperačních adhezí proti kontrolnímu souboru. Ve sledovaném souboru LM a OM nebyl signifikantní rozdíl ve výskytu peroperačních komplikací, časných a pozdních postoperačních komplikací proti kontrolním souborům.
Závěr:
Aplikace GnRH analog ve sledovaném souboru před LM i OM nevedla ke zlepšení peroperačních výsledků ve srovnání s kontrolní skupinou. Aplikace GnRH analog ve sledovaném souboru před OM vedla k signifikantnímu poklesu recidivy myomatózy při SLL (p = 0,0025) ve srovnání s kontrolní skupinou.
Klíčová slova:
GnRH analoga, laparoskopická myomektomie, laparotomická myomektomie, peroperační výsledky, postoperační výsledky.
ÚVOD
Děložní myomy patří mezi mezenchymové benigní nádory vznikající proliferací hladké svaloviny děložního těla. Jsou nejčastějšími nádory dělohy, které jsou diagnostikovány u 30–50 % žen v reprodukčním věku. Jde o hormonálně závislý nádor, v jehož tkáních jsou přítomny estrogenové a progesteronové receptory. Topograficko-anatomická charakteristika myomů významně ovlivňuje jejich klinické projevy i výsledný efekt terapie [3].
Klinické projevy myomatózy ovlivňuje především velikost, lokalizace a počet leyomyomů. Většina menších myomů je zpravidla asymptomatická. Jako klinicky významné lze označit myomy, které způsobují potíže, jsou objemné nebo rychle rostoucí nebo se vyskytují u žen s dosud neuzavřenou reprodukční funkcí, zvláště pak u žen sterilních či infertilních. Mezi krvácivé klinické symptomy v příčinném vztahu k děložním myomům patří hypermenorea a menoragie, které jsou ovlivněny zejména lokalizací myomů. Myom klenoucí se do děložní dutiny komprimuje endometrium, tím je porušena vaskularizace a fyziologické odlučování endometria. Velké subserózní myomy mohou naopak růst dlouho asymptomaticky a projevují se až v pozdějším období zejména bolestivými symptomy, mezi které patří pelvipatie, dysmenorea a dyspareunie. V případě akutní nekrózy myomu nebo při torzi pendlujícího myomu dominuje v klinickém obraze akutně vzniklá bolest s peritoneálním drážděním a obrazem náhlé příhody břišní. Ženy s objemnými myomy udávají nespecifické tlakové obtíže a pocit prosáknutí až edému podbřišku, často ve spojení s obstipací a obtížnou či častou mikcí. Tyto příznaky se označují jako „bulky symptoms“ [14].
Specifickým problémem je vztah myomů k fertilitě ženy. Většina klinických studií prokazuje signifikantně horší reprodukční výsledky u žen s intramurálně uloženými myomy [6, 9, 11]. Nález myomu jako jediné verifikované patologie je udáván u téměř 10 % neplodných žen [1, 10]. Patofyziologické mechanismy vlivu myomů na fertilitu ženy představují jednak porušení celistvosti povrchu endometria, které ohrožuje implantaci, dále nepravidelný růst endometria, který narušuje proces implantace, a embryo nidující přímo nad myomem může mít zhoršené cévní zásobení v rámci placentace. Anatomické deformace vyvolané myomem mohou ztěžovat vstup spermií do oblasti děložního hrdla, a nepříznivě tak ovlivnit jejich transport. Poruchy děložní kontraktility mají nepříznivý vliv na transport spermií a embrya a myomy mohou být příčinou uzávěru tubárních ústí [15]. Komplexní vliv myomů na reprodukci a klinický benefit jejich operační terapie u pacientek plánujících graviditu přesto zůstává stále nevyjasněný. Pokles fertility byl přesvědčivě prokázán v přímé souvislosti s deformací děložní dutiny u žen se submukózními nebo intramurálními myomy [15].
Děložní myomatóza patří ke klasicky uváděným příčinám spontánních i opakovaných potratů (sekundární anatomický faktor), a to zejména v II. trimestru gravidity, kdy se podílí až na 1/3 všech abortů [20]. Těhotenské ztráty u žen s myomy jsou spojovány s nálezem nízkého, omezeně vaskularizovaného endometria, se zvýšenou děložní kontraktilitou nebo se zánětlivými procesy děložní sliznice v důsledku degenerace myomu. Všechny uvedené okolnosti mohou potenciálně zhoršit vývoj placenty nebo placentaci a následně ohrožovat vývoj embrya či plodu. Obecně je riziko reprodukčních ztrát u žen s myomem menším než 3 cm považováno za zanedbatelné [15]. Přesto v literatuře udávané výsledky studií u žen s diagnostikovanými intramurálními či submukózními myomy do 3 cm vykazují 40% frekvenci abortů v I. trimestru, 17% frekvenci potratů v II. trimestru a 33% abortů u myomů subserózních (bez ohledu na velikost myomu) při 16% frekvenci abortů u kontrol [1].
Řada klinických studií doporučuje u sterilních žen s diagnózou signifikantního myomu o velkosti nad 4 cm myomektomii a toto doporučení se opírá o významné zlepšení reprodukčních výsledků (conception rate, delivery rate) proti výsledkům žen léčených konzervativně [2, 5, 12, 18]. Až 60 % žen po exstirpaci myomu spontánně otěhotní do 24 měsíců po výkonu [16]. Většina žen, které po myomektomii otěhotní, otěhotní do jednoho roku po výkonu, po více než 12 měsících od primárního výkonu počet gravidit prudce klesá [1].
Kauzální farmakoterapie myomů má za cíl zmenšení jejich velikosti a redukci vaskularizace. Nejrozšířenějšími hormonálními preparáty pro léčbu myomů jsou agonisté gonadoliberinů (GnRH analoga). GnRH analoga vazbou na receptory GnRH v hypofýze způsobí pokles produkce FSH, LH, ovariálních steroidů a hypoestrogenní stav, jehož důsledkem je zmenšení objemu myomu i celé dělohy (asi o 35–65 % v průběhu tří měsíců terapie). Sekundárně je léčba provázena typickými projevy hypoestrinismu a při dlouhodobé aplikaci i poklesem kostní denzity. Po vysazení GnRH analog se myomy během několika měsíců vrátí ke své původní velikosti [4]. Z výše uvedených důvodů je krátkodobá aplikace GnRH analog využívána v rámci hormonální přípravy před vlastním chirurgickým řešením, tj. myomektomií. Výhody této předléčby byl potvrzeny klinickými studiemi [7, 8]. Ve vlastní prospektivní klinické studii jsme se zaměřili na efekt aplikace GnRH analog před plánovanou myomektomií u symptomatických děložních myomů žen v reprodukčním věku se zájmem o následnou graviditu. V komparaci s kontrolní skupinou pacientek bez aplikace GnRH analog byl vyhodnocen vliv hormonální předléčby pomocí GnRH analog na peroperační a postoperační výsledky laparoskopické i otevřené, laparotomické myomektomie.
Cíl práce
Vyhodnocení efektu aplikace GnRH analog v tříměsíčním režimu před plánovanou myomektomií ve srovnání s kontrolní skupinou bez aplikace GnRH analog. Analýza je zaměřena na peroperační a postoperační výsledky chirurgického řešení klinicky symptomatických děložních myomů u žen v reprodukčním věku se zájmem o následnou graviditu.
SOUBOR PACIENTEK
Soubor sestával z 212 pacientek reprodukčního věku (33±5 let) se sonograficky diagnostikovanou symptomatickou děložní myomatózou. U celkem 90 pacientek (42,5 %) byla provedena laparoskopická myomektomie (LM) a u 122 pacientek (57,5 %) otevřená, laparotomická myomektomie (OM). Obě skupiny pacientek randomizovány na dvě ramena. Sledovaný soubor LM s předoperační aplikací GnRH analog 42 pacientek (19,8 %) a kontrolní soubor LM bez předoperační aplikace GnRH analog 48 pacientek (22,7 %). Laparotomická část studie je členěna na sledovaný soubor OM s předoperační aplikací GnRH analog 78 pacientek (36,7 %) a kontrolní soubor OM bez předoperační aplikace GnRH analog 44 pacientek (20,8 %) (tab. 1).
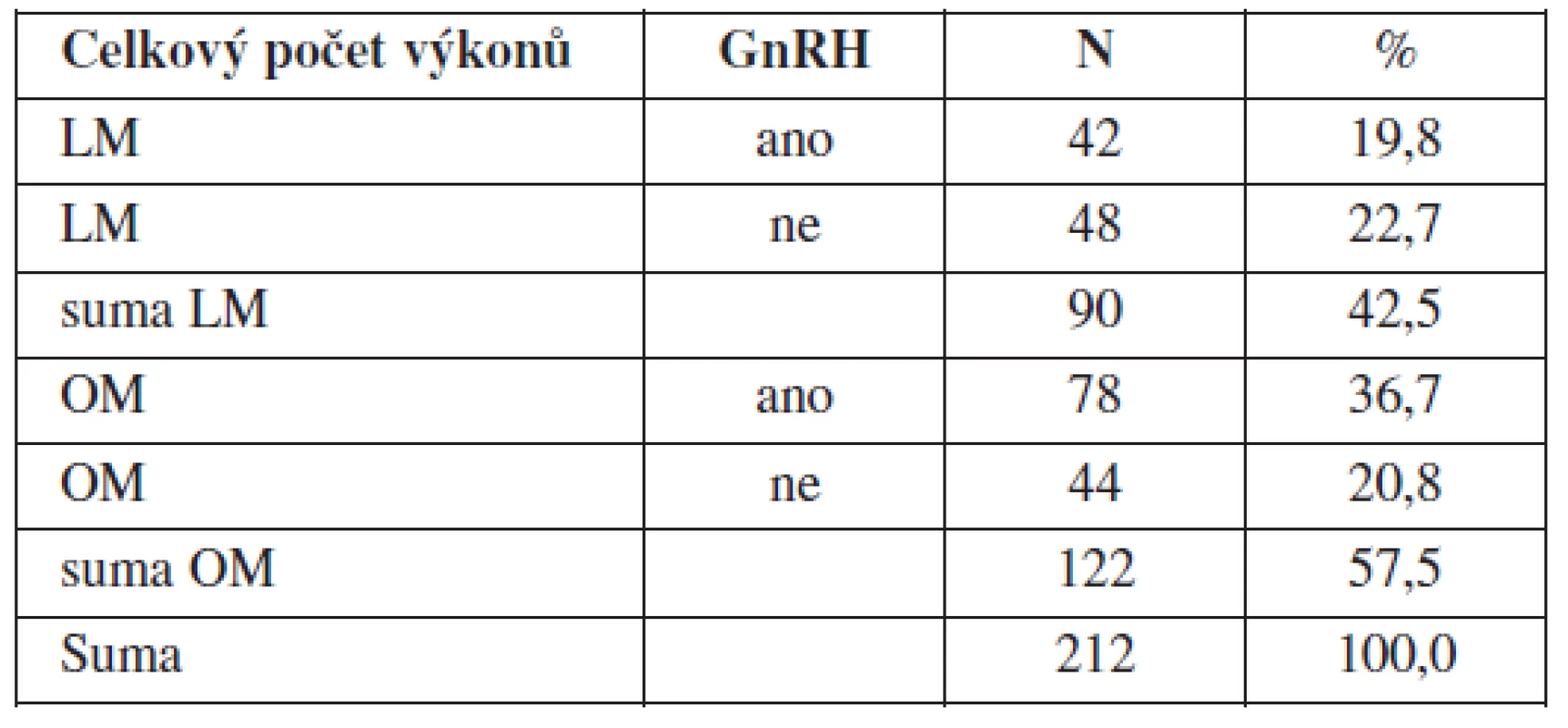
V charakteristice souboru byl sledován celkový počet exstirpovaných myomů u konkrétní pacientky. V souboru LM byl exstirpován solitární myom v 68 případech (75,6 %), dva myomy ve 12 případech (13,3 %), tři myomy v 8 případech (8,9 %), a více než tři myomy ve 2 případech (2,2 %). V souboru OM exstirpován solitární myom v 82 případech (68,3 %), dva myomy v 18 případech (14,8 %), tři myomy ve 14 případech (11,5 %), a více než tři myomy v 8 případech (6,6 %) (tab. 2).
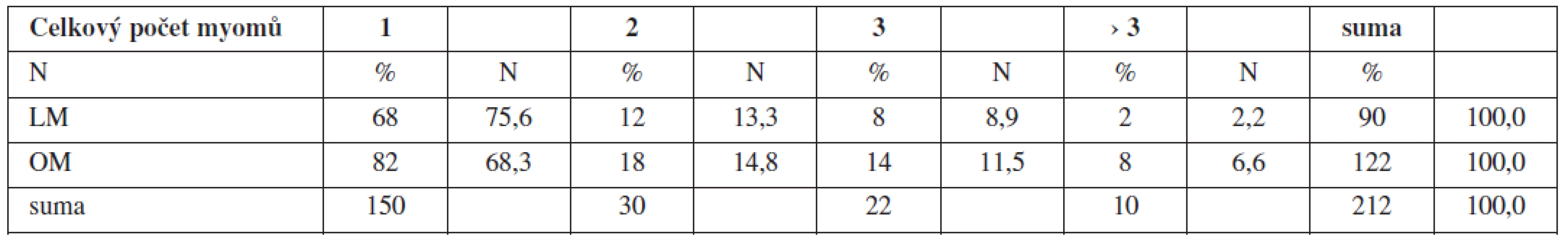
V charakteristice souboru byla sledována velikost dominantního exstirpovaného myomu. V souboru LM byl exstirpován dominantní myom ≤30 mm v 36 případech (40,0 %), dominantní myom 30–60 mm ve 48 případech (53,3 %), dominantní myom 60–90 mm v 6 případech (6,7 %), a nebyl laparoskopicky exstirpován myom větší 90 mm. V souboru OM byl exstirpován dominantní myom ≤30 mm ve 2 případech (1,6 %), dominantní myom 30–60 mm v 56 případech (45,9 %), dominantní myom 60–90 mm v 50 případech (41 %), a dominantní myom větší 90 mm ve 14 případech (11,5 %) (tab. 3).
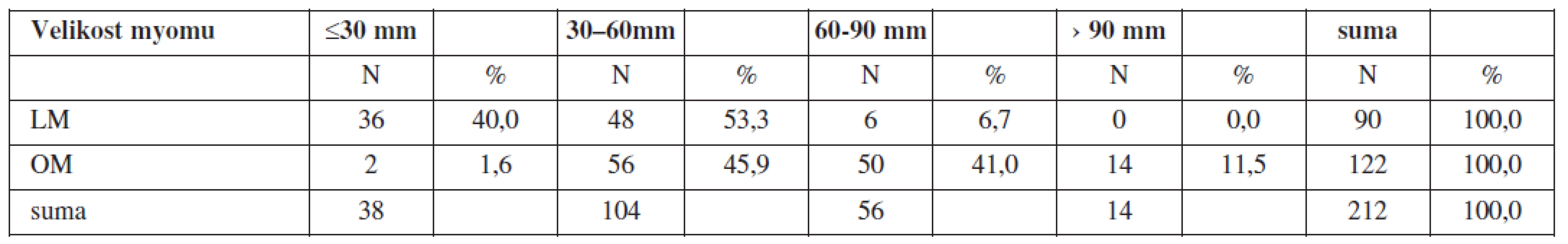
V charakteristice souboru byla dále sledována anatomická lokalizace dominantního exstirpovaného myomu. V souboru LM byl exstirpován dominantní myom z fundu dělohy u 24 případů (26,7 %), ze zadní stěny dělohy u 22 případů (24,4 %), z přední stěny dělohy u 34 případů (37,8 %), z pravé hrany dělohy v 6 případech (6,7 %), z levé hrany dělohy ve 4 případech (4,4 %). V souboru OM byl exstirpován dominantní myom z fundu dělohy v 16 případech (13,1 %), ze zadní stěny dělohy u 52 případů (42,6 %), ze přední stěny dělohy u 30 případů (24,6 %), z pravé hrany dělohy v 10 případech (8,2 %), z levé hrany dělohy ve 12 případech (9,8 %), z istmu dělohy ve 2 případech (1,6 %) (tab. 4).
V charakteristice souboru se rovněž sledovala hloubka invaze dominantního exstirpovaného myomu ve vztahu k děložní stěně. V souboru LM byl exstirpován pendlující dominantní myom ve 30 případech (46,0 %), subserózní myom ve 46 případech (51,1 %), intramurální myom ve 14 případech (15,6 %). V souboru OM byl exstirpován pendlující dominantní myom v 6 případech (4,9 %), subserózní myom ve 40 případech (32,8 %), intramurální myom v 74 případech (60,7 %), istmicky lokalizovaný myom ve 2 případech (1,6 %) (tab. 5).
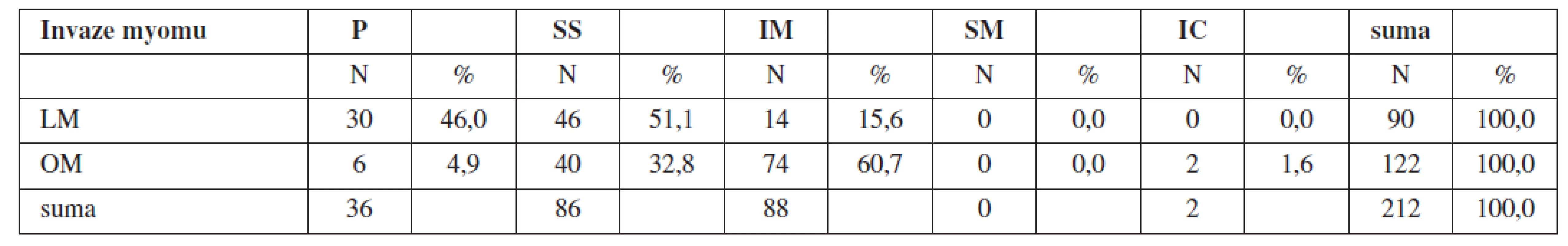
METODIKA
Předléčba pacientek se sonograficky diagnostikovanou symptomatickou děložní myomatózou ve sledovaném souboru v tříměsíčním režimu před plánovanou myomektomií byla realizována pomocí aplikace Goserelin acetátu 3,6 mg (1 amp s.c. celkem 3x ą čtyři týdny). Po aplikaci poslední dávky do šesti týdnů byly pacientky referovány k operační intervenci. V kontrolním souboru byly pacientky referovány k operační intervenci bez předchozí aplikace Goserelin acetátu v proliferační fázi menstruačního cyklu.
Děložní myomatóza byla u 90 pacientek (42,5 %) řešena laparoskopicky, cestou monopolární disekce povrchu myomu a následnou exstirpací bipolárním disektorem s intrakorporální laparoskopickou suturou myometria jednotlivými vstřebatelnými stehy a s morselací myomů. V průběhu operace byla podána i.v. medikace 2 amp. methylergometrinu (MEM), (1 amp. MEM před exstirpací myomu a 1 amp. MEM před suturou myometria) + 5 j. oxytocinu/500 ml 5% glukózy i.v. po výkonu + peroperačně bolus antibiotik. Sutura myometria po laváži břišní dutiny fyziologickým roztokem byla kryta antiadhezivním gelem se 100% kyselinou hyaluronovou, bez drenáže břišní dutiny.
Sonograficky diagnostikovaná symptomatická děložní myomatóza byla u 122 pacientek (57,5 %) řešena laparotomicky, cestou monopolární disekce povrchu myomu a následnou exstirpací monopolárním nožem se suturou myometria jednotlivými vstřebatelnými stehy. V průběhu operace byla podána i.v. medikace 2 amp. MEM, (1 amp. MEM před exstirpací myomu a 1 amp. MEM před suturou myometria) + 5 j. oxytocinu/500 ml 5% glukózy i.v. po výkonu + peroperačně bolus antibiotik. Sutura myometria po laváži břišní dutiny fyziologickým roztokem byla kryta antiadhezivním gelem se 100% kyselinou hyaluronovou, bez drenáže břišní dutiny.
Peroperačně byla v obou skupinách myomektomií (LM a OM) sledována krevní ztráta (měřeno sukcí v ml před výplachem dutiny břišní), dále délka chirurgického času výkonu (min), sledovány peroperační komplikace (krevní ztráta nad 500 ml, traumatismus močového měchýře, traumatismus kličky střevní, poranění velkých cév retroperitonea, anesteziologické komplikace. V případech LM byla sledována peroperační nutnost konverze v laparotomii pro rozsah nálezu nebo laparoskopicky neřešitelné krvácení.
V časném postoperačním období (během hospitalizace) byl v obou skupinách myomektomií (LM a OM) hodnocen výskyt krvácivých komplikací, nutnost reoperace, rozpad rány, výskyt infekčních, gastrointestinálních a anesteziologických komplikací a délka hospitalizace (dny). V pozdním postoperačním období (6–8 týdnů po primárním výkonu) hodnocen výskyt hypermenorey, algomenorey, pánevní bolesti, obtížné defekace či mikce a výskyt dyspareunie.
Pacientky ze studie byly referovány k „second look“ laparoskopii (SLL) za 8–12 týdnů po primárním výkonu. V průběhu SLL se posoudil výsledný stav neoformace děložního těla po myomektomii (ad integrum, s reziduálním nálezem a deformací děložního těla, s recidivou myomatózy či s nedostatečným efektem výkonu). Dále se sledoval výskyt adhezivního procesu orgánů malé pánve k sutuře myometria a nutnost eventuální laparoskopické adheziolýzy.
Sledované parametry byly statisticky hodnoceny pomocí Mannova-Whitneyho testu a pomocí Fischerova exact testu.
VÝSLEDKY
1. Vliv aplikace GnRH analog na peroperační krevní ztrátu
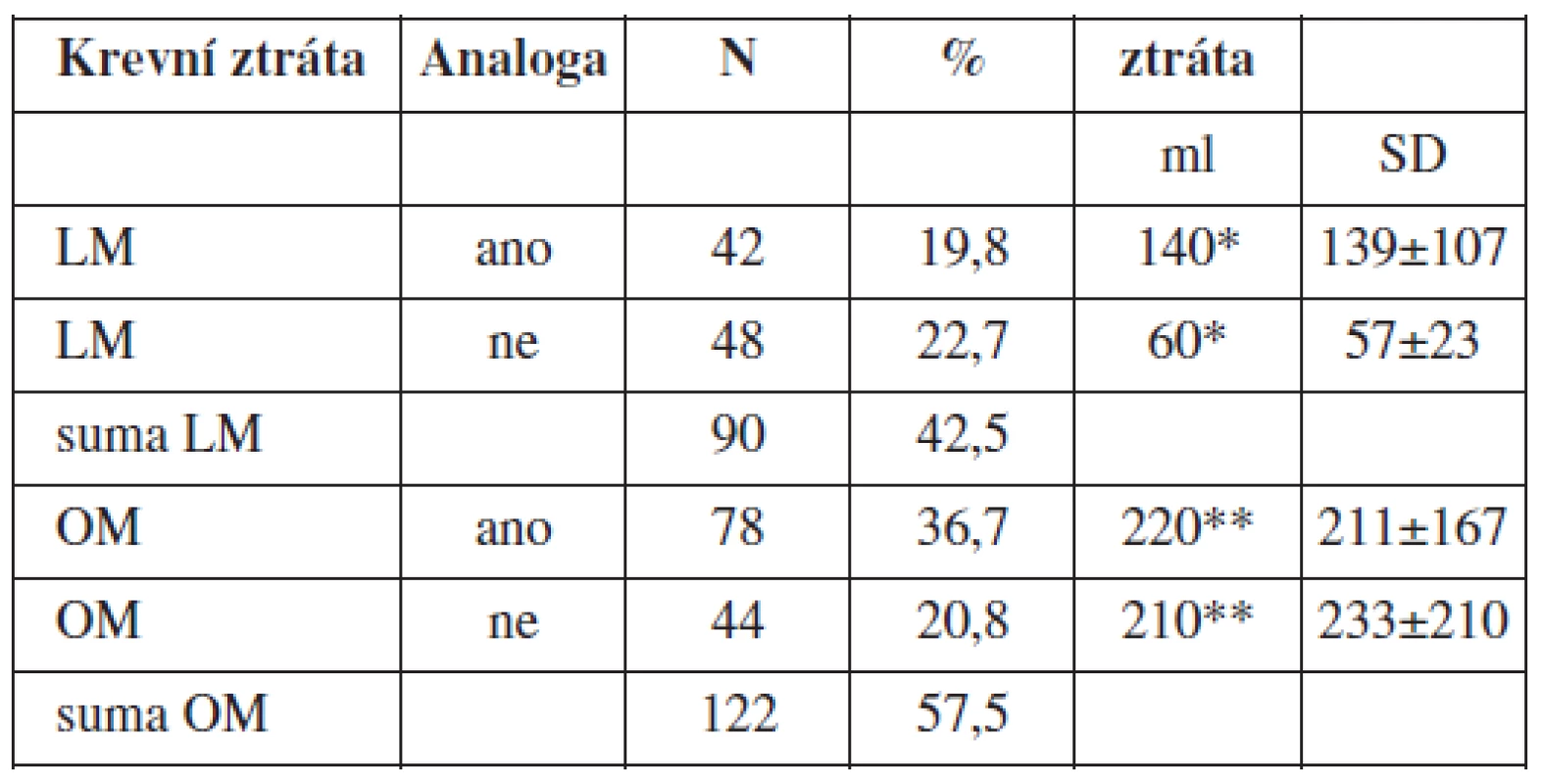
Peroperačně v obou skupinách myomektomií (LM a OM) byla sledována krevní ztráta (ml). Ve sledovaném souboru LM s předoperační aplikací GnRH analog byla peroperační krevní ztráta 140 ml [139±107 ml] a v kontrolním souboru LM bez předoperační aplikace GnRH analog byla peroperační krevní ztráta 60 ml [57±23 ml] (p = 0,0003). Ve sledovaném souboru OM s předoperační aplikací GnRH analog byla peroperační krevní ztráta 220 ml [211±167 ml] a v kontrolním souboru OM bez předoperační aplikace GnRH byla peroperační krevní ztráta 210 ml [233±210 ml] (p = 0,5324) (tab. 6).
2. Vliv aplikace GnRH analog na délku chirurgického času výkonu
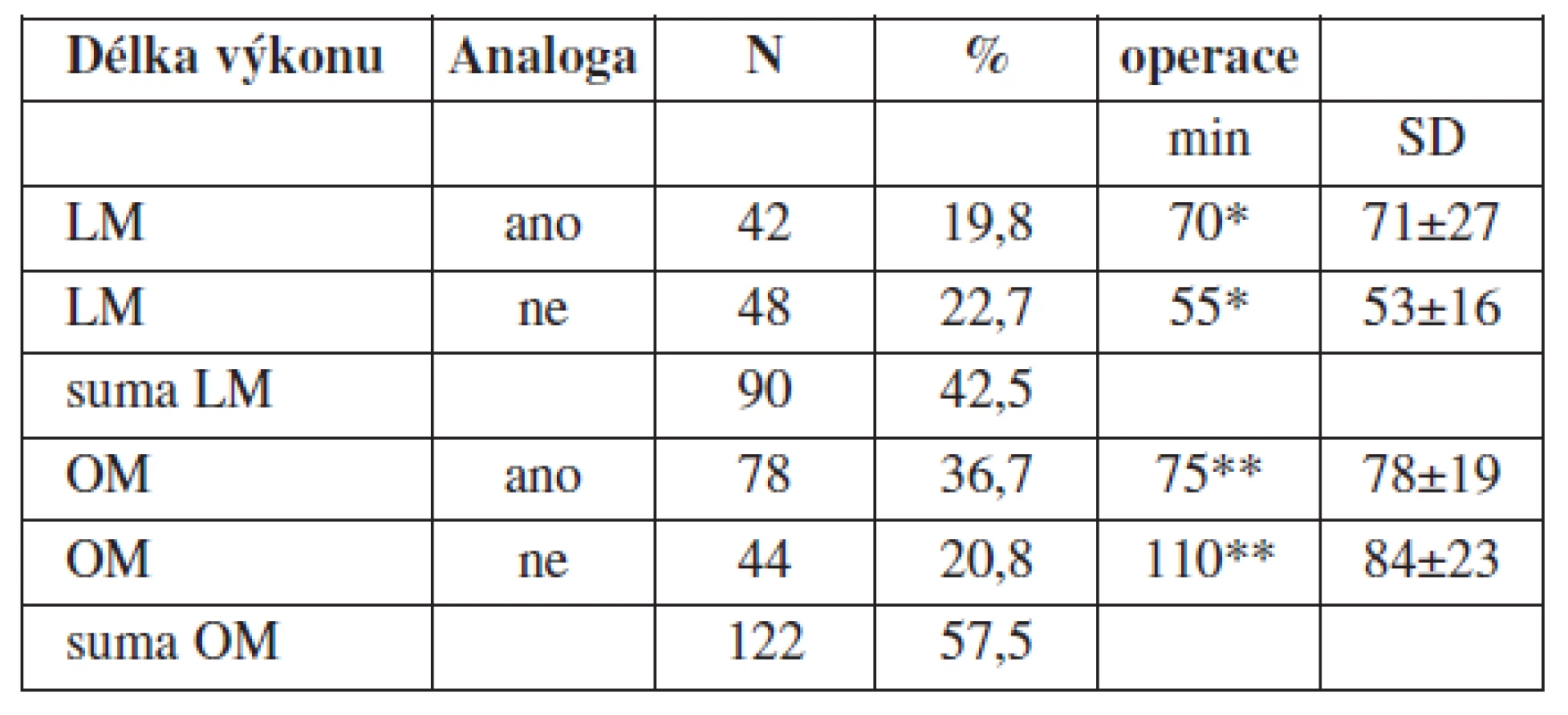
Peroperačně v obou skupinách myomektomií (LM a OM) byla sledována délka chirurgického času výkonu (min). Ve sledovaném souboru LM s předoperační aplikací GnRH analog byla délka chirurgického času výkonu 70 min [71±27 min] a v kontrolním souboru LM bez předoperační aplikace GnRH analog byla délka chirurgického času výkonu 55 min [53±16 min] (p = 0,0063). Ve sledovaném souboru OM s předoperační aplikací GnRH analog byla délka chirurgického času výkonu 75 min [78±19 min] a v kontrolním souboru OM bez předoperační aplikace GnRH byla délka chirurgického času výkonu 110 min [84±23 min], (p = 0,3927) (tab. 7).
3. Vliv aplikace GnRH analog na výskyt peroperačních komplikací
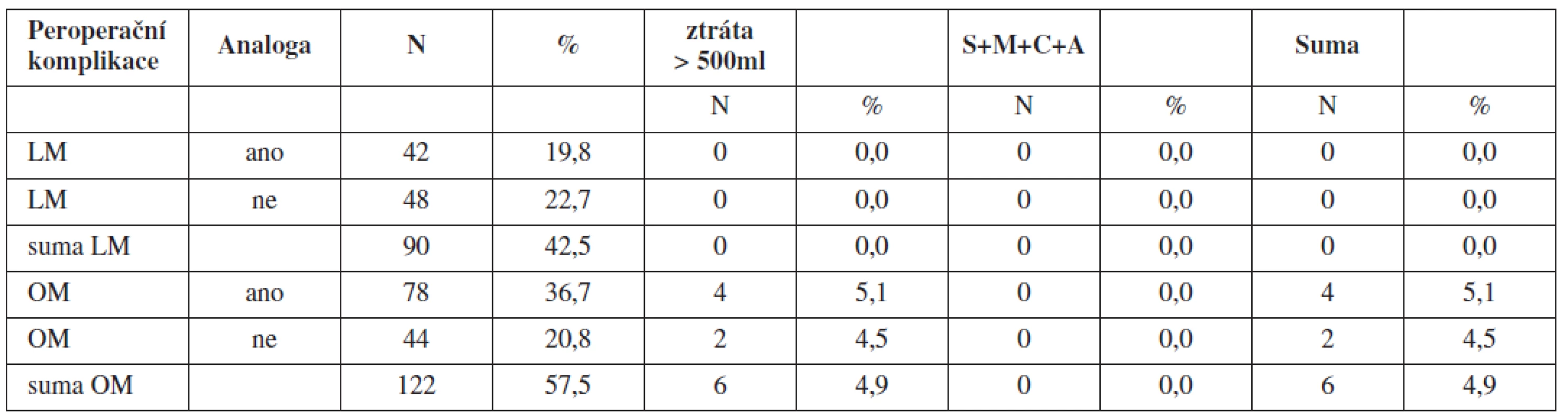
Výskyt peroperační komplikací byl sledován v obou skupinách myomektomií (LM a OM). Ve sledovaném souboru LM s předoperační aplikací GnRH analog ani v kontrolním soubor LM bez předoperační aplikace GnRH analog nebyla zaznamenána peroperační komplikace charakteru: krevní ztráta nad 500 ml, traumatismus močového měchýře, traumatismus střevní kličky, poranění velkých cév retroperitonea, anesteziologická komplikace (tab. 8). V případech LM byla sledována peroperační nutnost konverze v laparotomii pro rozsah nálezu nebo laparoskopicky neřešitelné krvácení. Ve sledovaném souboru LM s předoperační aplikací GnRH analog versus kontrolní soubor LM bez předoperační aplikace GnRH analog byla registrována nutnost konverze v laparotomii pro rozsah nálezu v 15 případech (35,7 %) respektive ve 3 případech (6,3 %) kontrolního souboru a dále byla registrována nutnost konverze v laparotomii pro laparoskopicky neřešitelné krvácení v jednom případě (2,4 %) ve sledovaném souboru a v jednom případě (2,1 %) kontrolního souboru.
Ve sledovaném souboru OM s předoperační aplikací GnRH analog proti kontrolnímu souboru OM bez předoperační aplikace GnRH analog byla zaznamenána krevní ztráta nad 500 ml ve 4 případech (5,1 %) a ve 2 případech (4,5 %) v kontrolním souboru. Ve sledovaném souboru OM s předoperační aplikací GnRH analog proti kontrolnímu souboru OM bez předoperační aplikace GnRH analog nebyla zaznamenána peroperační komplikace charakteru: traumatismus močového měchýře, traumatismus střevní kličky, poranění velkých cév retroperitonea, anesteziologická komplikace (tab. 8).
4. Vliv aplikace GnRH analog na výskyt časných postperačních komplikací
V časném postoperačním období nebyla registrována v žádné z obou skupin myomektomií (LM a OM) krvácivá komplikace, nutnost reoperace, rozpad rány, ani výskyt infekčních, gastrointestinálních a anesteziologických komplikací.
5. Vliv aplikace GnRH analog na délku hospitalizace
V obou skupinách myomektomií (LM a OM) byla sledována délka hospitalizace (dny). Ve sledovaném souboru LM s předoperační aplikací GnRH analog byla průměrná délka hospitalizace 4,3 dnů [4,3±1,4 d.] a v kontrolním souboru LM bez předoperační aplikace GnRH analog byla průměrná délka hospitalizace 3 dny [3,0±1,2 d.] (p = 0,0025). Ve sledovaném souboru OM s předoperační aplikací GnRH analog byla průměrná délka hospitalizace 5,5 dnů [5,5±1,0 d.] a v kontrolním souboru OM bez předoperační aplikace GnRH byla průměrná délka hospitalizace 5,5 dnů [5,6±0,8 d.] (p = 0,7145) (tab. 9).
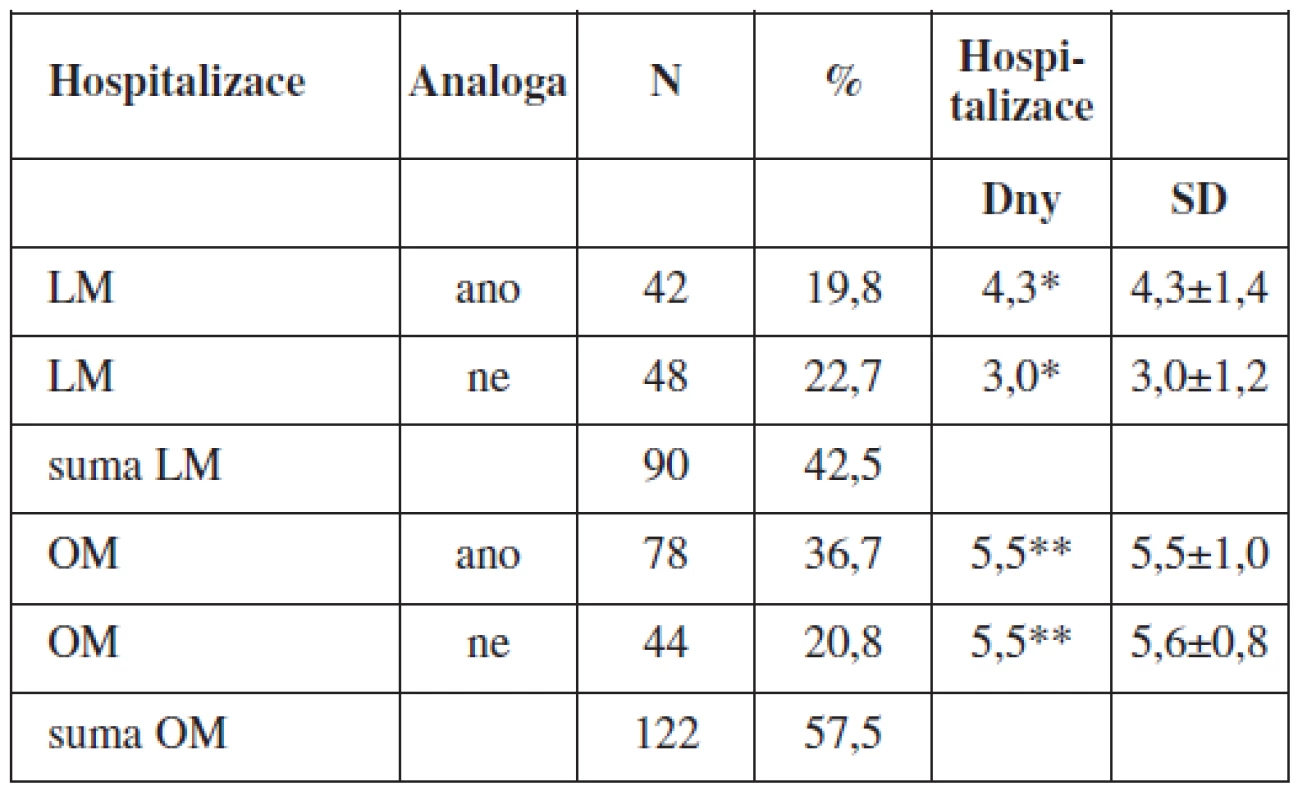
6. Vliv aplikace GnRH analog na výskyt pozdních postperačních komplikací
V pozdním postoperačním období (6–8 týdnů po výkonu) byl v obou skupinách myomektomií (LM a OM) hodnocen výskyt hypermenorey, algomenorey, pánevní bolesti, obtížné defekace či mikce a výskyt dyspareunie. Ve sledovaném souboru LM s předoperační aplikací GnRH analog byly registrovány 2 případy pelvialgie (4,8 %) a v kontrolním souboru LM bez předoperační aplikace GnRH analog byly registrovány 2 případy hypermenorey (4,2 %), 2 případy obtížné defekace (4,2 %), 2 případy dysurie (4,2 %). Celkem tedy v kontrolním souboru LM bez předoperační aplikace GnRH analog bylo registrováno 6 pozdních postoperačních komplikací (12,5 %) (p = 0,1429) (tab. 10).
Ve sledovaném souboru OM s předoperační aplikací GnRH analog byly registrovány 4 případy hypermenorey (5,1 %), 2 případy algomenorey (2,6 %), 4 případy pelvialgie (5,1 %), 2 případy obtížné defekace (4,2 %), a 2 případy dyspareunie. Celkem tedy 14 případů pozdních postoperačních komplikací (17,9 %). V kontrolním souboru OM bez předoperační aplikace GnRH analog bylo registrováno 6 případů hypermenorey (13,6 %), 10 případů pelvialgie (22,7 %), další komplikace nebyly zaznamenány. Celkem tedy 16 případů pozdních postoperačních komplikací (36,4 %), (p = 0,0516) (tab. 10).
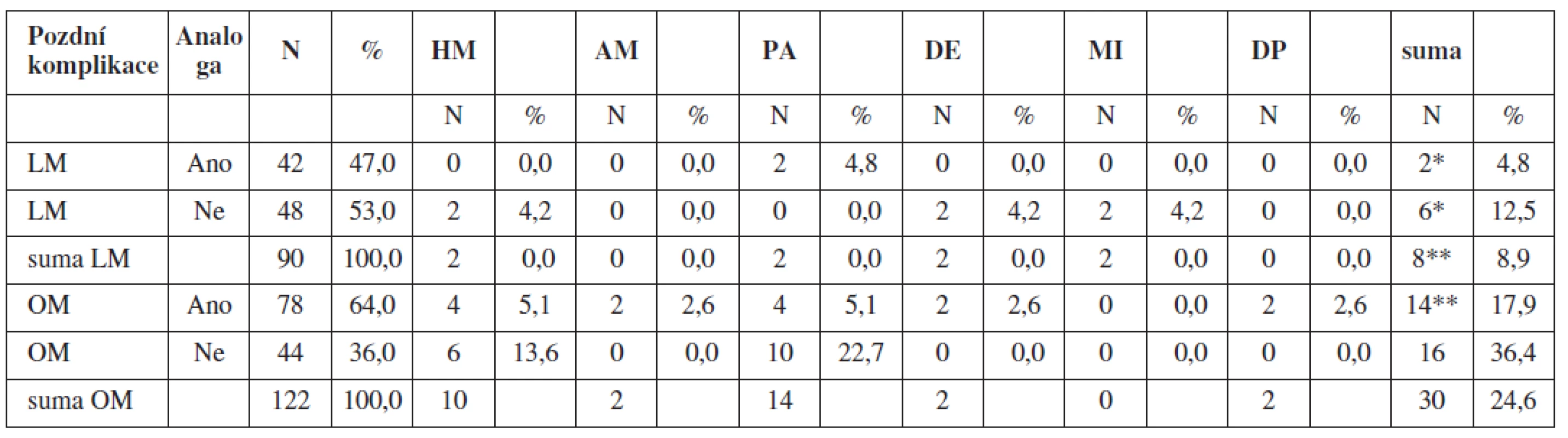
7. Vliv aplikace GnRH analog na výsledky second look laparoskopie
Výsledky „second look“ laparoskopie (SLL) po LM za 8–12 týdnů po primárním výkonu. Celkem bylo provedeno 24 výkonů SLL (57,1 %) ve sledovaném souboru LM s předoperační aplikací GnRH analog a 24 výkonů SLL (50,0 %) v kontrolním souboru LM bez předoperační aplikací GnRH analog.
V průběhu SLL ve sledovaném souboru LM s předoperační aplikací GnRH analog byl posouzen výsledný stav neoformace děložního těla po myomektomii bez reziduálního nálezu a dostatečnou neoformací děložního těla v 16 případech (66,7 %) a v kontrolním souboru LM ve 22 případech (91,7 %)
V průběhu SLL ve sledovaném souboru LM s předoperační aplikací GnRH analog byl posouzen výsledný stav neoformace děložního těla po myomektomii s reziduálním nálezem a deformací děložního těla ve 2 případech (8,2 %) a v kontrolním souboru LM nebyl zaznamenán reziduální nález a deformace děložního těla. V průběhu SLL ve sledovaném souboru LM s předoperační aplikací GnRH analog byl posouzen výsledný stav neoformace děložního těla po myomektomii s recidivou myomatózy v 6 případech (25,0 %) a v kontrolním souboru LM byla zaznamenána recidiva myomatózy těla děložního ve 2 případech (8,3 %) (p = 0,0865) (tab. 11).
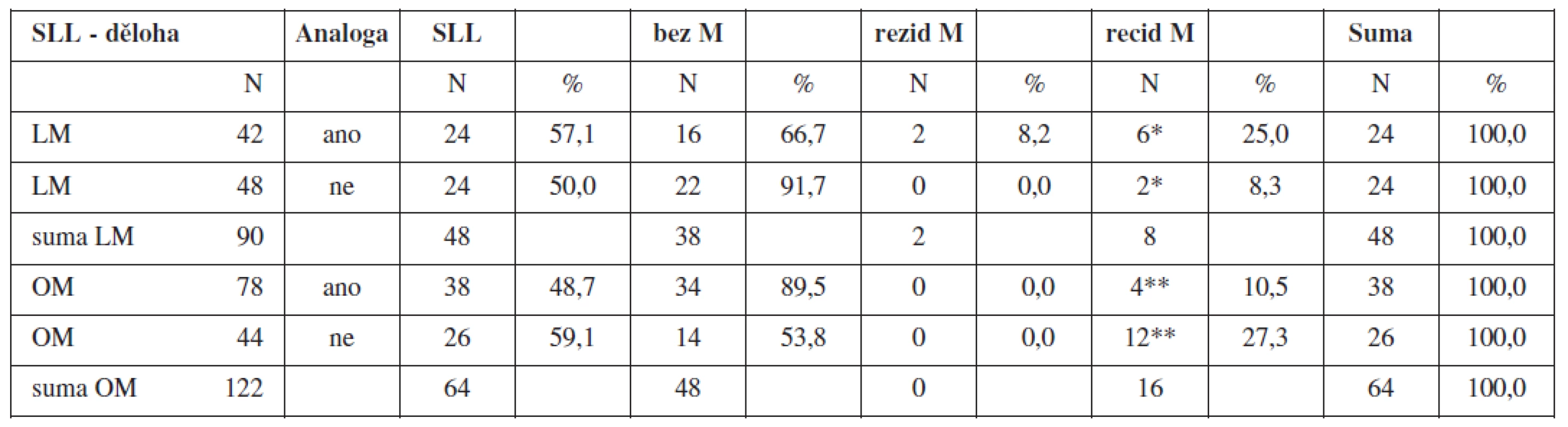
V průběhu SLL ve sledovaném souboru LM s předoperační aplikací GnRH analog byl posouzen výsledný stav bez přítomností adhezí k jizvě po myomektomii v 2 případech (8,3 %), adheze I. stupně ve 12 případech (50,0 %), adheze II. stupně ve 6 případech (25,0 %), adheze III. stupně ve 2 případech (8,2 %). V kontrolním souboru LM byl posouzen výsledný stav bez přítomností adhezí k jizvě po myomektomii v 7 případech (2,9 %), adheze I. stupně ve 11 případech (45,8 %), adheze II. stupně v 5 případech (20,8 %), adheze III. stupně v 1 případě (4,2 %) (tab. 12.).
Výsledky „second look“ laparoskopie (SLL) po OM za 8–12 týdnů po primárním výkonu. Celkem bylo provedeno 38 výkonů SLL (48,7 %) ve sledovaném souboru OM s předoperační aplikací GnRH analog a 26 výkonů SLL (59,1 %) v kontrolním souboru OM bez předoperační aplikace GnRH analog.
V průběhu SLL ve sledovaném souboru OM s předoperační aplikací GnRH analog byl posouzen výsledný stav neoformace těla děložního po myomektomii bez reziduálního nálezu a dostatečnou neoformací děložního těla v 34 případech (89,5 %) a v kontrolním souboru OM ve 14 případech (53,8 %).
V průběhu SLL ve sledovaném souboru OM s předoperační aplikací GnRH analog byl posouzen výsledný stav neoformace děložního těla po myomektomii s recidivou myomatózy v 4 případech (10,5 %) a v kontrolním souboru OM ve 12 případech (27,3 %) (p = 0,0025), (tab. 11).
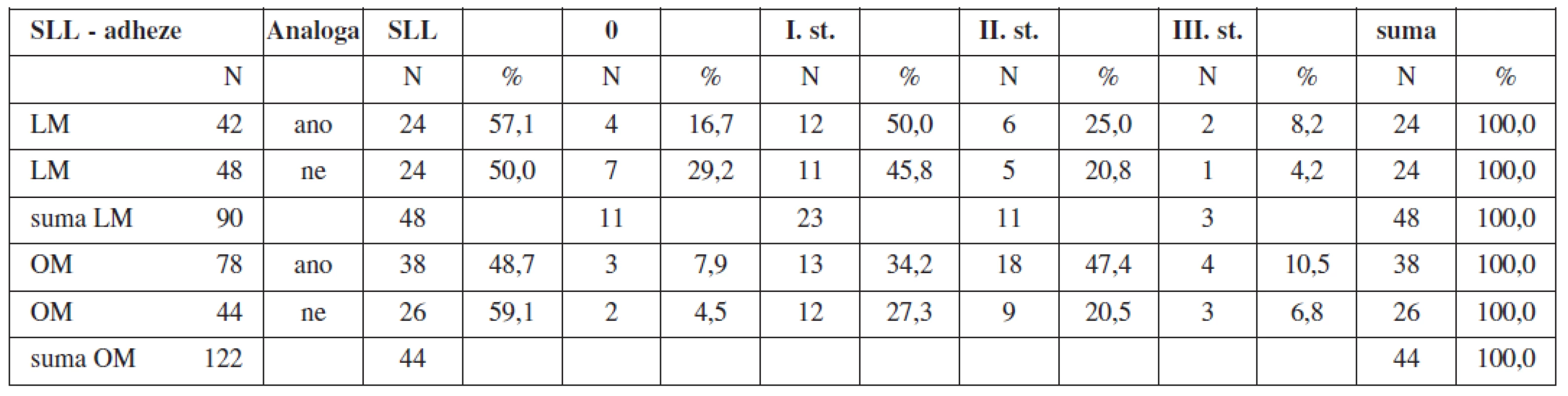
V průběhu SLL ve sledovaném souboru OM s předoperační aplikací GnRH analog byl posouzen výsledný stav bez přítomností adhezí k jizvě po myomektomii ve 3 případech (7,9 %), adheze I. stupně ve 13 případech (34,2 %), adheze II. stupně ve 18 případech (47,4 %), adheze III. stupně ve 4 případech (10,5 %). V kontrolním souboru OM byl posouzen výsledný stav bez přítomnosti adhezí k jizvě po myomektomii ve 2 případech (4,5 %), adheze I. stupně ve 12 případech (27,3 %), adheze II. stupně v 9 případech (20,5 %), adheze III. stupně ve 3 případech (6,8 %) (tab. 12).
DISKUSE
Farmakologická léčba děložní myomatózy je opřena o skutečnost, že koncentrace estrogenových a progesteronových receptorů v tkáni leyomyomů je vyšší než v okolním myometriu. V léčbě myomů používané farmakologické preparáty působí na syntézu estrogenů a progesteronu nebo ovlivňují jejich receptory [11]. Vzhledem k nežádoucím účinkům hypoestrinního stavu však není farmakoterapie myomazózy vhodná k dlouhodobé aplikaci.
Farmakodynamický účinek GnRH analog spočívá v potlačení mitogenního efektu estrogenů cestou inhibice syntézy DNA v buňkách leyomyocytů, snížením produkce růstových faktorů a zástavou buněčné proliferace. Současně dochází k významnému poklesu vaskularizace myomů. Výsledným efektem je hyalinní degenerace myomů [17].
Objem myomů se po tříměsíční hormonální terapii redukuje asi o 30–60 %. Proto má aplikace GnRH analog v neoadjuvanci před chirurgickým řešením za cíl především redukci velikosti nálezu a usnadnění vlastní myomektomie. V optimálním případě umožňuje zvolit minimálně invazivní laparoskopický postup. Přesto změna konzistence myomu po předléčbě, především v závislosti na počtu buněk s estrogenovými receptory v leyomyomu, může mít paradoxně nepříznivý vliv na vlastní technické provedení myomektomie. Hyalinně degenerované myomatózní uzly se chirurgicky hůře separují od okolní tkáně děložní svaloviny. Tato skutečnost má negativní vliv na peroperační výsledek výkonu. Ve sledované větvi laparoskopické myomektomie byla průměrná krevní ztráta po předléčbě GnRH analogy signifikantně vyšší (140 ml) proti kontrolní skupině bez GnRH analog (60 ml) a rovněž délka chirurgického výkonu byla signifikantně delší (70 min) proti kontrole (55 min). Oba parametry, byť jsou statisticky významné, pro pacientku neznamenají zásadní riziko. Peroperační krevní ztráta do 150 ml je pacientkou dobře tolerována a délka celkové anestezie v případě laparoskopické myomektomie do 70 min nepředstavuje klinicky významnou zátěž. Aspektem, který lze jen obtížně specifikovat a kvantifikovat, je tak míra vlastní technické náročnosti chirurgické myomektomie. Drolící se měkké tkáně degenerovaných myomů se exstirpují výrazně obtížněji než konzistentní svalové uzly s dobrou separací od okolí. Tento rozdíl je obzvlášť patrný právě při laparoskopickém řešení, které klade vysoké nároky na souhru operatéra s asistencí.
Porovnání průměrné krevní ztráty po předléčbě GnRH analogy ve skupině otevřených myometomií stejně jako srovnání délky chirurgického výkonu proti kontrolní skupině nevykázalo statisticky významné rozdíly. Konzistence předléčených myomů evidentně nehraje při laparotomickém řešení tak významnou roli jako u laparoskopie.
Zajímavým zjištěním plynoucím z výsledků vlastní klinické studie je významně častější výskyt recidivy myomů v kontrolní skupině otevřených myomektomií, a to již po 8–12 týdnech po primárním výkonu. Zajímavá data by bylo možné očekávat právě v této skupině žen, pokud by SLL byla provedena v ještě delším časovém odstupu. Vzhledem k tomu, že pacientky zařazené do studie plánovaly budoucí koncepci v co nejkratším termínu po výkonu, byl pro SLL zvolen právě interval 8–12 týdnů. V tomto časovém úseku lze adekvátně vyhodnotit efekt neoformace děložního těla a průchodnost vejcovodů pomocí chromopertubace a efektivně řešit postoperační adhezivní stavy.
Klinické závěry z výše uvedené studie lze formulovat následujícím způsobem. Pokud je u ženy v reprodukčním věku diagnostikovaná myomatóza řešitelná laparoskopickou cestou, nemá pre-treatment GnRH analogy racionální opodstatnění. Dochází pouze k prodloužení celkové doby léčby, tj od diagnostiky po SLL s vyhodnocením efektu operace, a tím i k oddálení možnosti koncepce. Ekonomické náklady na předléčbu a vedlejší účinky terapie GnRH analogy zatěžují zdravotní systém i samotnou pacientku a aplikace GnRH analog nezlepší peroperační ani postoperační výsledky laparoskopické myomektomie.
Aplikace GnRH analog u hraničních nálezů velkých solitárních myomů, kde není jistota provedení minimálně invazivního výkonu, má smysl, pokud lze očekávat, že velikost myomu se po léčbě zmenší natolik, aby umožnila právě laparoskopické řešení. Z literárních dat jde o předpokládané zmenšení myomu minimálně o 30 %.
Excesivní nálezy a mnohočetná myomatóza zůstávají plně indikovány pro laparotomickou otevřenou myomektomii. V této skupině nemá aplikace GnRH analog signifikantní vliv na peroperační výsledky, ale je zde patrný pozitivní vliv na redukci recidiv myomů v postoperačním období.
Stoupající frekvence výskytu děložních leiomyomů mezi ženami plánujícími koncepci činí problematiku myomů a reprodukčních poruch vysoce aktuálním tématem. Přesto, že se dané problematice věnuje mnoho klinických studií, zůstává vztah leiomyomů a reprodukčních výsledků stejně jako význam jednotlivých léčebných postupů kontroverzní [13].
ZÁVĚR
Ve sledovaném souboru LM s předoperační aplikací GnRH analog byla signifikantně vyšší peroperační krevní ztráta (p = 0,0003), signifikantně delší čas chirurgického výkonu (p = 0,0063) a signifikantně vyšší průměrná délka hospitalizace (p = 0,0025) proti kontrolnímu souboru.
Ve sledovaném souboru LM s předoperační aplikací GnRH analog nebyl signifikantní rozdíl ve výskytu peroperační konverze v laparotomii pro rozsah nálezu nebo laparoskopicky neřešitelné krvácení, nebyl signifikantní rozdíl ve výsledném stavu neoformace děložního těla a nebyl signifikantní rozdíl ve výskytu postoperačních adhezí při SLL proti kontrolnímu souboru.
Ve sledovaném souboru OM s předoperační aplikací GnRH analog nebyl signifikantní rozdíl v peroperační krevní ztrátě (p = 0,5324), nebyl signifikantní rozdíl v délce chirurgického času výkonu (p = 0,3927), nebyl signifikantní rozdíl v průměrné délce hospitalizace proti kontrolnímu souboru.
Ve sledovaném souboru OM s předoperační aplikací GnRH analog byl signifikantně nižší výskyt recidivy myomatózy při SLL (p = 0,0025) a nebyl signifikantní rozdíl ve výskytu postoperačních adhezí proti kontrolnímu souboru.
Ve sledovaném souboru LM a OM nebyl signifikantní rozdíl ve výskytu peroperačních komplikací, časných a pozdních postoperačních komplikací proti kontrolním souborům.
Aplikace GnRH analog u klinicky symptomatických děložních myomů žen v reprodukčním věku se zájmem o následnou graviditu ve sledovaném souboru před laparoskopickou i laparotomickou myomektomií nevedla ke zlepšení peroperačních výsledků ve srovnání s kontrolní skupinou bez aplikace GnRH analog.
Aplikace GnRH analog ve sledovaném souboru před laparotomickou myomektomií vedla k signifikantnímu poklesu recidivy myomatózy při SLL (p = 0,0025) ve srovnání s kontrolní skupinou bez aplikace GnRH analog.
Prim. MUDr. Robert Hudeček, Ph.D.
Gynekologicko-porodnická klinika
LF MU a FN Brno
Obilní trh 11
625 00 Brno
rhudecek@fnbrno.cz
Sources
1. Bajekal, N., Li, TC. Fibroids, infertility and pregnancy wastage. Hum Reprod Update, 2000, 6, p. 614.
2. Bulletti, C., et al. The role of leiomyomas in infertility. J Am Assoc Gynecol Lapar, 1999, 6, p. 44.
3. Citterbart, K., et al. Gynekologie. Praha: Galén, 2001.
4. De Leo, V., Morgante, G., La Marca, A., et al. A benefit-risk assessment of medical treatment for uterine leiomyomas. Drug Staf, 2002, 25, p. 759–779.
5. Dubuisson, JB., et al. Reproductive outcome after laparoscopic myomectomy in infertile women. J Reprod Med, 2000, 45, p. 23.
6. Eldar-Geva, T., et al. Effect of intramural, subserosal, and submucosal uterine fibroids on the outcome of assisted reproductive technology treatment. Fertil Steril, 1998, 70, p. 687.
7. Friedman, AJ., Rein, MS., Harrison-Atlas, D., et al. A randomized, placebo controlled, double blind study evaluating leuprolide acetate depot treatment before myomectomy. Steril Fertil, 1989, 52, p. 728–733.
8. Golan, A. GnRH analogues in the treatment of sterine fibroids. Hum Reprod, 1996, 11(3), p. 33–41.
9. Hart, R., et al. A prospective controlled study of the effect of intramural uterine fibroids on the outcome of assisted conception. Hum Reprods, 2001, 16, p. 2411.
10. Kučera, E., Živný, J. Sterilita při děložním myomu a její ovlivnění operační léčbou. Čes Gynek, 1997, 42, s. 324.
11. Kučera, E., Fait, T., a kol. Hyperestrogenní stavy v gynekologii. Praha: Maxdorf, 2011, s. 121–126.
12. Li, TC., et al. Myomectomy: a retrospective study to examine reproductive performance before and after surgery. Hum Reprod, 1999, 14, p. 1735.
13. Mára, M., Řežábek, K., Živný, J. Děložní myom a poruchy plodnosti. Mod Gynek Porod, 2002, 11, s. 614.
14. Mára, M., Fučíková, Z., Mašata, M., a kol. Management děložních myomů u žen ve fertilním věku. Čes Gynek, 2003, 68, s. 30–35.
15. Mára, M., Holub, Z., a kol. Děložní myomy – moderní diagnostika a léčba. Praha: Grada, 2009.
16. Poncelet, C., et al. Myoma and infertility: analysis of the literature. Gynecol Obstet Fertil, 2001, p. 29–41.
17. Sankaran, S., Manyonda, IT. Medical management of fibroids. Best Pract Res Clin Obstet Gynaecol, 2008, 22, p. 655–676.
18. Smith, DC., Uhlir, JK. Myomectomy as a reproductive procedure. Am J Obstet Gynecol, 1990, 162, p. 1476.
19. Stovall, D., et al. Uterine leiomyoma reduce the efficacity of assisted reproduction cycles: results of a matched follow-up study. Hum Reprod, 1998, 13, p. 192.
20. Zwinger, A. Spontánní a opakovaný potrat. Mod Gynek Porod, 2000, 9, s. 367.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicineArticle was published in
Czech Gynaecology

2012 Issue 2
-
All articles in this issue
- Nové metody zvyšující úspěšnost asistované reprodukce
- Kortikotropin-releasing hormon a adrenokortikotropní hormon – možné markery některých těhotenských patologií
- Imunoterapie karcinomu ovaria
- Těhotenství a porod zdravého dítěte komplikované koincidencí heterotopické gravidity po IVF a placenty perkrety s následnou hysterektomií
- Fetomaternální hemoragie při porodu císařským řezem
- Medicínské, právní a etické aspekty zachování fertility u onkologických pacientek
- Uroinfekce v graviditě – kdy léčit, jak léčit a čím léčit
- Výskyt trombofilních mutací u žen se závažnými těhotenskými komplikacemi
- Možnosti IVF v nativním cyklu
- Historie a současnost Gynekologicko-porodnické kliniky v Brně
- Laparoskopicky asistovaná neoplastika pochvy podle Vecchiettiho
- Vliv aplikace GnRH analog na peroperační a postoperační výsledky myomektomie u žen v reprodukčním věku
- Kryokonzervace ovariální tkáně u onkologických pacientek – 6 let klinických zkušeností
- Vedení porodu po předchozím císařském řezu, analýza výsledků z let 2007–2010
- Triple negativní karcinom prsu – prognosticky vysoce závažná skupina mamárních malignit
- Screening v 11.–13.+6 týdnu těhotenství
- Czech Gynaecology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Triple negativní karcinom prsu – prognosticky vysoce závažná skupina mamárních malignit
- Možnosti IVF v nativním cyklu
- Uroinfekce v graviditě – kdy léčit, jak léčit a čím léčit
- Vedení porodu po předchozím císařském řezu, analýza výsledků z let 2007–2010
