Zhoubný nádor děložního těla – předoperační odlišení nádorů s nízkým a vysokým rizikem metastázování (přehled výsledků nejnovějších ultrazvukových studií)
Endometrial cancer – preoperative identification of low and high risk endometrial cancer (a review of the most recent ultrasound studies)
Despite the high resolution of ultrasound or magnetic resonance imaging and modern bioptic approaches, diagnostic error of preoperative staging is around 20%. The preoperative staging is focused to differentiate low risk (< 50% myometrial invasion, histological grade 1 and 2, endometrioid cancer, no cervical invasion) or high risk endometrial cancer (all others).
Preoperative biopsy tends to underestimate the tumour histotype and grading in 20% of cases. Therefore, the sonomorphological and Doppler pattern have been identified that can preoperatively alert us to the presence of low or high risk endometrial cancer. With discrepancy between preoperative ultrasound tumour characteristics and results of endometrial biopsy a supplementary intraoperative frozen section of uterus is recommended.
Ultrasound examination performed by an experienced sonographer is accurate in most cases but tends to overestimate myometrial invasion and underestimate cervical stromal invasion. Based on the identification of factors that significantly affected the accuracy of ultrasound, it was recommended to restrict evaluation to sonomorphological tumour parameters within the preoperative tumour staging. This is in response to the tendency of ultrasound experts with knowledge of the clinical data of patients, and prognostic parameters of the disease who have encountered adverse tumour characteristics through ultrasound (e.g. inhomogeneous, hypo- or isoechogenous tumor with high tumour perfusion) to ‚intuitively‘ overestimate the stage of the disease and conversely.
The attempts to restrict the assessment of tumour invasion to those parameters that are easily and objectively evaluated has not so far proved effective. A promising objective parameter seems to be the minimum distance between the tumour and uterine serosa. When this parameter was included in the new objective model, the high-risk endometrial cancer was predicted with an accuracy similar to subjective assessment of tumour invasion by an expert.
The preoperative work-up for high-risk endometrial cancer prediction was designed and externally validated in order to triage the patients for adequate staging surgery. This approach was based on the combination of the results of preoperative endometrial biopsy and transvaginal ultrasound and reached the similar accuracy as a more complicated approach using a combination of magnetic resonance imaging and hysteroscopic-directed biopsies. Both approaches can identify eight of 10 women with high-risk of lymph node metastases and spare eight of 10 low-risk women extended surgery.
Keywords:
endometrial cancer, preoperative staging, transvaginal ultrasound
:
D. Fischerová
:
Gynekologicko-porodnická klinika 1. LF UK a VFN, Praha, přednosta prof. MUDr. A. Martan, DrSc.
:
Ceska Gynekol 2014; 79(6): 456-465
I přes vysoké rozlišovací schopnosti ultrazvuku nebo magnetické rezonance a využití bioptického vyšetření se diagnostická chyba předoperačního odlišení méně a vysoce rizikového endometriálního karcinomu pohybuje kolem 20 %. Nádory v nízkém riziku jsou endometroidní nebo mucinózní karcinomy s histologickým gradingem 1 a 2, superficiální nádorovou invazí do myometria (< 50 %) a absencí cervikální stromální invaze, zatímco do vysokého rizika patří všechny další případy.
Biopsie má tendenci nádory podhodnocovat až ve 20 % případů, proto byly identifikovány sonomorfologické a dopplerovské charakteristiky, které nás mohou před-operačně upozornit na přítomnost nádorů s nízkým a vysokým rizikem metastázování. V případě nesouhlasu mezi předoperačními ultrazvukovými charakteristikami nádoru a výsledkem předoperační biopsie je doporučeno doplnit peroperační vyšetření preparátu zmraženým řezem.
Ultrazvukové vyšetření provedené zkušeným sonografistou je přesné ve většině případů, má však tendenci nadhodnocovat myometriální invazi a podhodnocovat cervikální stromální invazi. Na základě identifikace faktorů, které ultrazvukovou přesnost významně ovlivňují, bylo doporučeno striktně hodnotit pouze sonomorfologické parametry nádoru v rámci předoperačního vyšetření. Důvodem je, že ultrazvukový expert při znalosti klinických dat pacientky, prognostických parametrů onemocnění a při detekci nepříznivých charakteristik nádoru během ultrazvukového vyšetření (nehomogenní, hypo- nebo izoechogenní nádor s bohatou perfuzí) má tendenci „intuitivně“ nadhodnocovat stadium onemocnění a naopak.
Možnost nahradit subjektivní hodnocení nádorové invaze objektivním měřením jednoduše detekovatelných ultrazvukových proměnných se zatím neukázala jako efektivní. Slibným objektivním parametrem je měření minimální vzdálenosti nádoru od děložní serózy. Pokud zadáme tento parametr do nového objektivního modelu, dosáhneme shodné přesnosti v odlišení zhoubného nádoru endometria v nízkém a vysokém riziku metastázování, jako bychom dosáhli na základě subjektivního stanovení hloubky invaze nádoru expertem.
Byl navržen a externě otestován efektivní postup před-operační selekce pacientek k adekvátnímu chirurgickému výkonu, který je založen na kombinaci výsledku před-operační biopsie a ultrazvuku. Tento jednodušší postup dosahuje srovnatelné přesnosti jako komplikovanější přístup s využitím magnetické rezonance a cílené hysteroskopické biopsie hrdla a těla děložního. Oba postupy správně předoperačně identifikují 8 z 10 endometriálních karcinomů ve vysokém riziku metastázování a na druhou stranu 8 z 10 pacientek s endometriálním karcinomem v nízkém riziku metastázování nezatíží zbytečně radikální stagingovou operací.
Klíčová slova:
endometriální karcinom, předoperační staging, transvaginální ultrazvuk
ÚVOD
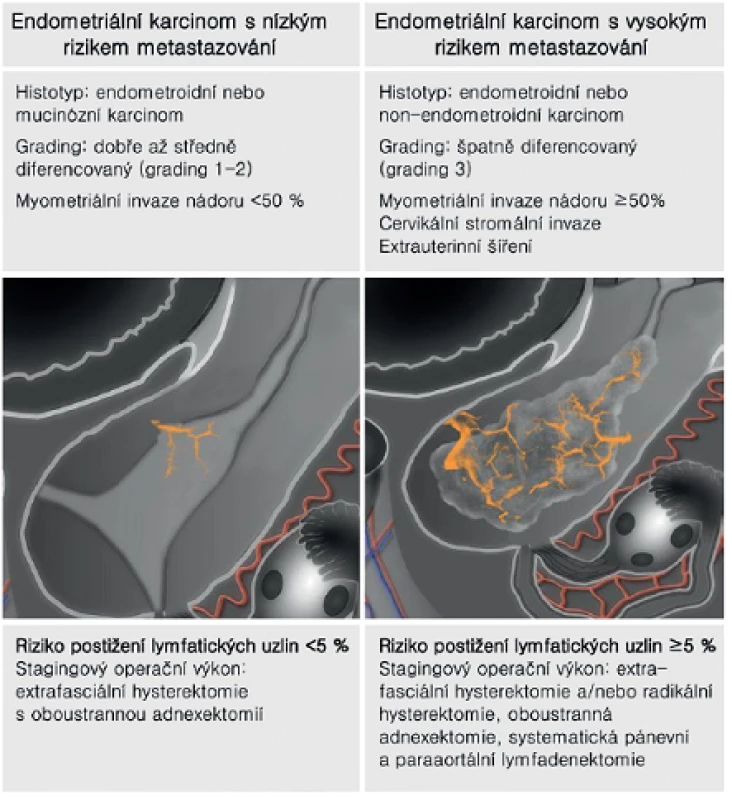
Zhoubný nádor děložního těla má významně narůstající incidenci ve všech rozvinutých zemích, včetně České republiky. Mezi rokem 1993 a 2007 incidence tohoto onemocnění stoupla o více než 40 % [6]. Důvodem je stárnoucí populace a zvyšování prevalence obezity, která je provázena nadprodukcí estrogenů neoponovaných gestageny. V roce 2010 byla v České republice incidence tohoto nádoru 34,9/100 000 žen, to znamená, že bylo diagnostikováno 1870 nových případů [9]. Většina zhoubných nádorů děložního těla je však zachycena v časném stadiu, které se manifestuje až v 90 % děložním krvácením, pro které žena vyhledá lékaře. Nižší úmrtnost na toto onemocnění (úmrtnost 8,72, absolutní počet 470 žen/rok 2010) neznamená, že je nádor méně agresivní než například zhoubný nádor ovarií, ale odráží převahu časného stadia onemocnění. Doporučeným postupem pro zlepšení prognózy tohoto onemocnění je referovat všechny pacientky, u kterých předoperační biopsie endometria potvrdila zhoubný nádor endometria, do specializovaného onkogynekologického centra [3]. Onkogynekologická centra garantují přítomnost multidisciplinárního týmu a optimální diagnostické a léčebné zázemí. Pokud se podle předoperačního vyšetření jedná o nádor s nízkým rizikem postižení lymfatických uzlin (< 5%), může být pacientka předána k operaci na spádové gynekologické pracoviště (tab. 1). Pacientka by měla být následně opět předána do onkogynekologického centra ke zhodnocení výsledku definitivní histologie, rozsahu provedené operace a ke stanovení dalšího postupu (adjuvantní léčba nebo sledování pacientky v onkogynekologickém centru).
Etiopatogeneticky rozlišujeme dva typy karcinomu endometria (dualistický model karcinogeneze). Typ 1 reprezentují estrogen-dependentní endomet-roidní adenokarcinomy, zatímco typ 2 estrogen-independentní non-endometroidní adenokarcinomy (serózní karcinom, světlobuněčný karcinom, karcinosarkom) [28]. Estrogen-dependentní nádory (typ 1) tvoří 80–85 % případů, jedná se většinou o dobře a středně diferencované endometroidní nebo mucinózní karcinomy (tab. 1). Tyto nádory častěji najdeme u obézních žen, diabetiček, nullipar, u žen s vyšším krevním tlakem anebo pozdním nástupem menopauzy. Non-estrogenní nádory (typ 2) tvoří10–15 % případů, jsou to špatně diferencované nádory většinou non-endometroidního histotypu (serózní nebo světlobuněčný karcinom, karcinosarkom). Tyto agresivní nádory vznikají bez souvislosti s hyperestrinismem a jsou častěji přítomny u starších postmenopauzálních žen.
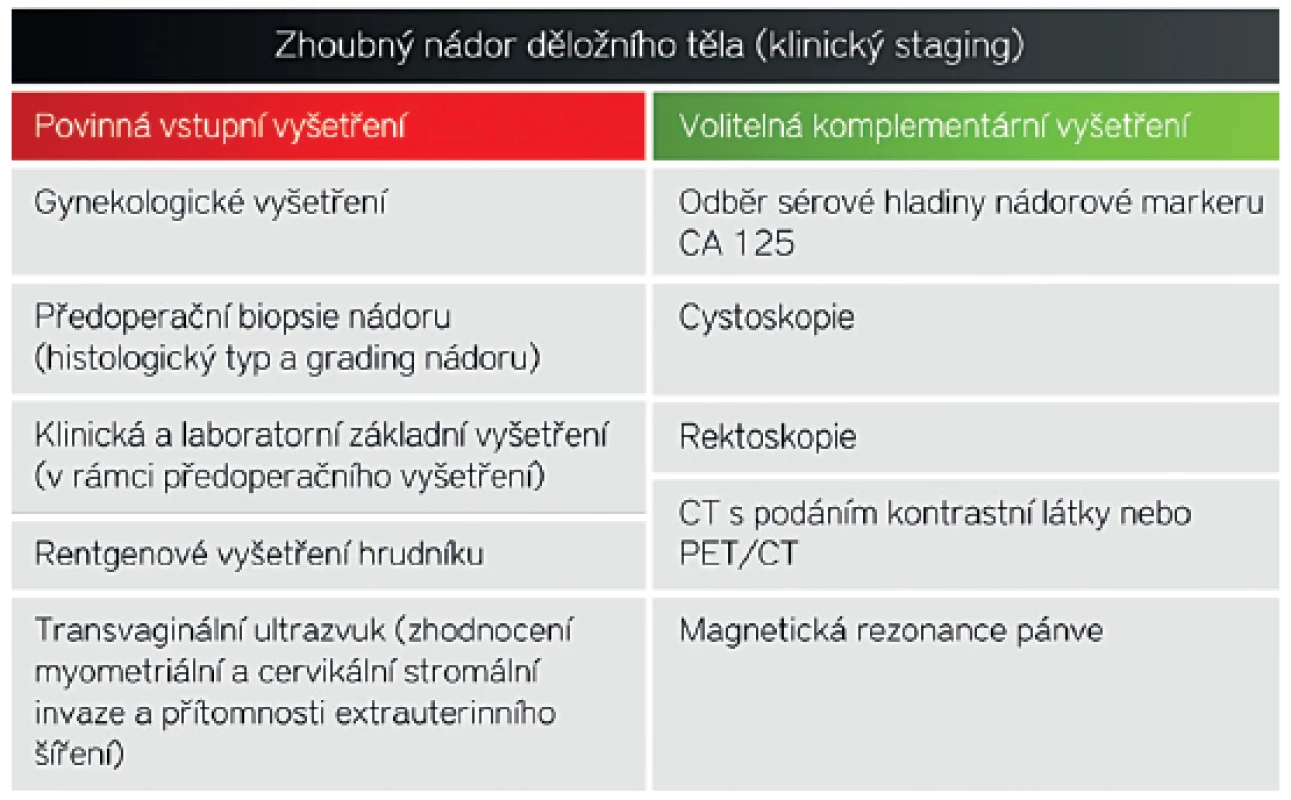
Předoperační stadium onemocnění je stanoveno podle doporučení Mezinárodní federace pro gynekologii a porodnictví (International Federation of Gynecology and Obstetrics, FIGO) z května roku 2009 [25]. Předoperační stagingové vyšetření zahrnuje standardní gynekologické, klinické a laboratorní vyšetření, rentgenové vyšetření hrudníku, výsledek předoperační biopsie (histologický typ a grading nádoru) a transvaginální ultrazvuk (tab. 2). Při podezření na extrapelvické nádorové šíření jsou doporučená vyšetření shrnuta v jiném článku tohoto čísla (Volba vhodné zobrazovací metody) [15].
Základem léčby zhoubného nádoru děložního těla je provedení stagingové operace v rozsahu odstranění dělohy a adnex [5]. Připojení systematické pánevní a paraaortální lymfadenektomie závisí na riziku postižení spádových uzlin. Toto riziko je nízké při povrchové invazi nádoru do myometria (3 %) a stoupá v přítomnosti hluboké infiltrace nádoru do myometria na 46 %. Riziko je také vyšší v případě horšího histologického gradingu (grade 3), při šíření nádoru do děložního hrdla a ovarií, při detekci lymfovaskulární invaze a nebo v přítomnosti non-endometroidního histotypu (tab. 1) [4, 7, 20]. V případě šíření nádoru do děložního hrdla je zároveň doporučeno provedení radikální hysterektomie [22]. Typ operace se volí také s ohledem na přidružené komorbidity pacientky a riziko intra- a pooperační morbidity výkonu.
Předoperační stratifikace k operačnímu výkonu je založena na výsledku předoperační biopsie a vhodné zobrazovací metodě, která spolehlivě posoudí hloubku nádorové invaze do myometria a zároveň umožní zobrazení děložního hrdla a extrauterinní šíření (tab. 1) [11–13, 32]. V současnosti lze využít dvě srovnatelně přesné metody pro stanovení lokálního rozsahu onemocnění, a těmi jsou magnetická rezonance a ultrazvuk [30]. Ultrazvuk je na rozdíl od magnetické rezonance běžně dostupným vyšetřením, bez známých kontraindikací pro pacientku, a je proto doporučenou metodou volby ve stagingu zhoubného nádoru endometria [6]. Pokud kombinujeme biopsii s předoperačním ultrazvukem, dosáhneme senzitivity 81,5 %, specificity 74,7 %, negativní a pozitivní prediktivní hodnoty 75,6 % a 80,8 % a přesnosti 78,6 % v předoperačním odlišení pacientek v nízkém a vysokém riziku metastáz [16] (nepublikovaná data). Podobné výsledky přinesla i recentně publikovaná dánská studie, ve které kombinace předoperační transvaginální sonografie a endometriální biopsie dosáhla přesnosti 72 % v diagnostice endometriálního karcinomu s vysokým rizikem metastázování (high risk endometrial cancer) [24]. Nepřesnost předoperačního stagingu následně vede k chybné operační indikaci, tj. podléčení anebo nadléčení pacientek (nedostatečně anebo zbytečně radikálnímu operačnímu výkonu). Protože se jedná o starší a polymorbidní pacientky, nadměrná operační zátěž může mít fatální následky [23, 29]. Výzkumnou snahou je proto zpřesnit předoperační selekci pacientek k méně či více radikálnímu operačnímu výkonu.
ULTRAZVUKOVÉ CHARAKTERISTIKY ZHOUBNÉHO NÁDORU DĚLOŽNÍHO TĚLA V ZÁVISLOSTI NA HISTOLOGICKÉM GRADINGU ONEMOCNĚNÍ, FIGO STAGINGU ONEMOCNĚNÍ A VELIKOSTI NÁDORU
Podle literárních dat je popsána nedostatečná korelace předoperačního histologického gradingu s definitivním patologickým nálezem [3]. Hlavním důvodem může být nádorová heterogenita a nebo nereprezentativní bioptický odběr. Podhodnocení předoperačního gradingu je popsáno přibližně u 16–18 % pacientek. Navíc nesouhlas mezi před- a pooperačním histotypem onemocnění s podhodnocením nálezu je literárně uveden u přibližně 2,5 % serózních nebo světlobuněčných karcinomů a 1 % u karcinosarkomů [2, 17]. Proto zajímavou vědeckou snahou bylo najít ultrazvukové parametry, které by mohly klinika ještě předoperačně upozornit na nepříznivý histotyp a grading nádoru v případech, kdy byla předoperační biopsie podhodnocena. Tento úkol byl náplní Evropské multicentrické prospektivní studie, která byla vedena Epsteinovou a kol. a probíhala v letech 2007 až 2009 [10]. Celkem byla analyzována data u 144 pacientek a nalezeny významné sonomorfologické a dopplerovské charakteristiky asociované s přítomností méně a nebo vysoce rizikového zhoubného nádoru endometria. Tyto výsledky byly externě validovány následnou prospektivní studií [16]. Nádory s nízkým rizikem metastatického šíření byly často hyperechogenní, avaskulární nebo měly pouze nízkou hustotu cév v nádoru. Zatímco non-hyperechogenní nádory se střední a nebo vysokou nádorovou perfuzí a patrnými mnohočetnými cévami vstupujícími na různých místech z myometria do nádoru byly častěji nalezeny u špatně diferencovaných nádorů a nebo u nádorů s hlubokou myometriální infiltrací (tab. 3). Podle výsledku validační studie byly navíc nádory s povrchovou invazí do myometria menší a měly nižší šíři endometria než nádory s hlubokou invazí do myometria a hrdla, které byly signifikantně větší ve všech rozměrech [16].
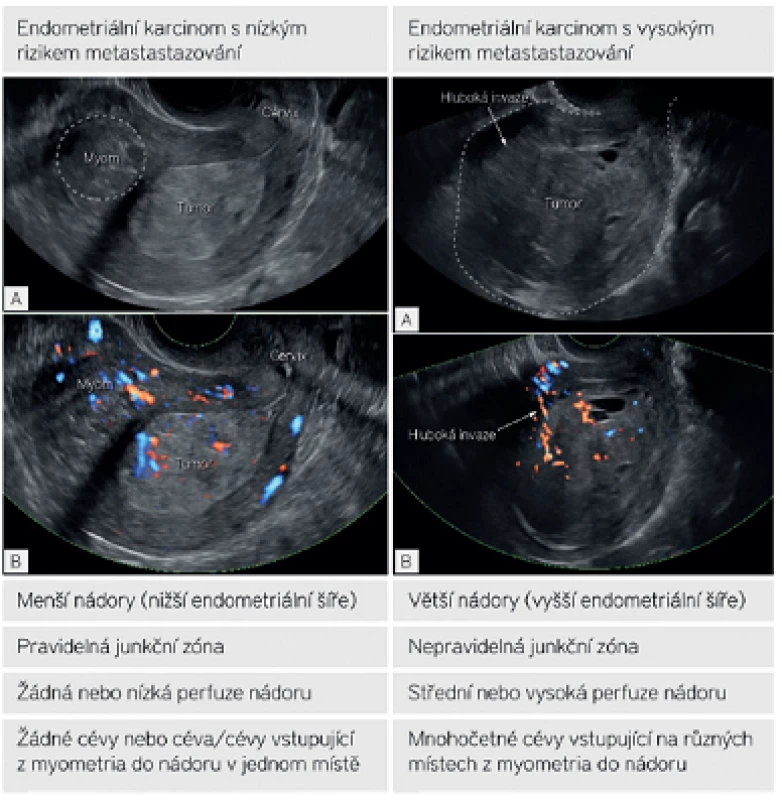
Pro klinickou praxi z této práce vyplynulo doporučení doplnit intraoperační zmražený řez k upřesnění histologického typu, gradingu onemocnění a rozsahu onemocnění v děloze v případech, kdy ultrazvukové charakteristiky nádoru nekorelují s nálezem předoperační biopsie (např. se jedná o ultrazvukový záchyt hypoechogenního bohatě perfundovaného nádoru, kdy očekáváme špatně diferencovaný karcinom, ale v předoperační biopsii byl zastižen pouze dobře diferencovaný karcinom) (obr. 1). Tento postup by měl eliminovat provedení nedostatečného výkonu u pacientky na základě neadekvátní (podhodnocené) předoperační biopsie.
FAKTORY OVLIVŇUJÍCÍ PŘEDOPERAČNÍ STAGING ZHOUBNÉHO NÁDORU ENDOMETRIA
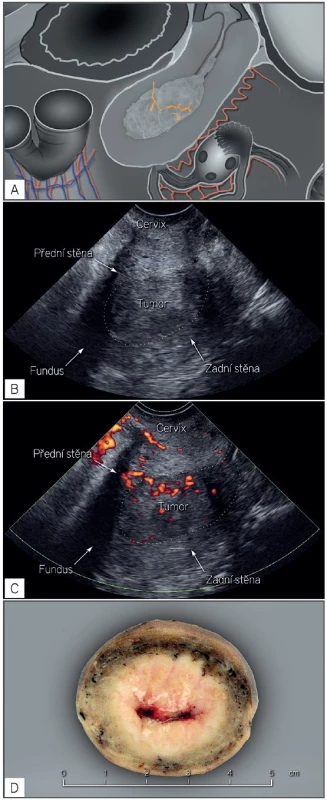
Studie, které porovnávaly vyšetření magnetickou rezonancí s transvaginálním ultrazvukovým vyšetřením v rámci předoperačního stanovení rozsahu zhoubného nádoru děložního těla, doložily srovnatelně přesné výsledky obou metod [30]. Výsledky předoperačních zobrazovacích metod byly srovnávány s histopatologickým vyšetřením preparátu dělohy. Studie Savelliho a kol., Antonsena a kol. a Ørtofta a kol. hodnotila přesnost obou zobrazovacích metod v detekci postižení myometria a děložního hrdla nádorem [1, 24, 26]. Podle těchto tří srovnávacích studií byla přesnost stanovení myometriální invaze konvenční magnetickou rezonancí 66–82 % a transvaginální sonografií 72–84 % [1, 24, 26]. V detekci šíření nádoru do děložního hrdla byla přesnost magnetické rezonance 82–85 % a ultrazvuku 78–92 % [1, 24, 26]. Srovnatelná diagnostická přesnost, resp. nepřesnost obou metod v předoperačním stanovení rozsahu onemocnění odráží shodné limitace obou metod ve stanovení hloubky nádorové invaze do myometria a děložního hrdla (obr. 2). Hlavním důvodem diagnostických chyb u obou zobrazovacích metod je ztenčení myometria při děložní involuci v postmenopauze a častá přítomnost objemných nádorů, které svojí distenzí nadále ztenčují myometrium (obr. 3). V těchto případech, kdy z myometria zbývá často pouze milimetrový lem, je technicky nemožné stanovit hloubku invaze nádoru do myometria. Navíc se tyto polypózní nádory vyklenují do kanálu děložního hrdla, což vede k obtížnému odlišení pouhé protruze nádoru od přítomnosti cervikální stromální invaze (obr. 3). Z těchto důvodů zůstává subjektivní hodnocení šíření nádoru do myometria a děložního hrdla, ať během ultrazvukového vyšetření, nebo při vyšetření magnetickou rezonancí, v 15–25 % nepřesné [16, 18]. Obě metody mají obdobnou tendenci nadhodnocovat myometriální invazi a podhodnocovat cervikální stromální invazi [16, 27].
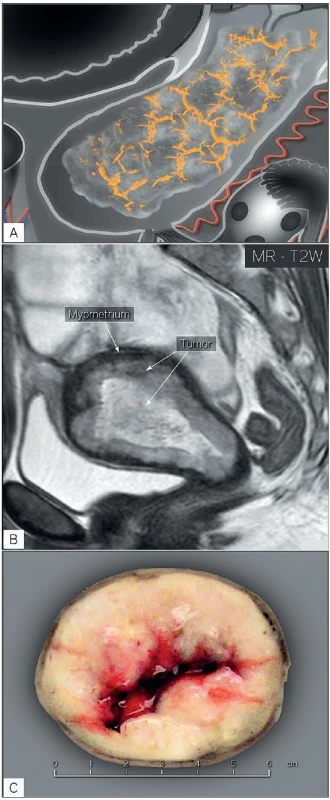
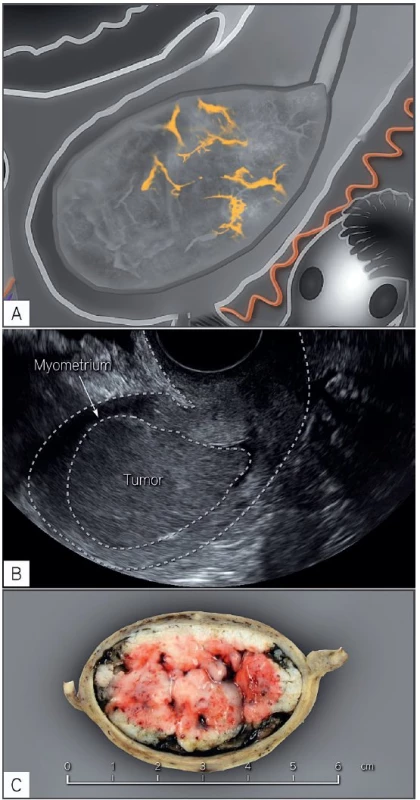
Současnou výzkumnou snahou bylo identifikovat signifikantně významné faktory, které přispívají k ultrazvukovému podhodnocení nebo nadhodnocení hloubky nádorové invaze, a na základě jejich znalosti zlepšit předoperační diagnostiku. Tímto úkolem se zabývala česká prospektivní ultrazvuková studie, která probíhala v letech 2009 až 2011 [16]. Podle přesně definovaného ultrazvukového a patologického protokolu bylo ve studii vyšetřeno 211 pacientek s histologicky verifikovaným zhoubným nádorem děložního těla. Analýza dat prokázala srovnatelné počty pacientek, u kterých byla na základě ultrazvukového vyšetření podhodnocena invaze nádoru do myometria (8,6 %, 18 pacientek) a nebo do děložního hrdla (10,5 %, 22 pacientek). Naopak nadhodnocení nálezu bylo častější u myometriální invaze (15,7 %, 33 pacientek) a méně časté v případě popisu šíření nádoru do děložního hrdla (4,8 %, 10 pacientek). Překvapivě nebyla nalezena očekávaná korelace mezi ultrazvukovou chybou ve stanovení nádorové invaze a obezitou pacientky (BMI), uložením dělohy a nebo kvalitou ultrazvukového zobrazení. Cervikální a nebo myometriální invaze byla častěji podhodnocena u nádorů malé velikosti, s dostatečným zdravým lemem myometria a nízkou nádorovou perfuzí podle ultrazvukového vyšetření. Navíc přítomnost intramurálních myomů a nebo jedné cévy vstupující do nádoru a nebo dobře diferencovaných karcinomů vedla k podhodnocení myometriální invaze. Podobně ultrazvukový nález pouze povrchové myometriální invaze vedl následně k podhodnocení šíření nádoru do hrdla. Naopak nadhodnocení nádorové invaze do myometria a nebo děložního hrdla korelovalo s přítomností méně diferencovaných a objemných nádorů, s tenkým lemem zdravého myometria a bohatou perfuzí nádoru (tab. 4). Tato práce zároveň potvrdila rozdílné sonomorfologické a dopplerovské charakteristiky zhoubného nádoru endometria s nízkým a vysokým rizikem metastázování shodně s předchozí prací [10].
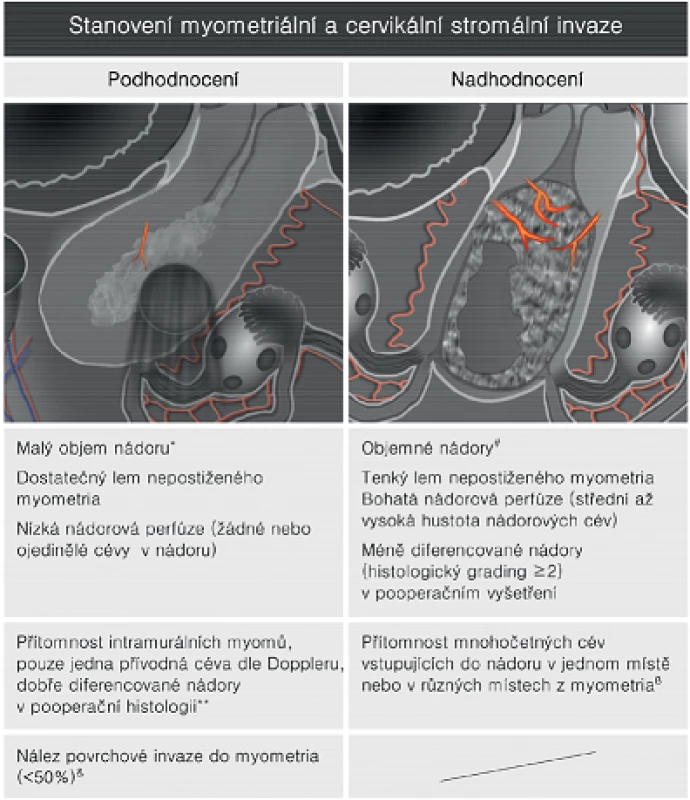
V klinické praxi je běžné, že ultrazvukový expert hodnotí nádor komplexně se znalostí anamnézy, prognostických faktorů onemocnění a literárních dat. Z výsledku práce byla zřejmá tendence experta podhodnocovat lokální staging u nádorů s příznivými sonomorfologickými a dopplerovskými rysy a nadhodnocovat nádory s nepříznivými známkami. Proto v závěru práce bylo autorkou doporučeno, aby ultrazvukový expert v rámci stagingu zhoubného nádoru děložního těla striktně hodnotil pouze morfologické parametry nádoru, bez ohledu na klinická data pacientky a nebo přítomnost příznivých či nepříznivých ultrazvukových charakteristik (nádorová homogenita, echogenita, nádorová perfuze).
PŘEDOPERAČNÍ PREDIKCE ZHOUBNÉHO NÁDORU DĚLOŽNÍHO TĚLA S VYSOKÝM RIZIKEM METASTÁZOVÁNÍ
Ve výše uvedených studiích byla nádorová invaze do myometria a děložního hrdla hodnocena subjektivně. Prakticky je toto hodnocení založeno na ultrazvukovém vyšetření celé dělohy od pravého k levému rohu v sagitálním řezu a od děložního fundu k hrdlu v transverzálním řezu ve dvourozměrném (2D) nebo v trojrozměrném zobrazení (3D), ve kterém je navíc přidána koronární rovina. V rámci detekce invaze do myometria ultrazvukový vyšetřující hodnotí nejprve přítomnost nádoru endometria a následně junkční zónu (vnitřní hypoechogenní vrstvu myometria). V případě porušení junkční zóny nádorem endomet-ria posuzuje hloubku invaze subjektivně, a to na základě srovnání hloubky nádorové myometriální invaze a šíře normálního myometria uloženého v blízkosti nádoru (superficiální invaze < 50 %, hluboká invaze ≥ 50 %) [3]. Podobně při hodnocení cervikální stromální invaze sonografista posuzuje přítomnost invaze na základě ultrazvukové detekce nádoru v endocervikálním kanálu, který viditelně prorůstá do cervikálního stromatu (přítomnost nádoru ve stromatu doprovázeného změnou echogenity a bohatou nádorovou perfuzí) a nebo je nádor pevně fixován k endocervikální stěně. Hranice mezi děložním tělem a hrdlem je stanovena na základě ultrazvukového sledování vstupu uterinních cév do dělohy [14]. Je zřejmé, že subjektivní hodnocení hloubky nádorové invaze do myometria a do cervikálního stromatu není snadno interpretovatelné mezi vyšetřujícími, a výzkumným cílem bylo proto stanovit lokální rozsah onemocnění na základě snadno měřitelných objektivních parametrů. Zatím se však možnost nahradit subjektivní hodnocení nádorové invaze objektivním měřením neukázala jako efektivní [21, 31]. Důvodem je, že i měření zcela jednoduchých objektivních parametrů je nejprve založeno na subjektivním stanovení přítomnosti a uložení nádoru v děloze (rozpoznání a odlišení nádoru od normální tkáně).
Evropská multicentrická studie Holsbekové a kol. (Švédsko, Itálie, Belgie, Česká republika) testovala v letech 2007 až 2009 efektivní algoritmus předoperační detekce zhoubného nádoru děložního těla s vysokým rizikem metastázování (high-risk endometrial cancer), v ideálním případě založeném na měření objektivních ultrazvukových parametrů [31]. Celkem bylo testováno 25 proměnných (ultrazvukové, histologické a demografické parametry) s cílem vytvořit fungující prediktivní model. Nejpřesnějšími se ukázaly dva nové modely – objektivní model založený na předoperačním histologickém gradingu a minimální vzdálenosti nádoru od děložní serózy (obr. 4) a subjektivní model založený na předoperačním histologickém gradingu a subjektivním hodnocení hloubky invaze (riziko nepříznivého typu nádoruy 1/(1+e-z), pro objektivní model je z=(-0,4468 + [1,2921 × předoperační grading] - [0,2292 × minimání volný okraj myometria]), pro subjektivní model je z = (-2,6276 + [1,1458 × předoperační grading] + [2,2514 × subjektivní zhodnocení hloubky invaze]). Tyto modely byly vytvořeny na datech 125 pacientek a následně ověřeny na datech dalších 211 pacientek se zhoubným nádorem děložního těla. Nové modely fungovaly přesněji, ve srovnání s již publikovanými predikčními modely – Karlssonův a De Smetovy modely [8, 19].
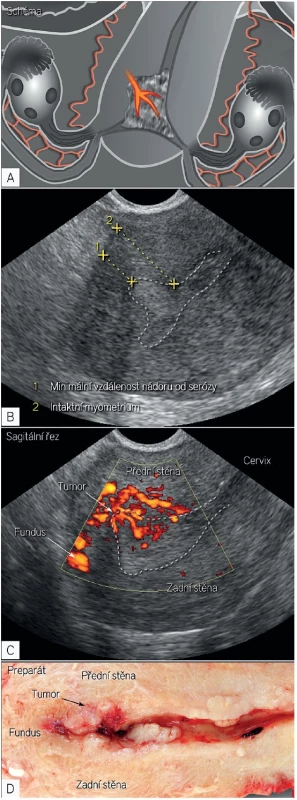
Součástí studie bylo definovat a ověřit nejefektivnější klinický algoritmus předoperační detekce nádoru s vysokým rizikem metastázování. Pokud by byla stratifikace pacientek k operaci založená pouze na předoperačním gradingu (grading 3), bylo by chybně podhodnoceno 64 % případů. Ve dvoustupňovém modelu jsou na základě výsledku předoperační biopsie endometria špatně diferencované nádory (předoperační histologický grading 3) automaticky zařazeny mezi high risk nádory. Následně pouze dobře a středně diferencované nádory jsou hodnoceny navrženými matematickými modely a nebo subjektivním hodnocením experta (schéma 1). Pokud by byl využíván dvoustupňový model, pak by testované modely podhodnotily 17–22 % pacientek a subjektivní hodnocení expertem 17 % pacientek ve vysokém riziku metastázování [31]. Identické výsledky v detekci zhoubného nádoru endometria ve vysokém riziku metastázování přinesla dánská studie, která však kombinovala předoperační biopsii navigovanou hysteroskopií a magnetickou rezonanci [24]. Dánská studie podhodnotila shodně 17 % pacientek. Při zhodnocení výsledků obou studií je zřejmé, že jednodušší a stejně efektivní postup k idenfikaci pacientky s endometriálním karcinomem ve vysokém riziku metastázování byl prezentován v Evropské studii Holsbekové a kol. (transvaginální ultrazvuk kombinovaný s předoperační biopsií endometria podle zvyklostí pracoviště – pipella, kyretáž, hysteroskopická biopsie) [31].

ZÁVĚR
Volba adekvátní stagingové operace u endometriálního karcinomu je založena na výsledku předoperační biopsie a vhodné zobrazovací metodě, která stanoví hloubku nádorové invaze do myometria a děložního hrdla. Na základě předložených prací zůstává kombinace předoperační biopsie a transvaginálního ultrazvukového vyšetření zlatým standardem pro volbu optimální stagingové operace u zhoubného nádoru děložního těla.
Práce byla podpořena Univerzitou Karlovou v Praze (projekt UNCE 204024 a PRVOUK-P27/LF1/1), grantem Ministerstva zdravotnictví RVO-VFN64165 a grantem Interní grantové agentury Ministerstva zdravotnictví NT 13070.
MUDr. Daniela Fischerová, Ph.D.
Onkogynekologické centrum
Gynekologicko-porodnická klinika 1. LF UK a VFN
Apolinářská 18
128 51 Praha 2
e-mail: daniela.fischerova@seznam.cz
Sources
1. Antonsen, SL., Jensen, LN., Loft, A., et al. MRI, PET/CT and ultrasound in the preoperative staging of endometrial cancer – a multicenter prospective comparative study. Gynecol Oncol, 2013, 128, 2, p. 300–308.
2. Ben-Shachar, I., Pavelka, J., Cohn, DE., et al. Surgical staging for patients presenting with grade 1 endometrial carcinoma. Obstet Gynecol, 2005, 105, 3, p. 487–493.
3. Benedet, JL., Bender, H., Jones, H., 3rd, et al. FIGO staging classifications and clinical practice guidelines in the management of gynecologic cancers. FIGO Committee on Gynecologic Oncology. Int J Gynaecol Obstet, 2000, 70, 2, p. 209–262.
4. Berman, ML., Ballon, SC., Lagasse, LD., Watring, WG. Prognosis and treatment of endometrial cancer. Am J Obstet Gynecol, 1980, 136, 5, p. 679–688.
5. Cibula, D. Chirurgická léčba zhoubného nádoru děložního těla. In Cibula, D. a Petruželka, L. Onkogynekologie. Praha: Grada Publishing, 2009, s. 474–480.
6. Colombo, N., Preti, E., Landoni, F., et al. Endometrial cancer: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Ann Oncol, 2013, 24, Suppl. 6, p. vi33–8.
7. Creasman, WT., Morrow, CP., Bundy, BN., et al. Surgical pathologic spread patterns of endometrial cancer. A Gynecologic Oncology Group Study. Cancer, 1987, 60, 8, Suppl., p. 2035–2041.
8. De Smet, F., De Brabanter, J., Van den Bosch, T., et al. New models to predict depth of infiltration in endometrial carcinoma based on transvaginal sonography. Ultrasound Obstet Gynecol, 2006, 27, 6, p. 664–671.
9. Dušek, L. Epidemiologie zhoubných nádorů v České republice. 2010.
10. Epstein, E., Van Holsbeke, C., Mascilini, F., et al. Gray-scale and color Doppler ultrasound characteristics of endometrial cancer in relation to stage, grade and tumor size. Ultrasound Obstet Gynecol, 2011, 38, 5, p. 586–593.
11. Fischerova, D. Diagnostika a staging v onkologii. Mod Gynek, 2007, 16, 3, p. 517–522.
12. Fischerová, D., Burgetová, A., Seidl, Z., Bělohlávek, O. Diagnostika nádorů děložního těla. In Cibula, D. a Petruželka, L. Onkogynekologie. Praha: Grada Publishing, 2009, s. 470–474.
13. Fischerova, D. Patologie děložního těla v ultrazvukovém obraze. In Calda, P. Ultrazvuková diagnostika v těhotenství a gynekologii. Praha: Aprofema s.r.o., 2010, s. 443–453.
14. Fischerova, D. Ultrasound scanning of the pelvis and abdomen for staging of gynecological tumors: a review. Ultrasound Obstet Gynecol, 2011, 38, 3, p. 246–266.
15. Fischerova, D. Zhoubný nádor děložního těla – předoperační odlišení nádorů s nízkým a vysokým rizikem metastázování (přehled výsledků nejnovějších ultrazvukových studií). Čes Gynek, 2014, 79, 6, s. 456–465.
16. Fischerova, D., Fruhauf, F., Zikan, M., et al. Factors affec-ting sonographic preoperative local staging of endometrial cancer. Ultrasound Obstet Gynecol, 2014, 43, 5, p. 575–585.
17. Goudge, C., Bernhard, S., Cloven, NG., Morris, P. The impact of complete surgical staging on adjuvant treatment decisions in endometrial cancer. Gynecol Oncol, 2004, 93, 2, p. 536–539.
18. Hricak, H., Rubinstein, LV., Gherman, GM., Karstaedt, N. MR imaging evaluation of endometrial carcinoma: results of an NCI cooperative study. Radiology, 1991, 179, 3, p. 829–832.
19. Karlsson, B., Norstrom, A., Granberg, S., Wikland, M. The use of endovaginal ultrasound to diagnose invasion of endometrial carcinoma. Ultrasound Obstet Gynecol, 1992, 2, 1, p. 35–39.
20. Larson, DM., Connor, GP., Broste, SK., et al. Prognostic significance of gross myometrial invasion with endometrial cancer. Obstet Gynecol, 1996, 88, 3, p. 394–398.
21. Mascilini, F., Testa, AC., van Holsbeke, C., et al. Evaluating myometrial and cervical invasion in women with endometrial cancer – comparing subjective assessment to objective measurement techniques. Ultrasound Obstet Gynecol, 2013.
22. Masciullo, V., Amadio, G., Lo Russo, D., et al. Controversies in the management of endometrial cancer. Obstet Gynecol Int, 2010, 2010, p. 638165.
23. Orr, JW., Jr., Holloway, RW., Orr, PF., Holimon, JL. Surgical staging of uterine cancer: an analysis of perioperative morbidity. Gynecol Oncol, 1991, 42, 3, p. 209–216.
24. Ortoft, G., Dueholm, M., Mathiesen, O., et al. Preoperative staging of endometrial cancer using TVS, MRI, and hysteroscopy. Acta Obstet Gynecol Scand, 2013, 92, 5, p. 536–545.
25. Pecorelli, S. Revised FIGO staging for carcinoma of the vulva, cervix, and endometrium. Int J Gynaecol Obstet, 2009, 105, 2, p. 103–104.
26. Savelli, L., Ceccarini, M., Ludovisi, M., et al. Preoperative local staging of endometrial cancer: transvaginal sonography vs. magnetic resonance imaging. Ultrasound Obstet Gynecol, 2008, 31, 5, p. 560–566.
27. Shin, KE., Park, BK., Kim, CK., et al. MR staging accuracy for endometrial cancer based on the new FIGO stage. Acta Radiol, 2011, 52, 7, p. 818–824.
28. Silverberg, SG., Kurman, RJ., Nogales, F., et al. Tumour of the uterine corpus. In Tavassoli, FA. a Devillee, P. Pathology and genetics of tumour of the breast and female genital organs. Lyon: IARC Press, 2003, p. 217–287.
29. Tozzi, R., Malur, S., Koehler, C., Schneider, A. Analysis of morbidity in patients with endometrial cancer: is there a commitment to offer laparoscopy? Gynecol Oncol, 2005, 97, 1, p. 4–9.
30. Valentin, L. Ultrasound deserves to play a prominent role in the diagnosis and management of endometrial cancer. Ultrasound Obstet Gynecol, 2014, 43, 5, p. 483–487.
31. Van Holsbeke, C., Ameye, L., Testa, AC., et al. Development and external validation of new ultrasound-based mathematical models for preoperative prediction of high-risk endometrial cancer. Ultrasound Obstet Gynecol, 2014, 43, 5, p. 586–595.
32. Zikan, M., Fischerova, D. Endometriální patologie v ultrazvukovém obraze. Moderní Gynekologie a porodnictví, 2007, 16, 4, p. 731–739.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicineArticle was published in
Czech Gynaecology

2014 Issue 6
Most read in this issue
- Recommended guidelines of diagnosis for women with an ovarian cyst or tumour
- Ultrasound staging of endometrial cancer – recommended methodology of examination
- Ultrasonic staging cervical cancer –a proposal for the standard procedure
- Endometrial cancer – preoperative identification of low and high risk endometrial cancer (a review of the most recent ultrasound studies)
