Hladina hCG po embryotransferu jako prognostický ukazatel fyziologického těhotenství
HCG level after embryo transfer as a prognostic indicator of pregnancy finished with delivery
Objective:
To examine patients after embryo transfer for predictive influence of the human chorionic gonadotropin (hCG) level on the probability of finishing pregnancy with delivery.
Design:
Retrospective study.
Setting:
Fertimed, Fertility Treatment Centre, Olomouc.
Methods:
490 patients pregnant after IVF + ET treatment placed in the study. The influence of other factors: age (patients 20–50), number of transferred embryos (one, two and more) and the length of cultivation on the probability of finishing pregnancy with delivery or loss and the possibility to predict multiple pregnancy was also related to the known hCG value. The transferred embryos were divided into two groups – early (cultivation 48 and 72 hrs) and prolonged cultivation (PC 96 and 120 hrs). The answer here, therefore, is a multinomial variable with four levels. For that reason the data was analysed through a multinomial logistic model vs. multinomial distribution of a mistake and generalised logistic link function.
Results:
The hCG level grows exponentially in the course of the 9th to 17th day after an embryo transfer (ET). The probability of one child delivery after the transfer of one embryo overdue after prolonged cultivation (96 or 120 hrs) grows with the average and above-average hCG values on the day of the draw. The hCG value was 678 (564–815) IU/l1 on the 14th day after ET in pregnancy ended in delivery, 321 (216–477) IU/l on average in abortion, 82 (51–132) IU/l in biochemical pregnancy and 1070 (737–1554) IU/l in multiple pregnancy. The probability of multiple pregnancy increased with hCG values greatly above the average and on the other hand, below-average values indicated abortion or biochemical pregnancy. The patient‘s age was not proven to be of significant influence, the hCG level slightly decreased with higher age. On the contrary, an increasing frequency of abortions depending on the increasing age of the mother was once again confirmed.
Conclusion:
The measured hCG values are considerably different depending on the pregnancy result, which is why this value is considered a quality predictive factor of the pregnancy result.
Keywords:
chorionic gonadotropin, hCG, IVF, ET
Authors:
B. Zbořilová 1,2; J. Březinová 6; E. Tkadlec 4,5; M. Procházka 1,7; I. Oborná 1,3; A. Sobek jr. 1; A. Sobek 1
Authors‘ workplace:
Fertimed, Olomouc/Polanka nad Odrou, vedoucí doc. MUDr. A. Sobek, CSc.
1; Ústav biologie LF UP, Olomouc, přednosta doc. RNDr. V. Divoký, Ph. D.
2; Porodnicko-gynekologická klinika LF UP a FN, Olomouc, přednosta prof. MUDr. R. Pilka, Ph. D.
3; Katedra ekologie a životního prostředí PřF UP, Olomouc, vedoucí katedry prof. MVDr. E. Tkadlec, CSc.
4; Ústav biologie obratlovců AV ČR, Studenec, ředitel doc. Ing. M. Honza, Dr.
5; SpermBank International, JUDr. M. Polach
6; Ústav lékařské genetiky FN, Olomouc, přednosta prof. MUDr. M. Procházka, Ph. D.
7
Published in:
Ceska Gynekol 2018; 83(5): 329-336
Category:
Overview
Cíl studie:
U pacientek po embryotransferu prošetřit prediktivní vliv hladiny lidského choriového gonadotropinu (hCG) na pravděpodobnost ukončení těhotenství porodem.
Typ studie:
Retrospektivní studie.
Název a sídlo pracoviště:
Fertimed, centrum pro léčbu neplodnosti, Olomouc.
Metodika:
Do studie bylo zařazeno 490 pacientek těhotných po léčbě IVF/ICSI + ET. Byl hodnocen i vliv dalších faktorů: věku (pacientky 20–50 let), počtu přenesených embryí (jedno, dvě a více) a délky kultivace na pravděpodobnost vzniku těhotenství, vícečetného těhotenství, abortu a biochemického těhotenství. Transferovaná embrya byla rozdělena do dvou skupin – časná (kultivace 48 a 72 h) a prodloužená kultivace (PK 96 a 120 h). Hladina hCG byla vyšetřována 9–17 dnů po ET. Data byla analyzována jako multinomická proměnná se čtyřmi úrovněmi pomocí multinomického logistického modelu s multinomickou distribucí chyby a generalizovanou logitovou link function.
Výsledky:
Hladina hCG exponenciálně roste v průběhu 9. až 17. dne po embryotransferu (ET). Pravděpodobnost porodu jednoho dítěte po transferu jednoho embrya přenášeného po prodloužené kultivaci (96 nebo 120 h) roste s průměrnými a nadprůměrnými hodnotami hCG v den odběru. Hodnota hCG u těhotenství ukončeného porodem byla 14. den po ET 678 (564–815) IU/l, u abortu byla průměrně 321 (216–477) IU/l, u biochemického těhotenství 82 (51–132) IU/l a u vícečetných těhotenství 1070 (737–1554) IU/l. Při silně nadprůměrných hodnotách hCG se zvyšovala pravděpodobnost vícečetného těhotenství, a naopak podprůměrné hodnoty signalizovaly abort nebo biochemické těhotenství. Nebyl prokázán významný vliv věku pacientky na hladinu hCG, ale se zvyšujícím se věkem se hladina hCG mírně snižovala. Naopak byla znovu potvrzena zvyšující se frekvence abortů v závislosti na vyšším věku matky.
Závěr:
Naměřené hodnoty hCG se výrazně liší v závislosti na výsledku těhotenství, proto je tato hodnota považována za kvalitní prediktivní faktor výsledku těhotenství.
Klíčová slova:
choriový gonadotropin, hCG, IVF, ET
ÚVOD
Úspěšnost metod asistované reprodukce (AR) je ovlivněna řadou dílčích kroků – způsobem hormonální stimulace, technikou oplození vajíček, délkou kultivace embryí a typem použitého média či technikou embryotransferu. Pak následuje doba očekávání výsledku. Celý tento léčebný cyklus je pro pár velmi psychicky zatěžující, zejména po transferu embryí (ET) s očekáváním výsledku hCG testu a následně pak potvrzení klinické prosperující gravidity ultrazvukem (UZ). I proto narůstá snaha o co nejčasnější rozlišení vitálního těhotenství od těhotenství s nepříznivým výsledkem, a to na základě vyhodnocení některých biochemických markerů, nejčastěji hCG, často společně s hladinou estradiolu, progesteronu nebo inhibinu A [3, 11, 13, 16, 27, 29]. HCG je produkován trofoblastem a syncyciotrofoblastem a v mateřském séru je zjistitelný již osmý den po koncepci [1, 21]. HCG patří mezi glykoproteiny tvořené dvěma podjednotkami (α a β řetězce), jejichž spojením vzniká intaktní hormon. Zatímco podjednotka α je společná i dalším třem hormonům (LH, FSH a TSH), β podjednotka je odpovědná za jednotlivou specifickou hormonální funkci. Těhotenský hormon tvoří několik izohormonů, které se liší svou molekulovou hmotností [19]. Sérum těhotných žen obsahuje především intaktní hCG, které slouží k udržení funkce corpus luteum během těhotenství a ovlivňuje i produkci progesteronu [6].
Ostatní stoupající markery (estradiol, progesteron, inhibin A) jsou detekovatelné již několik dní po ET, zatímco UZ vyšetřením je gestační váček prokazatelný nejdříve třetí týden po ET a akce srdeční asi v šestém týdnu těhotenství. Raná diagnostika těhotenství pomocí hladiny hCG se znalostí prognózy může vést ke snížení stresu všech zúčastněných a snížení nákladů na léčbu.
Lidský choriový gonadotropin (hCG) je v průběhu léčby neplodnosti využíván také k indukci ovulace nebo k podpoře implantace [9, 10], proto je nutné mít tuto informaci k dispozici, aby nebyla zaznamenávána falešně pozitivní biochemická těhotenství.
Cílem práce bylo retrospektivně zjistit, na základě znalosti hladiny hCG stanovené 9. až 17. den od transferu, pravděpodobnost úspěšného ukončení těhotenství porodem v závislosti na věku pacientky, počtu a délce kultivace přenesených embryí. Výstupem práce je stanovení kritické hladiny pro těhotenství po transferu embryí různé délky kultivace a stadia vývoje (D2–D5).
SOUBOR PACIENTEK A METODIKA
Do retrospektivní studie bylo zařazeno 490 pacientek podstupujících IVF cyklus s embryotransferem v období od 1. 1. 2007 do 31. 5. 2017 na pracovišti Fertimed s.r.o. Pacientky ve věku od 20 do 50 let byly rozděleny do dvou skupin, podle délky kultivace přenášených embryí, Jako skupina „časná“ jsou označeny cykly s embryi přenášenými ve stadiu 2–8 buněk, to je po 2–3denní kultivaci (D2, D3). Do skupiny PK byly zařazeny cykly s transferem embryí po 4–5denní kultivaci (D4, D5). Pro všechny cykly byly dohledány hladiny hCG zjištěné v odstupu 9–17 dní od transferu, výsledek ultrazvukového vyšetření a výsledek těhotenství. Odběr krve na stanovení hladiny hCG se prováděl v různé dny od ET, protože pacientky kontrolu těhotenství podstupovaly podle svých a ordinačních časových možností.
Hladina hCG byla ve všech případech stanovena soupravou Elecsys HCG+β (fy Roche), která kvantitativně hodnotí celkovou hladinu hCG a jeho β volnou podjednotku metodou elektrochemiluminiscence (ECLIA). Rozsah měření je v rozmezí 0,1–10 000 IU/l. Jako pozitivní byly zařazeny cykly s hladinou hCG > 10 IU/l (biochemické těhotenství).
Za klinickou graviditu jsme označili těhotenství, u kterých byl později ultrazvukem prokázán gestační váček s přítomnou nebo nepřítomnou akcí srdeční.
Výsledek léčby neplodnosti byl pro statistické hodnocení rozdělen do čtyř skupin:
- P1 – klinická jednočetná těhotenství ukončená porodem;
- P2 – klinická vícečetná těhotenství ukončená porodem;
- AB – UZ potvrzená klinická těhotenství (gestační váček se srdeční akcí plodu nebo bez potvrzené akce srdeční plodu) ukončená potratem do 12. týdne;
- Bio – biochemická těhotenství stanovená pouze na základě pozitivní hladiny hCG.
Nejdříve jsme pro jednotlivé skupiny odhadli střední hodnoty hCG. Protože data měla přibližně log-normální rozdělení, odhadli jsme střední hodnotu hCG jako geometrický průměr. Současně jsme testovali rozdíly v hladinách hCG mezi skupinami pomocí lineárního modelu. Hladiny hCG byly log-transformovány a jako další prediktory, které mohly potenciálně ovlivnit hormonální hladiny, jsme použili věk, počet přenesených embryí, den odběru hCG od ET a délku kultivace. V analýze jsme hledali takový kombinovaný model, který má největší podporu v datech. Jako kritérium pro nejvíce podporovaný model jsme použili nejnižší hodnotu Akaikeho informačního kritéria (AIC) [4]. Rozdíl v AIC větší než dva jsme považovali za silný doklad toho, že daný model je lepší.
Poté jsme analyzovali výsledek léčby, což je nominální proměnná se čtyřmi úrovněmi (P1, P2, AB a Bio). Vliv hodnoty hladiny hCG, věku pacientek, počtu přenesených embryí a délky kultivace na výsledek léčby byly proto zkoumány pomocí multinomického logistického modelu, který předpokládá multinomické rozdělení chyby a používá generalizovaný logit jako link function. K odhadu parametrů byla použita funkce multinom v balíčku nnet [30], která je implementována v programu R [23]. Protože vzorky pro stanovení hCG nebyly odebírány u všech pacientek ve stejný den po přenosu, bylo nezbytné nejdříve eliminovat vliv rozdílného dne odběru krve ke stanovení hladiny hCG. Ke stabilizaci variance jsme proto použili logaritmickou transformaci, která současně linearizovala závislost na dnech po odběru (rozdíl v AIC regresního modelu proti AIC modelu bez prediktoru je 104; obr. 1b). Do další analýzy pomocí multinomického logistického modelu jsme proto použili jen rezidua z tohoto lineárního regresního modelu.
VÝSLEDKY
Je zřejmé, že naměřené hodnoty hCG se výrazně liší mezi jednotlivými skupinami pacientek (tab. 1). Lineární modely ukázaly, že nejvíce podporované lineární modely obsahovaly výsledek léčby (porod, potrat nebo biochemické těhotenství), dny odběru a dobu kultivace (tab. 2). Vztah k počtu přenášených embryí byl slabší, naopak vyšší vztah byl prokázán s rostoucí délkou kultivace.
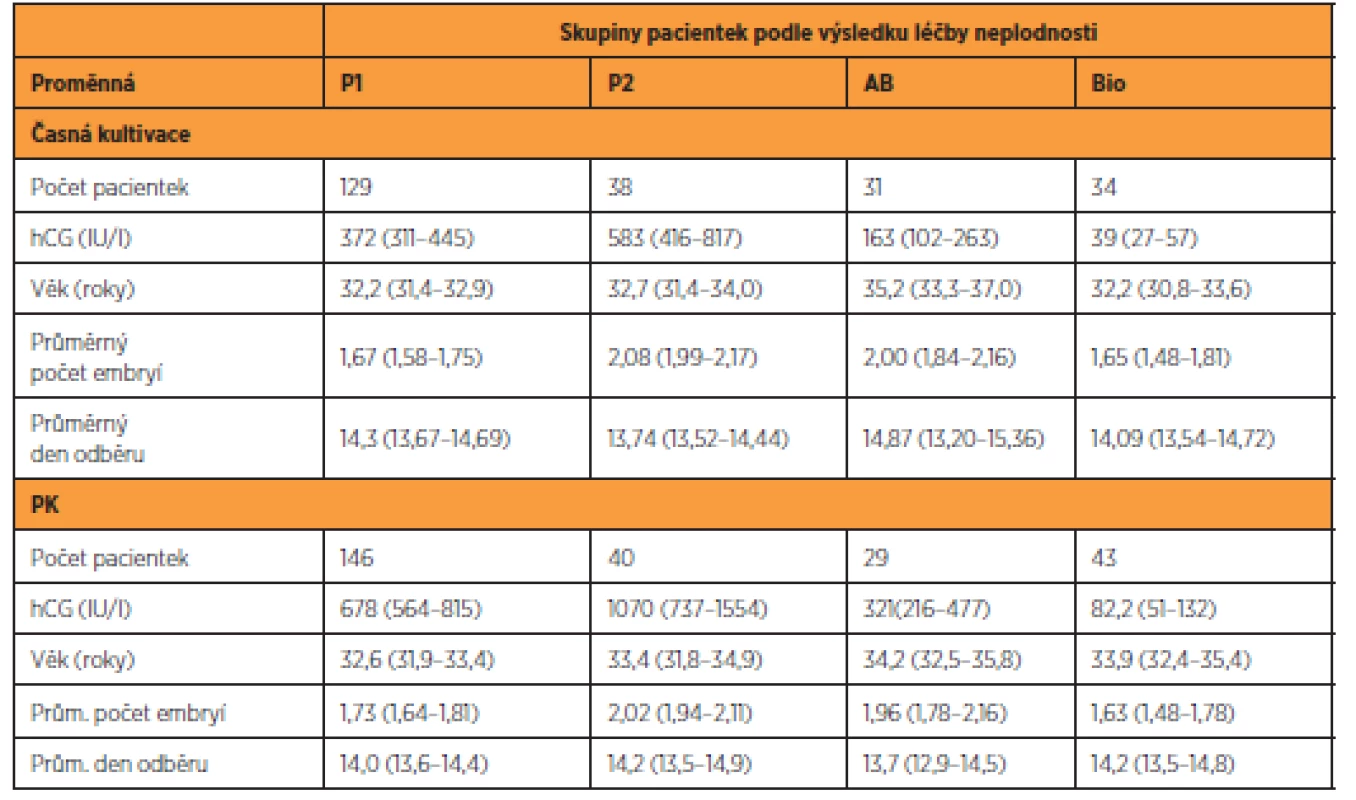

Před aplikací multinomického modelu bylo nutné odstranit vliv rozdílného dne odběru. Hladina hCG roste v průběhu 9. až 17. dne exponenciálně (obr. 1a). Současně je zřejmé, že variance není v jednotlivých dnech konstantní, ale roste s průměrnou hladinou hCG. Po logaritmické transformaci je růst lineární a variance víceméně konstantní (obr. 1b). Směrnice této regrese je 0,30 (standard error (SE) 0,028) a měří okamžitou míru změny hladiny hCG v čase. S její pomocí lze vypočítat doubling time, tj. dobu, za kterou se hladiny hCG zdvojnásobují jako ln (2)/0,3 = 2,31 dnů.
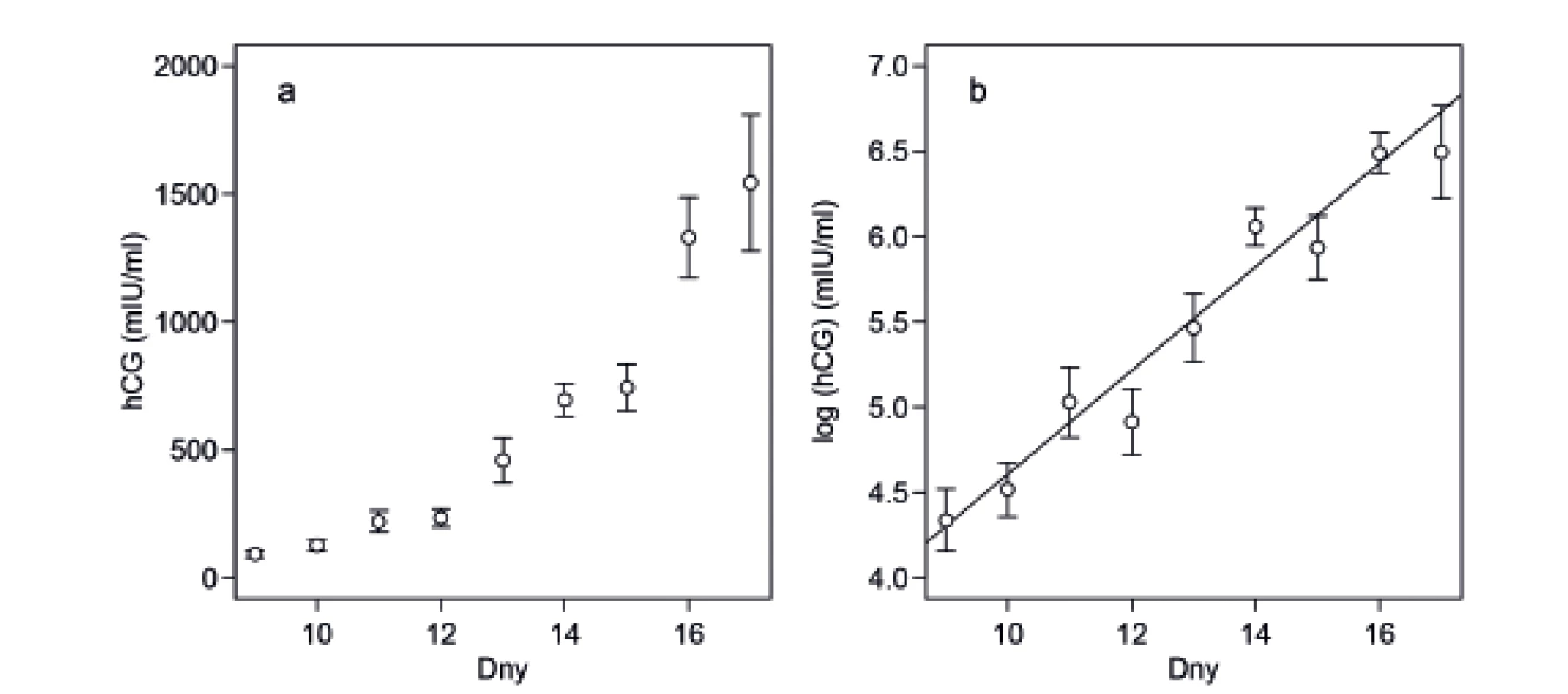
Analýza za pomoci multinomického modelu ukázala, že dva nejvíce podporované modely obsahují vždy rezidua hCG, počet přenesených embryí a délku kultivace. Nejlepší model obsahoval navíc ještě věk pacientek. Rozdíl v AIC mezi prvním a druhým nejlepším modelem byl 1,9, tedy méně než dva. Ostatní modely byly jednoznačně horší a vykazovaly hodnoty AIC vyšší o více než 20. Podle nejvíce podporovaného modelu roste pravděpodobnost jednočetného těhotenství s průměrnými (678 IU/l) a nadprůměrnými hodnotami hCG (obr. 2a). Se silně nadprůměrnými hodnotami hCG (1070 IU/l) roste pravděpodobnost vícečetného těhotenství. Naopak podprůměrné hodnoty hCG (321 IU/l) až silně podprůměrné hladiny hCG (82 IU/l) jsou spojeny s aborty až biochemickým těhotenstvím.
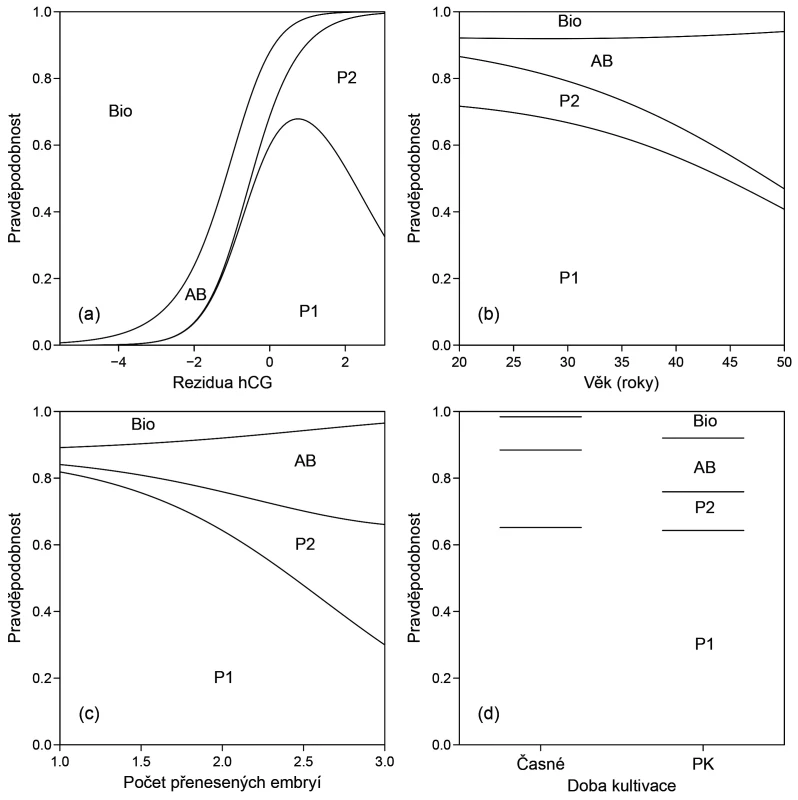
Věk pacientek zvyšuje pravděpodobnost abortu na úkor pravděpodobnosti otěhotnění (obr. 2b). Počet přenesených embryí zvyšuje pravděpodobnost vzniku vícečetných těhotenství a zvýšeným počtem implantovaných embryí se zvyšuje hodnota hladiny hCG (tento vliv je ale už v modelu vysvětlen proměnnou hCG).
DISKUSE
Zjistili jsme, že naměřené hodnoty hladin hCG mají silný prediktivní význam pro úspěšnost léčby. Nadprůměrné hodnoty indikují úspěšnou léčbu zakončenou porodem, podprůměrné hodnoty naopak abort nebo biochemickou graviditu. Hladina hCG měřená v průměru 14. den po ET při transferu jednoho až dvou embryí ve stadiu PK, která nám předpovídá porod jednoho dítěte, byla stanovena na 678 (564–815) IU/l, zatímco hladiny předpovídající těhotenskou ztrátu (AB: 321 (216–477) IU/l) nebo biochemické těhotenství (Bio: 82 (51–132) IU/l ) byly mnohem nižší. Výrazně vyšší hodnoty než průměr indikují vícečetné těhotenství (1070 (737–1554) IU/l).
To bylo prokázáno i v jiných studiích. Publikované práce o predikci výsledku těhotenství z hladiny hCG se liší délkou intervalu pro hodnocení – např. doba od odběru vajíčka [15], od oplození [14], nejčastěji však od transferu embrya [2, 7, 8, 12, 22, 26, 27]. V některých publikacích však není uvedena délka kultivace, tj. vývojové stadium transferovaného embrya [např. 15, 22]. Někteří autoři zjišťovali hladiny hCG již 11. den od ET a jako kritickou hladinu uvádějí 50 IU/l (senzitivita 75 %, specificita 81 %) [31]. Hladiny nad 159,5 IU/l (senzitivita 100 % a specificita 83 %) jedenáctý den od ET pro pokračující těhotenství, uváděné Kim et al. [15], je v našem souboru dosaženo až 13. den po transferu. Bjercke et al. [2] uvádějí po transferu D2 embryí 12. den po ET hladinu pod 55 IU/l vedoucí v 90 % ke ztrátě těhotenství, my uvádíme hodnotu pod 321 IU/l pro očekávaný abort pro D4 a D5 embrya 14. den po ET (embrya Bjercke et al. byla v době odběru o čtyři dny mladší než naše) a hodnotu pod 82 IU/l, která nám signalizuje biochemické těhotenství.
Námi uvedené kritické hodnoty hladiny hCG pro prosperující těhotenství (tj. těhotenství ukončené porodem) jsou v souladu s řadou publikací. Např. Singh et al. [27] uvádějí mediánovou hodnotu hCG 14. den po ET u těhotenství končících porodem 600 IU/l (v našem souboru 678 IU/l) a ve skupině s těhotenskou ztrátou (nerozlišuje AB a Bio) byla mediánová hodnota 178 IU/l (v naší studii AB 321 IU/l a Bio 82 IU/l). Zhao et al. [32] uvádějí hodnotu D5 12. den po ET 563 IU/l při porodu jednoho dítěte, 392 IU/l u těhotenské ztráty a 60 IU/l u biochemických těhotenství. Kathiresan et al. [14] uvádějí 15. den od oplození oocytů (tj. pro D3 12. den od ET) hodnotu 78 IU/l (s 96% pravděpodobností) pro prosperující těhotenství. Pro 13. den od ET uvádějí Porat et al. [22] jako kritickou hladinu nad 150 IU/l. a Singh et al. [27] pro 14. den od ET hladinu 347 IU/ml (senzitivita 72 % a specifita 74 %). Naopak Glatstein et al. [7] uvádějí pro 14.–20. den od ET vyšší kritické hodnoty hCG pro dosažení vitálního těhotenství (135–1100 IU/l), které v našem souboru odpovídají spíše vícečetným těhotenstvím. Naše kritická hodnota hCG, která predikuje úspěšný porod při přenosu jednoho embrya ve stadiu moruly nebo blastocysty (odběr hCG 14. den) se pohybuje kolem 500 IU/l. Nelze však učinit závěr, že existuje jedna kritická hodnota, ta se totiž mění podle toho, kdy se provede odběr či jaký věk má pacientka, kolik se přenese embryí nebo o jaké se jednalo stadium vývoje embryí v době ET. Zcela zásadní je den odběru kontrolního hCG, který silně ovlivňuje hladinu hCG. Trendem asistované reprodukce je přenos blastocyst pro vyšší úspěšnost ET [25], embrya již prokázala vyšší životaschopnost bez zastavení ve vývoji.
Hladiny odlišující jednočetná a vícečetná těhotenství uvádějí ve své práci Urbancsek et al. [31]. Pro 11. den od ET uvádějí jako kritickou hladinu nad 135 IU/l hCG (senzitivita 80 %, specificita 88 %). Podle Kathiresan et al. [14] hladina hCG 250 IU/l 15. den od oplození oocytů (tj. pro D3 12. den od ET) pouze s 18% pravděpodobností svědčí pro vícečetné těhotenství. Brady et al. [3] popsali nižší nárůst hladiny hCG za dva dny u těhotenství se syndromem mizejícího dvojčete. Přesto uzavírají, že ani přes nižší nárůst hladiny hCG se nevylučuje porod dítěte. Pro 14. den po ET Singh et al. [26] (neuvedena délka kultivace, tj. stáří embrya) stanovili mediány rozlišující jednočetné, dvojčetné i trojčetné těhotenství (502 IU/l vs. 1093 IU/l vs. 2160 IU/l, p < 0,05), což koreluje s našimi výsledky odběru 14. den po ET (moruly a blastocysty) při porodu jednočetných a dvojčetných těhotenství (678 IU/l vs. 1070 IU/l). Hladiny hCG se liší i v jednotlivých státech, v závislosti na populačních rozdílech a různě zvolených dnech odběru a délce kultivace embryí.
Publikovány byly i práce, které dávají zjištěnou hladinu hCG do souvislosti s řadou jiných parametrů. Například Singh et al. [26] nenašli rozdíl v hladině hCG a věkem pacientky na rozdíl od McCoy et al. [18] nebo Homan et al. [12], kteří uvádějí, že hladina 200 IU/l hCG zjištěná 16. den po ovulaci postačuje ve skupině pacientek do 40 let k predikci prosperujícího těhotenství (s 80% pravděpodobností), ve skupině žen nad 40 let je třeba hladiny 470 IU/l. My jsme v naší studii viděli nevýznamný trend poklesu hCG se vzrůstajícím věkem pacientky. Porat et al. [22] zjistili, že ani délka těhotenství, ani způsob porodu nebo váha novorozence nesouvisí s iniciální hladinou prosperujícího těhotenství.
Ve starších publikacích se zkoumalo, zda hladina hCG souvisí s metodou oplození, ale Gold et al. [8] ani Poikeus et al. [21] nenašli rozdíl v hladině hCG po oplození klasickou metodou nebo ICSI. Singh et al.[26] hledali rozdíly v hladinách hCG v souvislosti s diagnózou neplodnosti. Ve své práci uvádějí, že u tubárního faktoru jsou hladiny hCG nižší, naopak u endometriózy vyšší. Poikkeus et al. [21] nenašli statisticky signifikantní rozdíl u hladin hCG, jestliže byla přenášena čerstvá nebo kryokonzervovaná embrya.
Chuan et al. [5] měřili hladiny hyperglykosylovaného hCG (hhCG ) již devět dnů po získání vajíček na velkém souboru žen (n = 62 112). Hladina hhCG byla zaznamenána u všech vzorků D9, zatímco hladina hCG byla zaznamenána pouze v 22 %. Hladina hhCG nad 10 pg/ml devátý den od oplození podle autorů svědčila s 96% specificitou pro probíhající těhotenství.
Hodnoty vyšší než 95% mez spolehlivosti (tab. 1) indikují vícečetné těhotenství, naopak hodnoty nižší než 95% mez spolehlivosti pro průměr indikují riziko abortu nebo biochemického těhotenství. Hodnoty kolem průměru v rámci mezí indikují normální těhotenství. Čím více se ale blíží dolní mezi, tím více roste riziko abortu.
HCG má dobrý prediktivní význam, který lze využít v klinické praxi při komunikaci s pacientkou. Velmi užitečné jsou kritické hodnoty, které predikují výsledek léčby. Je nutné si uvědomit, že se hodnoty hCG liší v závislosti na délce kultivace embryí a dnu odběru hCG, nepatrný vliv má i věk pacientky, kdy s vzrůstajícím věkem mírně klesá naměřená hladina hCG. Rovněž počet transferovaných embryí navyšuje hodnoty hCG. Z těchto informací vyplývá nutnost individuálního stanovení kritické hladiny hCG pro konkrétní jednotlivé pacientky.
ZÁVĚR
U žen léčených pro neplodnost jsme potvrdili fakt, že naměřené hodnoty hCG výrazně ovlivňují výsledek léčby, a lze je proto s jistou opatrností použít k predikci úspěšnosti léčby. Hladina hCG měřená v průměru 14. den po ET při transferu jednoho až dvou embryí ve stadiu moruly nebo blastocysty, která nám předpovídá porod jednoho dítěte, byla stanovena na 678 (564–815) IU/l, zatímco hladiny předpovídající těhotenskou ztrátu nebo biochemické těhotenství byly mnohem nižší (AB: 321 (216–477); Bio: 82 (51–132) IU/l ). Z těchto výsledků vyplývá, že kritická hodnota hCG rozdělující pacientky s porodem a bez porodu se nachází zhruba kolem 500 IU/l. Lze ji individuálně upřesnit v závislosti na věku pacientky, době odběru hCG a délce kultivace. Výrazně vyšší hodnoty než průměr indikují vícečetné těhotenství (1070 (737–1554) IU/l). Prokázali jsme tedy, že naměřené hodnoty hladiny hCG lze využít v klinické praxi k predikci úspěšnosti léčby. Je vhodné v budoucnu upřesnit výsledky dalšími studiemi.
RNDr. Blažena Zbořilová
Fertimed s.r.o.
Boleslavova 2
775 20 Olomouc
e-mail: blazena_hladikova@email.cz
Sources
1. Bergh, T., Ericson, A., Hillensjö, T., et al. Deliveries and children born after in-vitro fertilization in Sweden 1982–1995: A retrospective cohort study. Lancet, 1999, 354, p. 1579–1985.
2. Bjercke, S., Tanbo, T., Dale, PO., et al. Human chorionic gonadotrophin concentrations in early pregnancy after in-vitro fertilization. Hum Reprod, 1999, 14, p. 1642–1646.
3. Brady, PC., Correia, KF., Missmer, SA., et al. Early β-human chorionic gonadotropin trends in vanishing twin pregnancies. Fertil Steril, 2013, 100, p. 116–121.
4. Burnham, KP., Anderson, DR. Model selection and multimodel inference. A practical information-theoretic approach, 2nd ed. New York, USA: Springer, 2002.
5. Chuan, S., Homer, M., Pandian, R., et al. Hyperglycosylated human chorionic gonadotropin as an early predictor of pregnancy outcomes after in vitro fertilization. Fertil Steril, 2014, 101, p. 392–398.
6. Cole, LA. Immunoassay of human chorionic gonadotropin, its free subunits, and metabolites. Clin Chem, 1997, 43, 12, p. 2233–2243.
7. Glatstein, IZ., Hornstein, MD., Kahana, MJ., et al. The predictive value of discriminatory human chorionic gonadotropin levels in the diagnosis of implantation outcome in in vitro fertilization cycles. Fertil Steril, 1995, 63, p. 350–356.
8. Gold, RS., Azem, F., Yovel, I., et al. Does ICSI affect early serum beta-HCG in pregnancies achieved after IVF? Hum Reprod, 2000, 15, p. 1221–1224.
9. Haas, J., Kedem, A., Machtinger, R., et al. HCG (1500IU) administration on day 3 after oocytes retrieval, following GnRH-agonist trigger for final follicular maturation, results in high sufficient mid luteal progesterone levels – a proof of concept. J Ovarian Res, 2014, 3, 7, p. 35.
10. Haas, J., Ophir, L., Barzilay, E., et al. GnRH agonist vs. hcg for triggering of ovulation – differential effects on gene expression in human granulosa cells. PLoS One, 2014, 6, 9, p. 90359.
11. Hauzman, E., Murber, A., Fancsovits, P., et al. Use of biochemical markers to predict the outcome of pregnancies conceived by in vitro fertilization. Orv Hetil, 2006, 30, 147, p. 1409–1440.
12. Homan, G., Brown, S., Moran, J., et al. Human chorionic gonadotropin as a predictor of outcome in assisted reproductive technology pregnancies. Fertil Steril, 2000, 73, p. 270–274.
13. Ioannidis, G., Sacks, G., Reddy, N., et al. Day 14 maternal serum progesterone levels predict pregnancy outcome in IVF/ICSI treatment cycles: a prospective study. Hum Reprod, 2005, 20, 3, p. 741–746.
14. Kathiresan, AS., Cruz-Almeida, Y., Barrionuevo, MJ., et al. Prognostic value of beta-human chorionic gonadotropin is dependent on day of embryo transfer during in vitro fertilization. Fertil Steril, 2011, 96, 6, p. 1362–1366.
15. Kim, JH., Jee, BC., Suh, CS., Kim, SH. Nomogram to predict ongoing pregnancy using age of women and serum biomarkers after in vitro fertilization cycles. Eur J Obstet Gynecol Reprod Biol, 2014, p. 65–69.
16. Kim, JH., Shin, MS., Yi, G., et al. Serum biomarkers for predicting pregnancy outcome in women undergoing IVF: human chorionic gonadotropin, progesterone, and inhibin A level at 11 days post- ET. Clin Exp Reprod Med, 2012, 39, p. 28–32.
17. Marcillac, I., Troalen, F., Bidart, JM., et al. Free human chorionic gonadotropin? Subunit in gonadal and nongonadal neoplasms. Cancer Res, 1992, 52, p. 3901–3907.
18. McCoy, TW., Nakajima, ST., Bohler, HC. Jr. Age and a single day-14 beta-HCG can predict ongoing pregnancy following IVF. Reprod Biomed Online, 2009, 19, p. 114–120.
19. Oborná, I., Fingerová, H. Vliv glykosylace hCG na jeho funkce v ženské reprodukci. Čes Gynek, 2017, 82 s. 42–46.
20. Oron, G., Esh-Broder, E., Son, WY., et al. Predictive value of maternal serum human chorionic gonadotropin levels in pregnancies achieved by in vitro fertilization with single cleavage and single blastocyst embryo transfers. Fertil Steril, 2015,103, p. 1526–1531.
21. Poikkeus, P., Hiilesmaa, V., Tiitinen, A., et al. Serum hCG 12 days after embryo transfer is predicting pregnancy outcome. Hum Reprod, 2002, 17, p. 1901–1905.
22. Porat, S., Savchev, S., Bdolah,Y., et al. Early serum beta-human chorionic gonadotropin in pregnancies after in vitro fertilization: contribution of treatment variables and prediction of long-term pregnancy outcome. Fertil Steril, 2007, 88, p. 82–89.
23. R Core Team. R: A language and environment for statistical computing. R Foundation for Statistical Computing, Vienna, Austria, 2017.
24. Reljic, M., Knez, J., Vlaisavljevic, V. Human chorionic gonadotropin levels are equally predictive for pregnancy outcome after fresh and vitrified-warmed blastocyst transfer. J Assist Reprod Genet, 2013,30, p. 1459–1463.
25. Řeřuchová, M., Březinová, J., Filipčíková, R., Oborná, I. Vliv délky kultivace embryí s pomalým nástupem dělení na úspěšnost IVF. Čes Gynek, 2013, 78, s. 68–72.
26. Singh, N., Begum, AA., Malhotra, N., et al. Role of early beta human chorionic gonadotropin measurement in predicting multiple pregnancy and pregnancy wastage in an in vitro ET fertilization cycle. J Hum Reprod Sci, 2013, 6, p. 213–218.
27. Singh, N., Goyal, M., Malhotra, N., et al. Predictive value of early serum beta-human gonadotropin for the successful outcome in women undergoing in vitro fertilization. J Hum Reprod Sci, 2013, 6, p. 245–247.
28. Sites, CK., St Marie, P., Rahil, T. Implantation of fresh and thawed-warmed embryos in single embryo transfer cycles: interpreting the initial beta-HCG. Reprod Biomed Online, 2015,30, p. 319–321.
29. Sturgeon, CM., McAllister, EJ. Analysis of hCG: clinical applications and assay requirements. Ann Clin Biochem, 1998, 35, p. 460–491.
30. Venables, WN., Ripley, BD. Modern applied statistics with S. Fourth Ed. New York: Springer, 2002.
31. Urbancsek, J., Hauzman, E., Fedorcsák, P., et al. Serum human chorionic gonadotropin measurements may predict pregnancy outcome and multiple gestation after in vitro fertilization. Fertil Steril, 2002, 78, p. 540–542.
32. Zhao, WE., Li, YJ., Ou, JP., et al. Predictive value of initial serum human chorionic gonadotropin levels for pregnancies after single fresh and frozen blastocyst transfer. J Huazhong. Univ Sci Technol Med Sci, 2017, 37, p. 395–400.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicineArticle was published in
Czech Gynaecology

2018 Issue 5
Most read in this issue
- Hladina hCG po embryotransferu jako prognostický ukazatel fyziologického těhotenství
- Vaginální mikrobiom
- Pánevní aktinomykóza a IUD
- Poruchy příjmu potravy v těhotenství
