Laparoskopická korekce istmokély v kombinaci s ventrosuspenzí dělohy
Laparoscopic correction of isthmocele combined with ventrosuspensios of uterus
Objective: To describe a case history of a patient after two caesarean sections, planning another pregnancy. Due to the dehiscent lower uterine segment, surgical correction of the defect was performed. Performance followed by an unplanned pregnancy five weeks after the operation.
Design: Case report.
Setting: Department of Obstetrics and Gynaecology, Hospital in Frýdek-Místek.
Case report: We present a case of a 31-year-old third-graders, anamnestically after two caesarean sections, which were performed laparoscopical correction of isthmocoele in our department. Our patient was diagnosed with six weeks old intrauterine pregnancy only eleven weeks after surgery. The gravidity was successfully completed in the 38th week of pregnancy by the planned caesarean section with finding of a solid lower uterine segment. Whole duration of the pregnancy was uncomplicated.
Conclusion: Women, after previous surgery of the uterus, are exposed to complications such as nidation disorders, placental disorders, risk of uterine rupture etc. during future pregnancy and childbirth. We want to show possible advantage of laparoscopic isthmocoele resection in combination with ventrosuspension of uterus.
Keywords:
isthmocoele – laparoscopy – caesarean section – uterine rupure
Authors:
K. Šubová 1; Martin Němec 1
; R. Pilka 2
Authors‘ workplace:
Gynekologicko-porodnické oddělení Nemocnice, Frýdek-Místek, primář MUDr. M. Němec
1; Porodnicko-gynekologická klinika LF UP a FN, Olomouc, přednosta prof. MUDr. R. Pilka, Ph. D.
2
Published in:
Ceska Gynekol 2020; 85(2): 104-110
Category:
Case Report
Overview
Cíl práce: Popis případu pacientky po dvou císařských řezech v anamnéze, plánující další graviditu. Vzhledem k dehiscentnímu dolnímu děložnímu segmentu byla provedena operační korekce defektu. Následovala neplánovaná koncepce pět týdnů po výkonu.
Typ studie: Kazuistika.
Název a sídlo pracoviště: Gynekologicko-porodnické oddělení, Nemocnice ve Frýdku-Místku, p. o.
Vlastní pozorování: Předkládáme případ 31leté tercigravidy, anamnesticky po dvou císařských řezech, které byla na našem pracovišti provedena operační korekce istmokély laparoskopickou cestou. Pacientce byla jedenáct týdnů po této operaci verifikována vitální šestitýdenní intrauterinní gravidita. Těhotenství bylo úspěšně ukončeno ve 38. týdnu gravidity plánovaným císařským řezem s nálezem zcela plnohodnotného dolního děložního segmentu. Gravidita byla po celou dobu sledování nekomplikovaná.
Závěr: Ženy po předchozí operaci na děloze jsou během další gravidity a porodu vystaveny komplikacím, jako například poruchám nidace, poruchám placentace, riziku ruptury dělohy a dalším. V našem případě chceme ukázat možný přínos kombinace laparoskopické korekce istmokély s ventrosuspenzí dělohy v jedné době.
Klíčová slova:
istmokéla – operační laparoskopie – císařský řez – ruptura dělohy
ÚVOD
Istmokéla neboli niche je myometriální defekt přední děložní stěny v oblasti istmu po předcházejícím císařském řezu. Istmokéla může být zcela asymptomatická. Často ji však provází mnoho projevů, mezi nejčastější patří intermenstruační spotting, nepravidelné postmenstruační krvácení, chronická pánevní bolest, dysmenorea, dyspareunie a také infertilita. Defekt působí jako rezervoár pro krev a hlen a může být zdrojem problémů [4, 12].
Jako nejvýznamnější rizikový faktor pro vznik niche jsou opakované císařské řezy (nerozpoznání a nesblížení všech vrstev myometria) [14]. Dále to jsou retropozice dělohy, akutní císařský řez na porodní brance pět a více centimetrů nebo nízce vedený řez na děloze. Taktéž technika ošetření uterotomie může hrát roli. Bij de Vaate a kol. popisují větší riziko istmokély při ošetření uterotomie v jedné vrstvě s vynecháním endometriální tkáně, přičemž ošetření řezu ve dvou vrstvách či v jedné vrstvě při zabrání endometria snižuje riziko vzniku defektu [2, 4, 10, 17].
Istmokélu můžeme diagnostikovat na základě kliniky a pomocných zobrazovacích vyšeření. Nejčastější a nejdostupnější metodou je transvaginální ultrazvuk, kde můžeme tento defekt vidět jako trojúhelníkovou anechogenní oblast v místě, kde byl veden řez při operaci [2]. Měření provádíme na prázdném močovém měchýři, snažíme se o zobrazení jizvy v sagitální i transverzální rovině tak, abychom získali čtyři rozměry defektu. V sagitálním řezu měříme šířku defektu, hloubku defektu a zbytkovou myometriální tkáň, jedná se o nejmenší vzdálenost mezi vrcholem defektu a serózou. Transverzálně měříme délku defektu [8]. Přesnějšího zobrazení můžeme dosáhnout sonohysterografií, která odhalí istmokélu s větší přesností a u většího počtu pacientek [16]. Z dalších zobrazovacích metod můžeme použít i hysteroskopii nebo magnetickou rezonanci, která je rovněž velmi přesná, ale nákladná a na některých pracovištích může být i méně dostupná [9].
Možnosti terapie představují: hormonální léčba, miniinvazivní operační řešení (hysteroskopie, laparoskopie), dále existuje možnost reparace jizvy otevřenou laparotomickou cestou nebo transvaginálně. Záleží také na erudici operatéra. Pokud je žena symptomatická a tloušťka reziduální děložní svaloviny při transvaginálním ultrazvuku je nad 2,5 mm, můžeme provést hysteroskopickou resekci jizvy, a odstranit tak dutinu, v které se hromadí krev a hlen. Laparoskopickou cestu volíme pro velké defekty, pokud si žena přeje zachovat fertilitu a tloušťka reziduální myometriální tkáně je méně než 2,5–3,0 mm [7, 9]. Při tak malé zbytkové části svaloviny bychom neměli volit hysteroskopickou resekci pro možné poranění močového měchýře a v případě, že pacientka plánuje graviditu, i pro vyšší riziko ruptury dělohy během těhotenství a porodu [3]. U asymptomatických pacientek nemusí být indikována žádná terapie, pokud však taková žena plánuje graviditu a zbytková myometriální tkáň je méně než 3 mm, měla by jí být nabídnuta laparoskopie pro již výše uvedené vyšší riziko ruptury dělohy během gravidity, důležitá je individualita přístupu [3].
Prezentujeme případ pacientky s istmokélou, řešený laparoskopickou resuturou v kombinaci s ventrosuspenzí dělohy a následným úspěšným těhotenstvím.
VLASTNÍ POZOROVÁNÍ
Jednatřicetiletá tercigravida byla přijata na naše oddělení k plánovanému císařskému řezu, indikací k operaci byly dva přecházející císařské řezy v anamnéze a nedávná laparoskopická resekce a resutura dolního dehiscentního děložního segmentu.
První císařský řez byl proveden v březnu 2014. Původně byl porod indukován pro preeklampsii ve 37.+3 týdnu gravidity. Ukončen byl akutně operačně pro alteraci ozev plodu v první době porodní, uterotomie byla ošetřena v jedné vrstvě, výkon nekomplikován. Indikací k druhému císařskému řezu byl již tehdy insuficientní dolní děložní segment po předcházejícím císařském řezu. Peroperačně byl zjištěn extrémně tenký dolní děložní segment, myometrium bylo sešito ve dvou vrstvách, výkon jinak nekomplikován, proveden byl v lednu roku 2016 ve 39.+2 týdnu gravidity. Další gravidita pacientce nebyla doporučena.
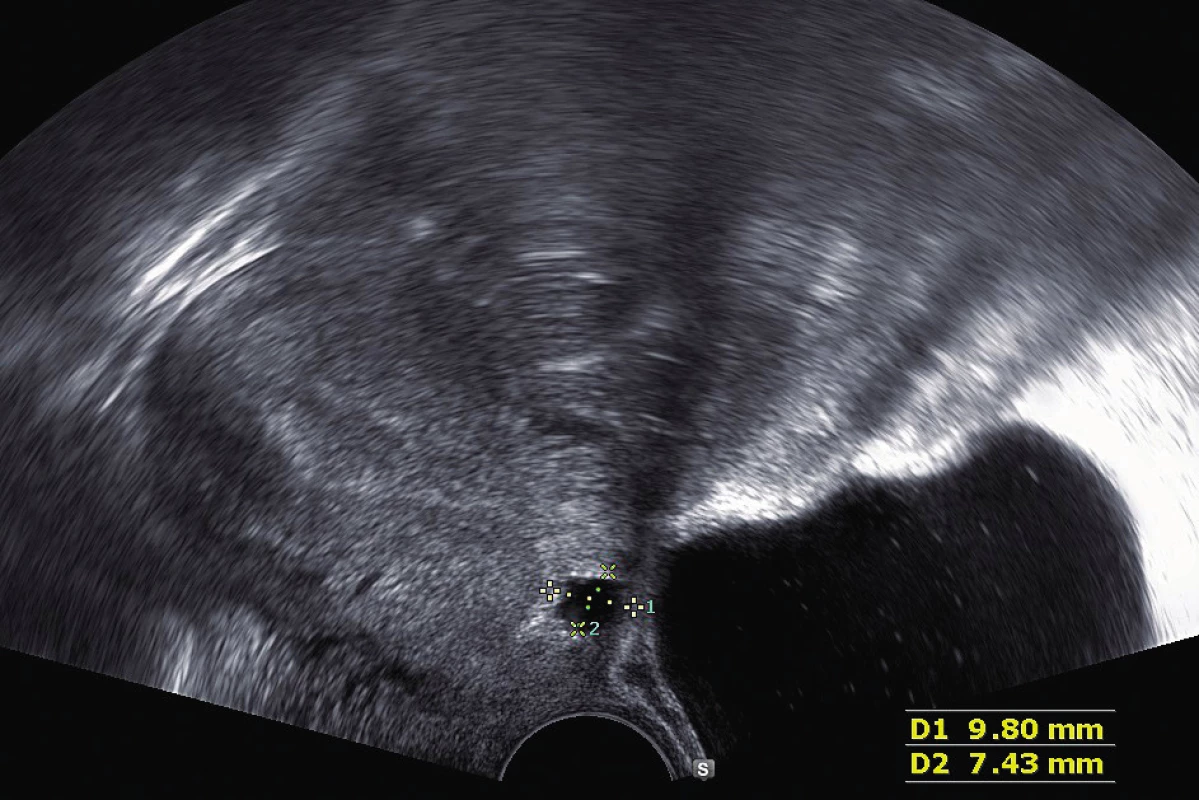
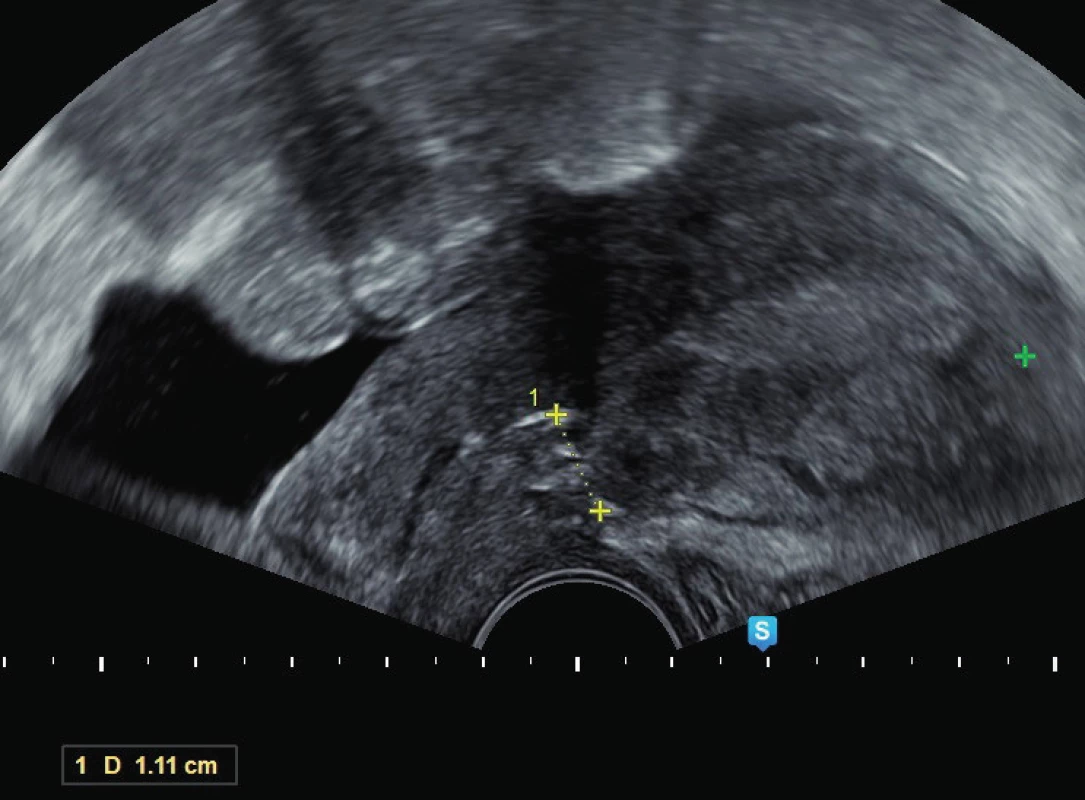
V březnu 2018 pacientka přichází na naše pracoviště ke konzultaci pro méněcennost jizvy na děloze a přání třetí gravidity. Na ultrazvuku se ukazuje děloha v RVF velikosti 83×37 mm. V dolním děložním segmentu je popsána dehiscence velikosti 8×9 mm s minimální reziduální myometriální tkání menší než 1 mm, dehiscence dosahuje až pod močový měchýř (obr. 1). Pacientce byla doporučena operační korekce defektu laparoskopickou cestou, indikováno vytnutí dehiscentní části a následná resutura. Pacientka odchází domů s tím, že si postup promyslí. Po půl roce s operací souhlasí.
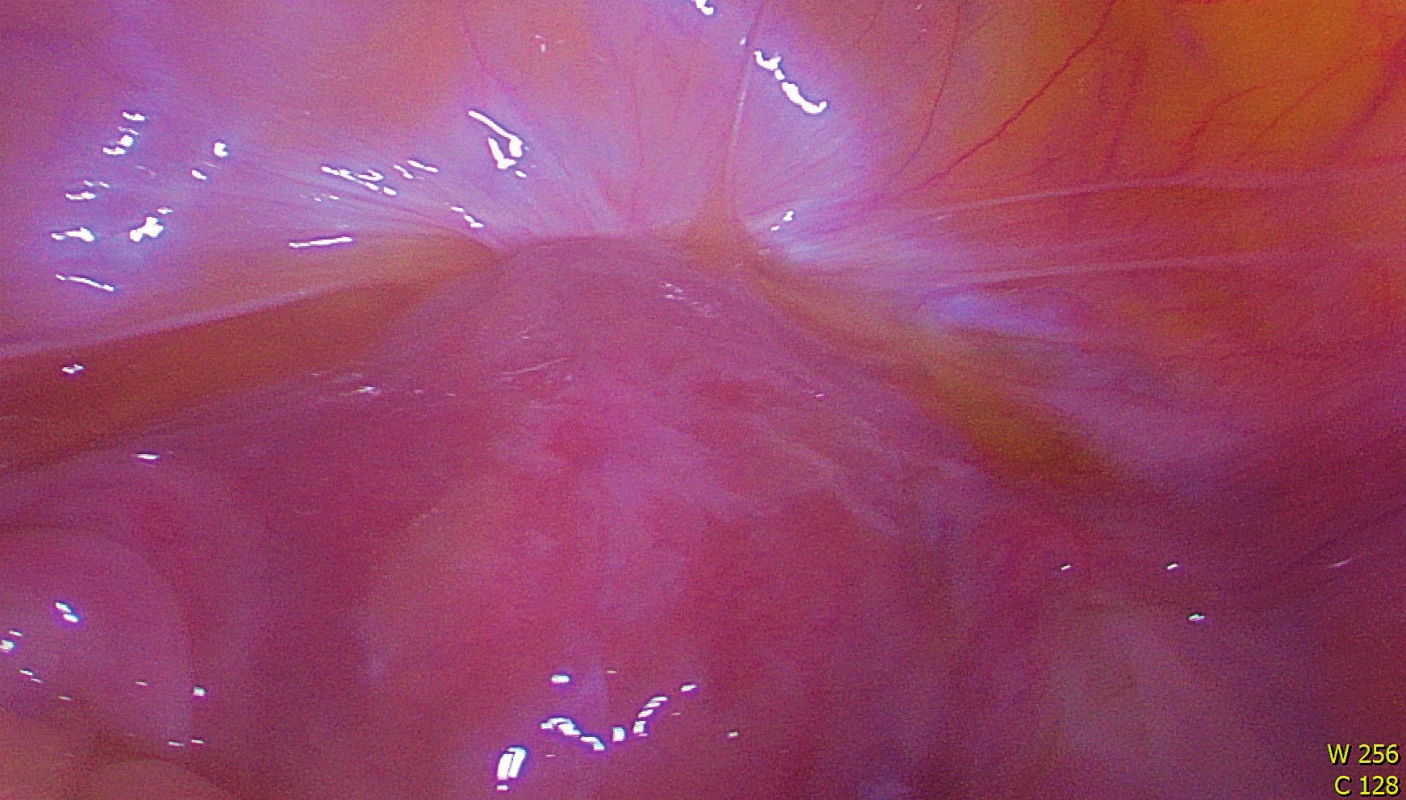
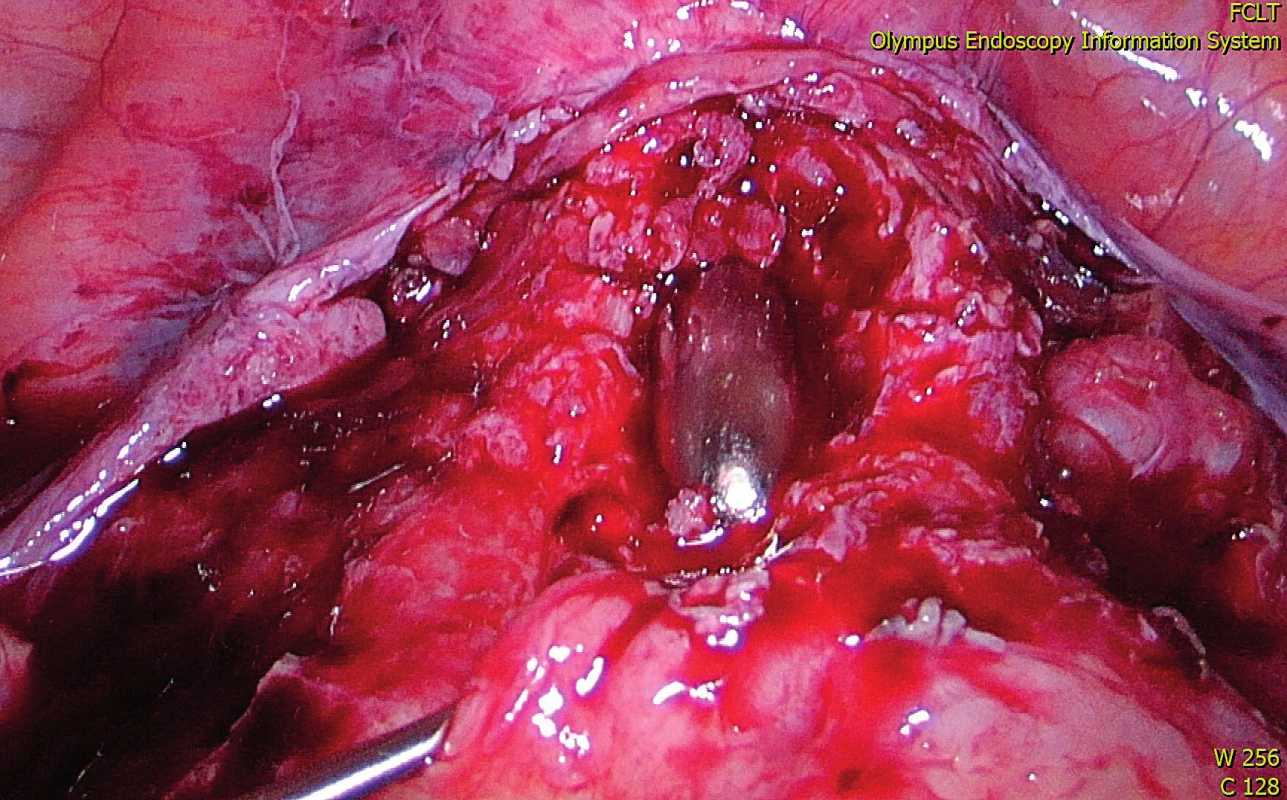
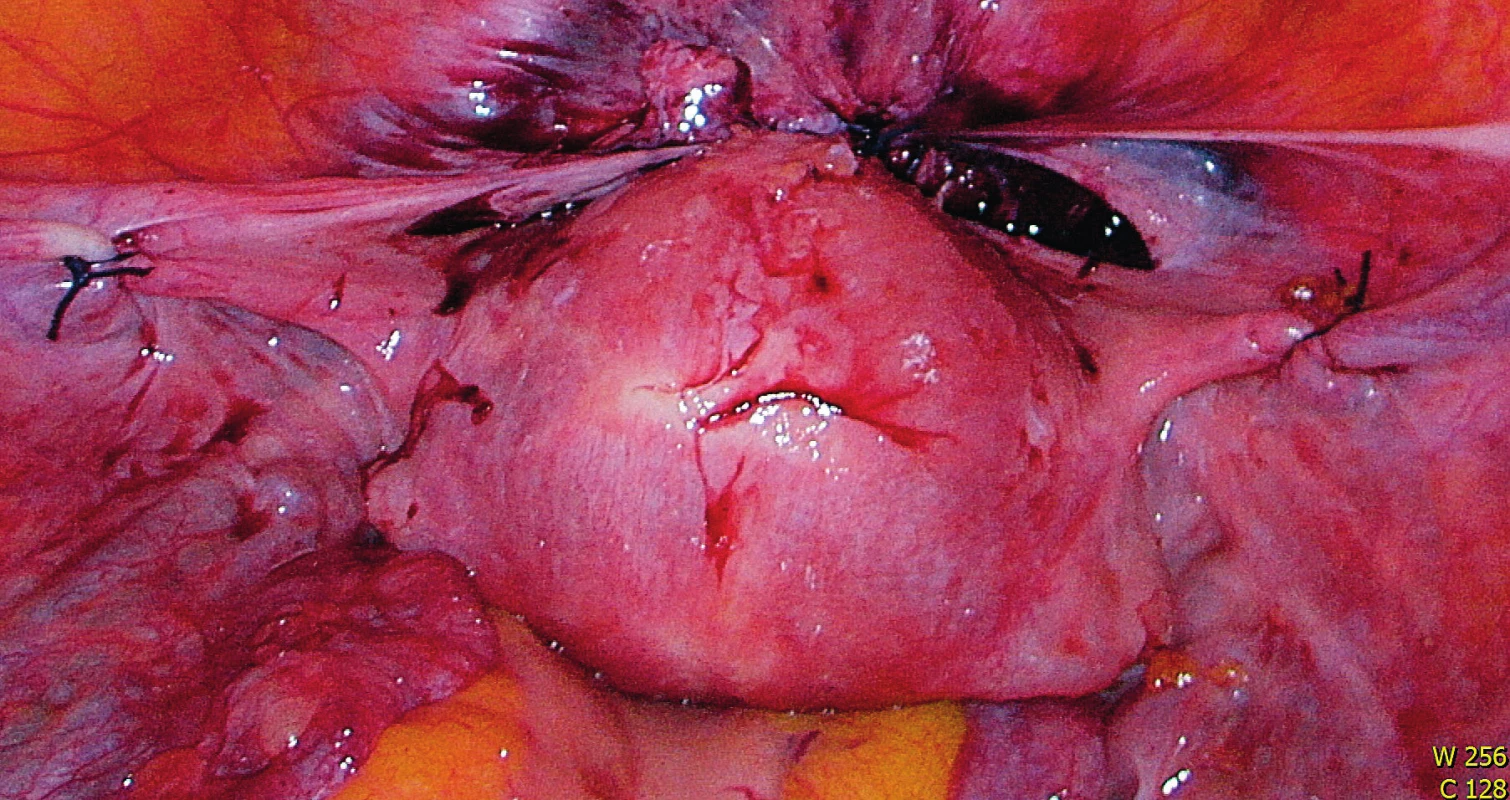
Pacientka byla do nemocnice přijata den před výkonem, v osobní anamnéze byla přítomna jen chronická žilní insuficience, bez dalších sledovaných interních onemocnění, ASA skóre I. K operaci byla zajištěna krevní pohotovost. Dne 11. 10. 2018 jsme provedli laparoskopickou resekci dolního děložního segmentu a resuturu ve dvou vrstvách kombinovanou s ventrosuspenzí dělohy. Peroperačně byly přítomny adheze vezikouterinní pliky vysoko na dělohu (obr. 2), po jejich sesunutí bylo hysteroskopicky ozřejmeno největší zeslabení děložní jizvy a následovalo její laparoskopické vytnutí (obr. 3). Rekonstrukce rány se provedla ve dvou vrstvách. Na konec operace byla připojena ventrosuspenze dělohy pro její retroverzní postavení (obr. 4). Operace nekomplikována, pooperační hospitalizace klidná. Pacientka byla propuštěna čtvrtý den po výkonu, kontrolní ultrazvukové vyšetření před propuštěním ukazuje normální polohu a zakřivení dělohy, istmus děložní v jeho přední části tloušťky 11 mm, bez reziduální istmokély, minimum volné tekutiny v cavum Douglasi (obr. 5). Pacientce bylo doporučeno neotěhotnět minimálně šest měsíců po operaci. Kontrolní sono dělohy po osmi týdnech od výkonu bylo uspokojivé, svalovina děložní v oblasti istmu 10 mm.
Pouhých jedenáct týdnu po operaci pacientka přichází pro zpoždění menses, které byly naposledy 17. 11. 2018. Na vaginálním ultrazvuku se prokázala vitální gravidita, temenokostrční délka (CRL) 4 mm odpovídá 6.+2 týdnu gravidity. Termín porodu podle prvotrimestrálního ultrazvuku byl stanoven na 23. 8. 2019. Vzhledem k otěhotnění pouhých pět týdnu po operaci je gravidita vedena jako riziková, s pacientkou jsou domluveny pravidelné kontroly na naší ambulanci. Průběh celé gravidity je nekomplikovaný, v termínu porodu placenta umístěna mimo dolní děložní segment na přední stěně, v děložní dutině se nachází jeden eutrofický plod v poloze podélné hlavičkou.
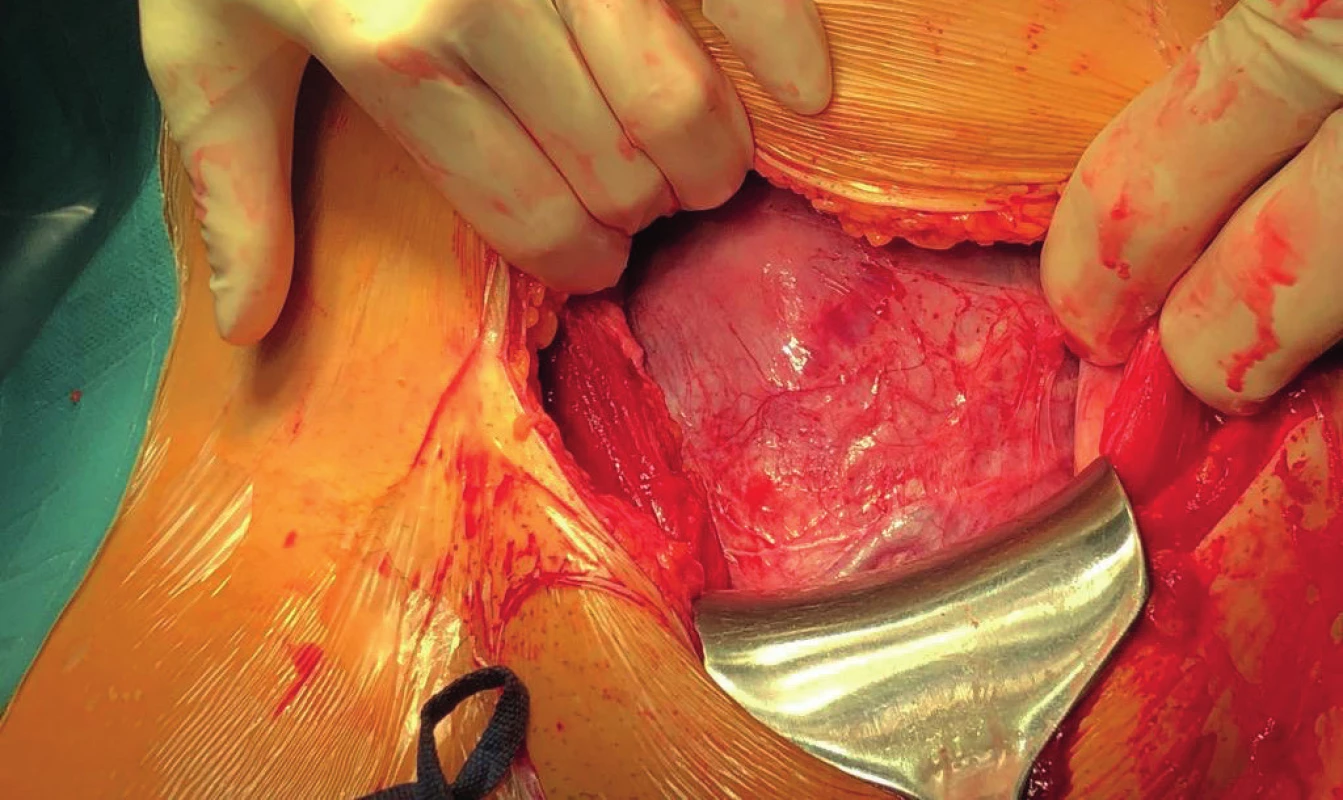
Těhotenství bylo ukončeno primárně plánovaným císařským řezem 12. 8. 2019 v 38.+3 týdnu gravidity. Při operaci byla dutina břišní bez adhezí, po zarouškování operačního pole se ukazuje zcela plnohodnotný dolní děložní segment (obr. 6), placenta byla odloučena volně, porozen jeden vitální plod, chlapec 3510 g a 50 cm. Výkon i následná hospitalizace byly bez komplikací, rodička opouští nemocnici čtvrtý den po porodu. V dalším sledování pacientky půl roku po operaci byl ultrazvukový nález v normě, bez insuficience v jizvě.
DISKUSE
Popisujeme případ úspěšného těhotenství jen pět týdnů po resekci istmokély. Pacientka podstoupila v minulosti dva císařské řezy, po kterých jí byla diagnostikována insuficietní jizva na děloze. Byla jí navržena další operace, za účelem korekce jizvy – jako prevence ruptury dělohy během dalšího těhotenství. Na transvaginálním ultrazvuku byl zřejmý defekt v přední stěně děložní s minimální reziduální myometriální tkání. Pacientka byla asymptomatická, avšak vzhledem k plánování třetí gravidity jí byla doporučena operace.
Nizozemští autoři poukazují na fakt, že většina symptomatických žen indikováných k laparoskopické operaci niche měla dělohu ve výrazné retroverzi. Neví se, jestli retroverze dělohy byla druhotně způsobena v důsledku špatného hojení a oslabení v místě jizvy, nebo samotné retroverzní postavení přispělo k tvorbě istmokély [6]. Huirine a kol. zaznamenali ve skupině 50 žen po laparoskopii selhání operace převážně u žen s dělohou v retroverzi. Zřejmě za to může větší napětí v místě jizvy, ischemizace tkáně a špatné hojení. Zlepšení výsledků by mělo zajistit oboustranné zkrácení oblých vazů a přechodné uložení dělohy do anteflexe, tzv. operace podle Baldy-Webstera. Dlouhovtřebatelné stehy udrží několik týdnu po výkonu dělohu v anteflexi, a zajistí tak lepší podmínky pro hojení. Vzhledem k mladé problematice zatím neexistuje dostatečné množtví dat a až budoucí studie ukážou, zda je kombinace výše zmíněných výkonů opravdu přínosem [6]. V našem případě hojení probíhalo bez komplikací a děloha pacientky byla během krátké doby po výkonu schopna donosit zdravý plod.
V americké studii hodnotí Donnez a kol. 38 žen se symptomatickou istmokélou, kterým bylo provedeno laparoskopické vytnutí defektu a ošetření ve dvou vrstvách. Tloušťka reziduální myometriální tkáně před operací byla u všech pacientek menší než 3 mm (podle zobrazení na magnetické rezonanci). Po třech měsících od výkonu byla provedena kontrolní magnetická rezonance a výsledná tloušťka myometria byla v průměru 9,5 mm (v rozmezí 5–11,6 mm). Další snažení o těhotenství bylo ženám doporučeno nejdříve za tři měsíce po operaci [3]. My jsme provedli kontrolní ultrazvukové vyšetření osm týdnů po operaci, kdy objem myometria v istmu byl 10,0 mm, pacientka v té době už musela být těhotná, na ultrazvuku je viditelná jen vysoká sliznice v děložní dutině, suspekce na graviditu tehdy nebyla vyslovena.
Kolektiv autorů z Brna zpracoval retrospektivní analýzu za roky 2011–2016 zabývající se rupturami dělohy během těhotenství a za porodu. Celkově bylo popsáno 15 případů. Časový interval od předcházejícího chirurgického zákroku na děloze a ruptury dělohy byl u sedmi těhotných více než dva roky, u pěti v rozmezí 12 až 24 měsíců. Nebyl zaznamenán žádný případ děložní ruptury v časovém intervalu menším než 12 měsíců. Tři ruptury dělohy nastaly bez souvislosti s výkonem na děloze [1]. U jiných autorů je interval menší než 12 měsíců mezi císařským řezem a dalším porodem důležitým rizikovým faktorem, obzvláště pokud je děloha vystavena kontrakční činnosti [15]. Ve výše sledovaném případě uplynulo devět měsíců od operační laparoskopie k porodu. Graviditu jsme ukončili plánovaným císařským řezem ve 38. týdnu gravidity při klidném porodním nálezu; při operaci se ukázal dolní děložní segment jako zcela kompaktní a plnohodnotný (obr. 6).
Dalším rizikem tak brzké koncepce po výkonu na děloze může být i porucha placentace, pokud lůžko přerůstá místo jizvy. Pokud ano, riziko akrétní placenty vzrůstá s počtem provedených císařských řezů a chirurgických výkonů na děloze. Riziko akrétního lůžka při druhém císařském řezu a placentě praevia je 11 %, při třetím 40 % a při čtvrtém již 61 % [11]. V našem případě byla placenta umístěna mimo dolní děložní segment, odloučení lůžka proběhlo bez komplikací.
ZÁVĚR
Počet císařských řezů se v České republice za poslední roky nezvyšuje, naopak mírně klesá. V roce 2014 dosahoval 26,3 %, v roce 2018 to bylo 24,0 % [5]. Každý takový nese rizika, snižuje fertilitu a zvyšuje morbiditu žen. Istmokéla je jednou z komplikací císařského řezu, laparoskopickou korekcí můžeme pomoci symptomatickým ženám i ženám bez problémů, plánujícím další graviditu. V našem případě došlo k otěhotnění jen pět týdnů po tomto výkonu na děloze. Gravidita naší pacientky byla riziková, ale probíhala bez komplikací. Pacientka porodila zdravého chlapce v termínu porodu.
MUDr. Kamila Šubová
Porodnicko-gynekologické oddělení
Nemocnice
Elišky Krásnohorské 321
738 01 Frýdek-Místek
e-mail: kamilasubova@gmail.com
Sources
1. Andonovová, V., Hruban L., Gerychová L., et al. Rupura dělohy v těhotenství a při porodu: rizikové faktory, příznaky a perinatální výsledky – retrospektivní analýza. Čes Gynek, 2019, 84(2), s. 121–126.
2. Bij de Vaate, AJ., Van der Voet, LF., Naji, O., et al. Prevalence, potential risk factors for development and symptoms related to the presence of uterine niches following cesarean section: systematic review. Ultrasound Obstet Gynecol, 2014, 43(4), p. 372–382.
3. Donnez, O., Donnez, J., Orellana, R., et al. Gynecological and obstetrical outcomes after laparoscopic repair of a cesarean scar defect in a series of 38 women. Fertil Steril, 2017, 107(1), p. 289–296.e2.
4. Hayakawa, H., Itakura, A., Mitsui, T., et al. Methods for myometrium closure and other factors impacting effects on cesarean section scars of the uterine segment detected by the ultrasonography. Acta Obstet Gynecol Scand, 2006, 85, p. 429–434.
5. https://www.mzcr.cz/dokumenty/v%C2%A0roce-2018-klesl-pocet-predcasnych-porodu-a-cisarskych-rezuukazala-data-ze-vs_17429_1.html
6. Huirne, JAF., Vervoort, AJMW, Leeuw, R. De. Technical aspects of the laparoscopic niche resection, a step-by-step tutorial. Eur J Obstet Gynecol Reprod Biol, 2017, 219, p. 106–112.
7. Jeremy, B., Bonneau, C., Guillo, E., et al. Uterine ishtmique transmural hernia: results of its repair on symptoms and fertility. Gynecol Obstet Fertil, 2013, 41, p. 588–596.
8. Klimánková, V., Pilka, R. Pozdní morbidita u syndromu jizvy po císařském řezu. Čes Gynek, 2018, 83(4), s. 300–306.
9. Marotta, ML., Donnez, J., Squifflet, J., et al. Laparoscopic repair of post cesarean section uterine scar defects diagnosed in nonpregnant women. J Minim Invasive Gynecol, 2013, 20(3), p. 386–391.
10. Ofili-Yebovi, D., Ben-Nagi, J., Sawyer, E., et al. Deficient lower-segment cesarean section scars: prevalence and risk factors. Ultrasound Obstet Gynecol, 2008, 31(1), p. 72–77.
11. Resnik, R, Silver, RM. Clinical features and diagnosis of placenta accreta spectrum (placenta accreta, increta, and percreta). Dec 2019. https://www.uptodate.com/contents/clinical-features-and-diagnosis-of-placenta-accreta-spectrum-placenta-accreta-increta-and-percreta
12. Setubal, A., Alves, J., Osorio, F., et al. Treatment for uterine isthmocele, a pouchlike defect at the site of a cesarean section scar. J Minim Invasive Gynecol, 2018, 25(1), p. 38–46.
13. Tower, AM., Frishman, GN. Cesarean scar defects: an under-recognized cause of abnormal uterine bleeding and other gynecologic complications. J Minim Invasive Gynecol, 2013, 20, p. 562–572.
14. Tulandi, T., Cohen, A. Emerging manifestations of cesarean scar defect in reproductive-aged women. J Minim Invasive Gynecol, 2016, 23(6), p. 893–902.
15. Vandenberghe, G., De Blaere, M., Van Leeuw, V., et al. Nationwide population-based cohort study of uterine rupture in Belgium: results from the Belgian Obstetric Surveillance System. BMJ Open, 2016, 6:e010415. doi: 10.1136/bmjopen-2015-010415
16. Van der Voet, LF., Vervoort, AJ., Veersema, S., et al. Minimally invasive therapy for gynaecological symptoms related to a niche in the caesarean scar: a systematic review. BJOG, 2014, 121, p. 145–156.
17. Vervoort, AJ., Uittenbogaard, LB., Hehenkamp, WJ., et al. Why do niches develop in Caesarean uterine scars? Hypotheses on the aetiology of niche development. Hum Reprod, 2015, 30(12), p. 2695–2702.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicineArticle was published in
Czech Gynaecology

2020 Issue 2
Most read in this issue
- Is the finding of endometrial hyperplasia or corporal polyp an mandatory indication for biopsy?
- Modern terminology and classification of female pelvic organ prolapse
- Laparoscopic correction of isthmocele combined with ventrosuspensios of uterus
- MODY diabetes and screening of gestational diabetes
