Průběh porodu před císařským řezem a incidence avulze musculus levator ani při prvním následném vaginálním porodu – pilotní studie
Timing of caesarean section and its impact on levator ani musle avulsion at the first subsequent vaginal birth – a pilot study
Objective: The aim of this multicentric observational study was to explore the impact of the timing of cesarean section (SC) on levator (MLA – levator ani musle) avulsion at the first subsequent vaginal birth. Methods: All women after term vaginal birth following a cesarean section (VBAC) for their second delivery at the Departments of Gynecology and Obstetrics, Faculty of Medicine, Charles University and University Hospital in Pilsen and the 1st Faculty of Medicine, Charles University and General Hospital in Prague, between 2012 and 2016 were identified. Hospital database and surgical notes were used to collect basic characteristics of the patients including the indication and course of their previous delivery. These women were divided into two groups according to indication of prior SC in the previous delivery to women with elective SC and acute SC. All participants were invited for a 4D pelvic floor ultrasound to assess levator trauma. Levator avulsion and the levator hiatus area were assessed off-line from the stored pelvic floor volumes. Data were statistically assessed. Results: A total of 356 women had a VBAC for their second delivery during the study period. Of these, 152 (42.7%) attended the ultrasound examination and full data were available for 141 women for statistical analyses. These were further divided into 80 women after acute SC and 61 women after elective SC. The levator avulsion rate was higher in the elective SC subgroup, but the difference was not significant (26.3 vs. 41.0%, P = 0.0645). No statistical differences in urogenital hiatus enlargement and ballooning were observed. Conclusion: VBAC is associated with a significantly higher rate of levator ani avulsion compared to the first vaginal birth in nulliparous women. However, it seems that risk of levator ani avulsion doesn’t depend on the timing of SC in previous labor. More studies are needed to confirm the results of this pilot study.
Keywords:
4D transperineal ultrasound – avulsion injury – levator ani muscle – vaginal birth after cesarean section – pelvic fl oor
Authors:
L. Paymová 1
; Kamil Švabík 2
; V. Kališ 1
; K. M. Ismail 3
; Zdeněk Rušavý 1
Authors‘ workplace:
Gynekologicko-porodnická klinika LF UK a FN Plzeň
1; Gynekologicko-porodnická klinika 1. LF UK a VFN v Praze
2; Biomedicínské centrum, LF UK Plzeň
3
Published in:
Ceska Gynekol 2022; 87(3): 173-178
Category:
Original Article
doi:
https://doi.org/10.48095/cccg2022173
Overview
Cíl: Cílem této multicentrické observační kohortové studie bylo objasnit vliv indikace císařského řezu (SC – cesarean section) na riziko vzniku avulze levátoru (MLA – musculus levator ani) při následném vaginálním porodu. Metodika: Do studie byly zařazeny ženy, které porodily poprvé vaginálně po předchozím císařském řezu (VBAC – vaginal birth after cesarean section) v období 2012–2016 na Gynekologicko-porodnické klinice LF UK a FN v Plzni a na Gynekologicko-porodnické klinice 1. LF UK a VFN v Praze. Rodičky byly rozděleny do dvou skupin – po elektivním a akutním císařském řezu – a následně vyšetřeny pomocí 4D transperineálního ultrazvuku. Z 66 nasnímaných volumů pánevního dna byla offline vyhodnocena přítomnost avulzního poranění a velikost urogenitálního hiátu. Data byla statisticky zhodnocena. Výsledky: V obou centrech porodilo celkem 356 žen po předchozím SC. Ultrazvukové vyšetření podstoupilo 152 z nich (42,7 %), kompletní data byla dostupná u 141 rodiček. Po akutním SC bylo 80 žen, 61 žen po elektivním SC. Incidence avulzního poranění byla vyšší ve skupině rodiček po elektivním SC, avšak bez průkazu statistické významnosti (26,3 vs. 41 %, p = 0,0645). Při vyšetření urogenitálního hiátu a přítomnosti ballooningu nebyl prokázán signifikantní rozdíl. Závěr: VBAC je asociován se signifikantně vyšší incidencí avulzního poranění MLA ve srovnání s prvním vaginálním porodem. Zdá se, že riziko avulze MLA nezávisí na průběhu porodu před předchozím císařským řezem. K potvrzení výsledků bude jistě třeba studií s větší kohortou pacientek.
Klíčová slova:
pánevní dno – musculus levator ani – 4D transperineální ultrazvuk – avulzní poranění – vaginální porod po císařském řezu
Úvod
Vaginální porod po předchozím císařském řezu (VBAC – vaginal birth after cesarean section) je jedním z efektivních způsobů, jak snížit celosvětově se zvyšující incidenci císařských řezů [1–3]. Až jednu třetinu všech indikací k císařskému řezu v USA tvoří právě předchozí císařský řez v anamnéze rodičky [4]. Oponenti vedení porodu touto cestou upozorňují na relativně nízkou úspěšnost dokončení porodu vaginální cestou (TOLAC – trial of labor after cesarean) a na zvýšené riziko ruptury děložní se všemi svými nepříznivými důsledky [5]. Nicméně tyto komplikace se vyskytují jen zřídka a procento úspěšnosti dokončení porodu vaginální cestou je akceptovatelné. To vše pod podmínkou dodržení evidence-based doporučených postupů [6].
Přestože je VBAC velmi dobře prostudovanou problematikou, jen málo vědeckých prací se zaměřilo na zkoumání poranění pánevního dna po tomto způsobu porodu. Avulzní poranění musculus levator ani (MLA) je relativně častou komplikací vaginálně vedeného porodu. Vede ke snížení kontraktility svalstva pánevního dna, zvyšuje vaginální laxitu [7,8] a hraje zásadní roli v patofyziologii rozvoje sestupu pánevních orgánů se všemi svými negativními důsledky na život ženy vč. její sexuality [9–11]. Metaanalýza prací ukázala, že incidence avulzního poranění po prvním spontánním vaginálním porodu je 15 % [12]. Z jiné observační studie vyplývá, že incidence avulzního poranění MLA u sekundipar po císařském řezu je 33 % [13]. Zvýšené riziko u VBAC bylo přičítáno kombinaci rychleji progredujícího porodu, většího plodu a silnější kontraktility dělohy u vícerodičky ve spojení s pánevním dnem nerodivší ženy [14]. Vliv délky expozice porodnímu ději před provedením císařského řezu na porodní poranění MLA při následném vaginálním porodu zatím studován nebyl.
Cílem studie bylo zjistit, jaký vliv na vznik avulzního poranění MLA má fakt, že předchozí císařský řez byl proveden elektivně nebo akutně v průběhu předchozího porodu ženy.
Metodika
Jedná se o sekundární zhodnocení dat multicentrické observační kohortové studie hodnotící incidenci avulzního poranění MLA u rodiček po prvním VBAC ve srovnání s kontrolní skupinou běžných primipar [13]. Do studie byly zařazeny všechny termínové sekundipary s císařským řezem v anamnéze, které porodily na Gynekologicko-porodnické klinice LF UK a FN v Plzni a Gynekologicko- porodnické klinice 1. LF UK a VFN v Praze v období 2012–2016. Ženy po opakovaném VBAC, předčasném porodu nebo porodu mrtvého plodu byly vyřazeny. S použitím nemocničního informačního systému byla zaznamenána data charakterizující obě skupiny žen (věk při porodu, BMI, gestační stáří, porodní hmotnost novorozence, trvání I. a II. doby porodní, event. operativní ukončení porodu, porodní poranění). Dokumentace ohledně porodu před předchozím císařským řezem byla využita k rozdělení VBAC do dvou podskupin – po elektivním a akutním císařském řezu. „Akutní císařský řez“ byl proveden v aktivní fázi porodu, tedy při vaginálním nálezu branky > 4 cm. V případě, že předchozí císařský řez probíhal v jiném zdravotnickém zařízení, byla ve spolupráci s ním tato data získána dodatečně.
Ženy po podepsání informovaného souhlasu byly vyšetřeny v supinační poloze, po vyprázdnění močového měchýře pomocí 4D transperineální so - nografie (GE Voluson E8-GE Kretz Medizintechnik, Zipf, Austria). Konvexní 4D sonda s frekvencí 4–8 MHz a akvizičním úhlem 85° byla využita k nasnímání volumů pánevního dna. Volumy byly vyhodnoceny offline dvěma zkušenými nezávislými hodnotícími pomocí software 4D View, a to bez znalosti dalších dat. Rozměry plochy urogenitálního hiátu v klidu a při Valsalvově manévru byly měřeny v rovině jeho minimálních rozměrů, která je ve střední sagitální rovině ohraničena hyperechogenitou zadní stěny spony stydké a hyperechogenitou přední hranice MLA. Vyhodnocení přítomnosti avulze MLA za kontrakce svalů pánevního dna z nasnímaných volumů bylo provedeno z tomografických řezů (TUI – tomographic ultrasound imaging) šíře 2,5 mm v oblasti 5 mm pod a 12,5 mm nad rovinou minimální plochy urogenitálního hiátu, tak aby byl zahrnut kompletně musculus puborectalis. Avulze MLA byla diagnostikována v případě potvrzení abnormální inzerce MLA ve třech centrálních řezech [15,16], což odpovídá vzdálenosti úponu levátoru ke stydké kosti od středu uretry > 25 mm. Zároveň jsme využili TUI k hodnocení skrytého porodního poranění análního sfinkteru.
Získaná data byla zpracována pomocí statistického softwaru SAS 9.4 (SAS Institute Inc., Cary, NC, USA). Srovnání proměnných mezi skupinami bylo provedeno pomocí Wilcoxonova testu (neparametrická ANOVA) či Fisherovým exaktním testem dle rozložení normality. Kategorické proměnné byly porovnány pomocí kontingenčních tabulek. Hladina statistické významnosti byla určena jako hodnota p < 0,05.
Studie byla schválena etickou komisí LF UK a FN v Plzni (číslo 92/ 2017) a etickou komisí VFN v Praze (číslo 100/ 17).
Výsledky
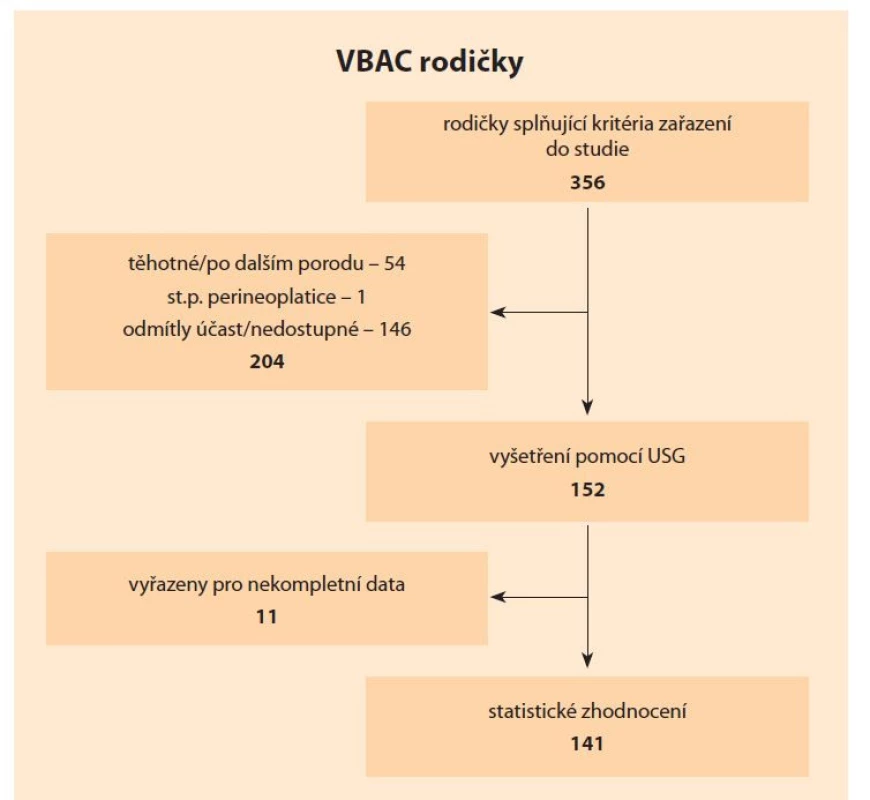
Za studované období porodilo vaginálně po předchozím císařském řezu a kritéria pro zařazení do studie splnilo celkem 356 žen. Z nich bylo 54 vyřazeno pro další právě probíhající těhotenství nebo stav po dalším porodu, 149 žen nebylo možné telefonicky kontaktovat, případně nesouhlasily s účastí ve studii. Jedna žena od svého porodu podstoupila perineoplastiku. Zbylých 152 žen (42,7 %) podstoupilo ultrazvukové vyšetření. Dodatečně bylo vyloučeno 11 žen pro inkompletní nebo chybějící data z vyšetření (obr. 1). Studovaná skupina žen byla dále rozdělena do podskupin po elektivním (61) a akutním císařském řezu (80) na základě posouzení průběhu porodu před císařským řezem – jako cut-off byla stanovena aktivní vs. pasivní fáze I. doby porodní, tedy porodnická branka > 4 cm. Tyto podskupiny byly mezi sebou porovnány.
Fig. 1. Scheme of the mother after the previous caesarean section included in the
study.
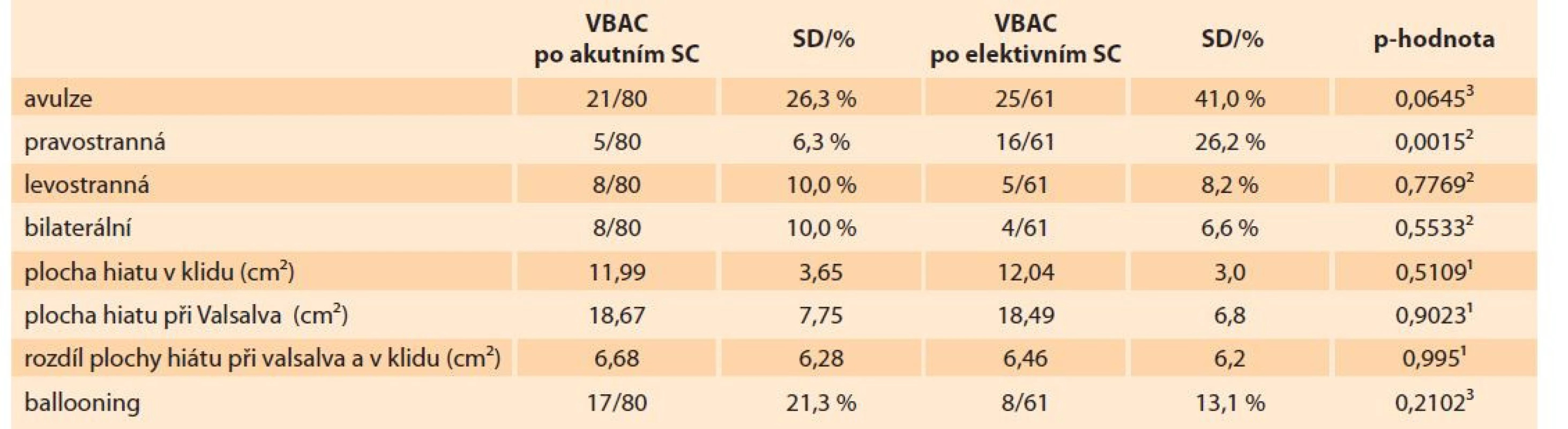
Demografické charakteristiky a charakteristiky porodu jsou shrnuty v tab. 1. Ve věku rodiček při porodu (32,5 vs. 33,1 let; p = 0,4346) a BMI (28,9 vs. 27,9 kg/ m2; p = 0,2477), gestačním stáří a hmotnosti novorozence nebyl shledán statisticky významný rozdíl mezi oběma skupinami. Trvání I. a II. doby porodní bylo srovnatelné, stejně tak počty případů, ve kterých bylo nutné ukončit porod instrumentálně. Vždy se jednalo o použití vakuumextraktoru. Porodní poranění análního sfinkteru (OASIS – obstetric anal sphincter injuries) bylo zaznamenáno u pěti rodiček po akutním císařském řezu, u rodiček po elektivním císařském řezu bylo zaznamenáno jen v jednom případě. Vzhledem k malému počtu pozorování nebyl rozdíl statisticky významný (5/ 79 vs. 1/ 60; p = 0,235). Skupiny se nelišily ani v dalších kategoriích porodního poranění.
Tab. 1. Characteristics of compared groups of mothers in the group.
² Fisherův exaktní test
³ Chí-kvadrát test
SC – císařský řez, SD – směrodatná odchylka, VBAC – vaginální porod po císařském řezu
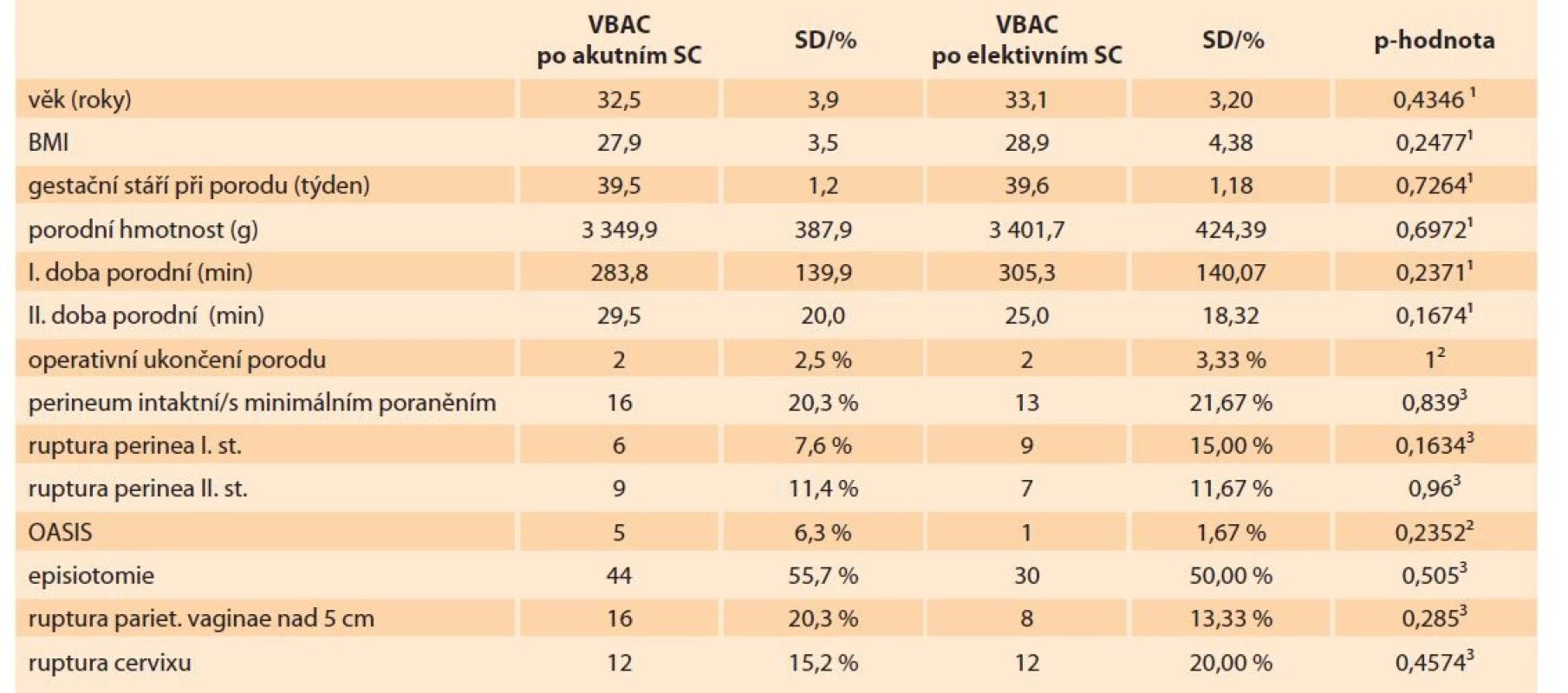
Incidence avulzního poranění MLA po prvním VBAC byla ve skupině obecně 32,6 %. S přihlédnutím k průběhu předchozího porodu, který skončil císařským řezem, byla incidence avulzního poranění MLA vyšší u žen po elektivním císařském řezu (26,3 vs. 41,0 %; p = 0,06). Na první pohled nápadný rozdíl bohužel nenabyl statistické významnosti, snad s ohledem na malou četnost žen v obou skupinách. V případě jednostranné avulze při hodnocení její laterality jsme zjistili statisticky významný rozdíl v incidenci pravostranného avulzního poranění MLA. Opět ve skupině rodiček po elektivním císařském řezu (26,2 vs. 6,3 %; p = 0,0015). Při hodnocení levostranné a bilaterální avulze statisticky významný rozdíl pozorován nebyl. Ani v ostatních ultrasonografických markerech (plocha urogenitálního hiátu v klidu, při Valsavově manévru a incidence ballooningu) nebyly zjištěny signifikantní rozdíly v obou skupinách rodiček (tab. 2).
Tab. 2. Pelvic floor evaluation in VBAC mothers.
² Fisherův exaktní test
³ Chí-kvadrát test
OASIS – porodní poranění análního sfinkteru, SC – císařský řez, SD – směrodatná odchylka, VBAC – vaginální porod po císařském řezu
Diskuze
Dle dosud publikované literatury mají ženy rodící po předchozím císařském řezu větší riziko avulzního poranění MLA oproti prvorodičkám obecně. Ze sekundární analýzy našich dat přitom vyplývá, že pokročilost porodu před císařským řezem toto riziko statisticky významně nemění. Stejně tak nemá fáze předchozího porodu vliv na velikost urogenitálního hiátu a incidenci ballooningu. Velikost plochy urogenitálního hiátu při maximálním Valsalvově manévru přitom velmi úzce koreluje s rizikem vzniku poklesu pánevních orgánů [17]. Tyto změny pravděpodobně vznikají až později po porodu [18]. Kromě toho z dostupných studií víme, že jen u malé skupiny žen s nálezem ballooningu je současně přítomno poporodní avulzní poranění MLA [19].
Při srovnání skupin rodiček po elektivním a akutním císařském řezu jsme měli k dispozici sice malé, ale prakticky shodné skupiny. Rodičky se nelišily demografickými údaji ani charakteristikami porodu, porodily novorozence s obdobnou porodní hmotností. Přesto rozdíl v incidenci avulze MLA nebyl statisticky významný. Power analýza na základě našich dat ukázala, že pro průkaz statisticky signifikantního rozdílu na hladině alfa 5 % a při požadované 80% síle testu by při zjištěných četnostech bylo třeba v každém rameni studie právě 161 pacientek.
Pokud je nám známo, v tuto chvíli neexistuje jiná publikovaná odborná studie zabývající se incidencí avulzního poranění MLA u VBAC rodiček, která současně hodnotí vliv průběhu předchozího porodu, který vedl k císařskému řezu. Z nedávno publikované přehledové práce víme, že incidence avulze MLA po prvním vaginálním porodu je v rozmezí 15–52 % (15 % po spontánním vaginálním porodu, 21 % při použití vakuumextraktoru, 52 % při ukončení porodu per forcipem) [12]. Incidence uváděná v obou skupinách VBAC rodiček v naší sekundární analýze spadá do uvedeného rozmezí. Caudwell- -Hall et al publikovali rozsáhlou odbornou práci, kde sledovali 609 žen, které porodily vaginálně, a avulzi MLA zjistili u 16 % z nich. Zajímavé bylo zjištění, že císařský řez v rodinné anamnéze (u matky, sestry) patří mezi rizikové faktory avulzního poranění MLA. I z jiné odborné práce vyplývá, že samotný VBAC se zdá být rizikovým faktorem pro vznik avulzního poranění MLA [13]. Poznamenejme ještě, že vyšší incidenci avulzního poranění ve skupině VBAC rodiček nelze vysvětlit vyšší četností operativního ukončení porodu. Z našich dat vyplývá, že šlo pouze o jednotky procent. Tato nízká čísla refl ektují českou porodnickou školu, kde je obecně procento operativních porodů velmi nízké, s preferencí vakuumextrakce před forcepsem pro nižší riziko poranění análního sfi nkteru a avulze MLA [20].
Naše studie má jistě své limitace. Navzdory tomu, že jsme zahrnuli ženy ze dvou perinatologických center v ČR a že studie probíhala relativně dlouhou dobu, počet žen rodících po předchozím císařském řezu byl omezený. Zároveň několik žen mezitím znovu otěhotnělo nebo porodilo, a proto musely být ze studie vyřazeny. Na základě výsledku výše zmíněné power analýzy bude jistě možné sestavit studii s větší kohortou žen k ověření námi zjištěných výsledků. Další limitací je retrospektivní design studie, neznáme úspěšnost vedení porodu po předchozím císařském řezu. Chybí údaj o počtu porodů, které nakonec skončily iterativním císařským řezem (TOLAC). Obdobně nebylo možné porovnat velikost urogenitálního hiátu u ženy před porodem a po něm.
Mezi silné stránky studie patří metodika použitá při vedení této studie. Analýza nasnímaných volumů dle mezinárodně uznávané metodiky [16] byla prováděna offline dvěma nezávislými expertními sonografisty, bez přístupu k ostatním charakteristikám rodiček a datům o porodu. Zahrnutí více než jednoho centra do studie eliminuje lokální odlišnosti ve vedení porodu a chránění hráze prováděném na konci II. doby porodní.
Závěr
Po zhodnocení našich dat potvrzujeme, že ženy rodící vaginálně po předchozím císařském řezu mají vyšší riziko poranění MLA ve srovnání se ženami při jejich prvním spontánním vaginálním porodu. Z našich dat dále vyplývá, že není statisticky významný rozdíl v incidenci avulzního poranění MLA s ohledem na průběh předchozího porodu před císařským řezem. Vzhledem k malé četnosti žen ve skupinách je ale nutné tato data ověřit ve studii s větší kohortou žen. Ženy po císařském řezu by měly být informovány o riziku poranění svalů pánevního dna při následujícím vaginálním porodu. Po porodu by pak následně měly být vyšetřeny, aby se vhodnou rehabilitací a omezením působení dalších rizikových faktorů mohlo zabránit rozvoji sestupu pánevních orgánů se všemi důsledky.
ORCID autorů
L. Paymová 0000-0002-6112-3624
K. Švabík 0000-0003-1778-2101
V. Kališ 0000-0001-7003-6795
K. M. Ismail 0000-0001-9449-0706
Z. Rušavý 0000-0001-7125-9819
Doručeno/ Submitted: 2. 3. 2022
Přijato/ Accepted: 4. 4. 2022
MUDr. Lenka Paymová
Gynekologicko-porodnická klinika
LF UK a FN Plzeň
Alej Svobody 80
304 60 Plzeň
Sources
1. Gardner K, Henry A, Thou S et al. Improving VBAC rates: the combined impact of two management strategies. Aust N Z J Obstet Gynaecol 2014; 54(4): 327–332. doi: 10.1111/ ajo.12 229.
2. Guise JM, Denman MA, Emeis C et al. Vaginal birth after cesarean: new insights on maternal and neonatal outcomes. Obstet Gynecol 2010; 115(6): 1267–1278. doi: 10.1097/ AOG. 0b013e3181df925f.
3. Declercq E, Cabral H, Ecker J. The plateauing of cesarean rates in industrialized countries. Am J Obstet Gynecol 2017; 216(3): 322–323. doi: 10.1016/ j.ajog.2016.11.1038.
4. Zhang J, Troendle J, Reddy UM et al. Contemporary cesarean delivery practice in the United States. Am J Obstet Gynecol 2010; 203(4): 326.e1–326.e10. doi: 10.1016/ j.ajog.2010.06. 058.
5. Dietz HP, Campbell S. Toward normal birth – but at what cost? Am J Obstet Gynecol 2016; 215(4): 439–444. doi: 10.1016/ j. ajog.2016.04.021.
6. Hehir M, Mackie A, Robson MS. Simplified and standardized intrapartum management can yield high rates of successful VBAC in spontaneous labor. J Matern Fetal Neonatal Med 2017; 30(12): 1504–1508. doi: 10.1080/ 14767058.2016.1220522.
7. Dietz HP, Shek KL, Chantarasorn V et al. Do women notice the effect of childbirth‐related pelvic floor trauma? Aust N Z J Obstet Gynaecol 2012; 52(3): 277–281. doi: 10.1111/ j.1479-828X.2012.01432.x.
8. Manzini C, Friedman T, Turel F et al. Vaginal laxity: which measure of levator ani distensibility is most predictive? Ultrasound Obstet Gynecol 2020; 55(5): 683–687. doi: 10.1002/ uog.21 873.
9. Dietz HP, Franco AV, Shek KL et al. Avulsion injury and levator hiatal ballooning: two independent risk factors for prolapse? An observational study. Acta Obstet Gynecol Scand 2012; 91(2): 211–214. doi: 10.1111/ j.1600- 0412.2011.01315.x.
10. Dietz HP. Quantifi cation of major morphological abnormalities of the levator ani. Ultrasound Obstet Gynecol 2007; 29(3): 329–334. doi: 10.1002/ uog.3951.
11. Thibault-Gagnon S, Yusuf S, Langer S et al. Do women notice the impact of childbirth-related levator trauma on pelvic floor and sexual function? Results of an observational ultrasound study. Int Urogynecol J 2014; 25(10): 1389–1398. doi: 10.1007/ s00192-014-23 31-z.
12. Rusavy Z, Paymová L, Kozerovsky M et al. Levator ani avulsion: a systematic evidence review (LASER). BJOG 2022; 129(4): 517–528. doi: 10.1111/ 1471-0528.16837.
13. Paymova L, Svabik K, Neumann A et al. Vaginal birth after cesarean section and levator ani avulsion: a case-control study. Ultrasound Obstet Gynecol 2021; 58(2): 303–308. doi: 10.1002/ uog.23629.
14. Rusavy Z, Francova E, Paymova L et al. Timing of cesarean and its impact on labor duration and genital tract trauma at the fi rst subsequent vaginal birth: a retrospective cohort study. BMC Pregnancy Childbirth 2019; 19(1): 207. doi: 10.1186/ s12884-019-2359-7.
15. Dietz H, Abbu A, Shek KL. The levator-urethra gap measurement: a more objective means of determining levator avulsion? Ultrasound Obstet Gynecol 2008; 32(7): 941–945. doi: 10.1002/ uog.6268.
16. Dietz HP, Bernardo MJ, Kirby A et al. Minimal criteria for the diagnosis of avulsion of the pubo rectalis muscle by tomographic ultrasound. Int Urogynecol J 2011; 22(6): 699–704. doi: 10.1007/ s00192-010-1329-4.
17. Dietz HP, Shek C, Clarke B. Biometry of the pubovisceral muscle and levator hiatus by three-dimensional pelvic floor ultrasound. Ultrasound Obstet Gynecol 2005; 25(6): 580–585. doi: 10.1002/ uog.1899.
18. Handa VL, Pierce CB, Muŋoz A et al. Longitudinal changes in overactive bladder and stress incontinence among parous women. Neurourol Urodyn 2015; 34(4): 356–361. doi: 10.1002/ nau.22583.
19. Nandikanti L, Sammarco AG, Kobernik EK et al. Levator ani defect severity and its association with enlarged hiatus size, levator bowl depth, and prolapse size. Am J Obstet Gynecol 2018; 218(5): 537–539. doi: 10.1016/ j.ajog.2018.02.005.
20. Friedman T, Eslick GD, Dietz HD. Delivery mode and the risk of levator muscle avulsion: a meta-analysis. Int Urogynecol J 2019; 30(6): 901–907. doi: 10.1007/ s00192-018-38 27.8.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicineArticle was published in
Czech Gynaecology

2022 Issue 3
Most read in this issue
- Gravidita v jizvě po císařském řezu
- Hydronefróza jako příznak asymptomatické ureterální endometriózy
- Nádory ovaria a genetická dispozice
- Syndrom úplné androgenní insenzitivity – raritní kazuistika malignizace dysgenetických gonád
