Změna trendu operační léčby a stagingu lymfatických uzlin u karcinomu endometria – výsledky Onkogynekologického centra Gynekologicko-porodnické kliniky FN Brno a LF MU v letech 2012–2021
Change in the trend of surgical treatment and staging of lymph nodes in endometrial cancer – results of the Oncogynecology Center, Department of Gynecology and Obstetrics, University Hospital Brno and Masaryk University in the years 2012–2021
Introduction: In the last decade, the view of endometrial cancer has shifted enormously, and the surgical approach or lymph node staging has changed significantly. We are presenting these changes with the University Hospital Brno Oncogynecology center’s results in the years 2012–2021 in the actual national and European guidelines context. Methods: The retrospective unicentric observational study, national and European guidelines review. Results: In the observation period, 715 endometrial cancer patients were treated in our clinic, and 636 of them underwent surgical treatment (89%). Concerning lymph node staging, firstly, there is a clear trend of expanding lymphadenectomy to the paraaortic area, followed by the sentinel node biopsy introduction in the years 2018–2019, and finally, the complete transition to this method as the main staging procedure in 2021, when this examination was performed in 73% of surgeries, even with high-risk cancers limited to the uterus. Within the sentinel node biopsy expansion, a gradual decrease in laparotomy approach (maximum 41% in 2016, 18% in 2021), and blood loss (2012–2019 median 100 mL, with a decrease to 50 mL in 2020–2021) was evident. A hospitalization length stabilized at a median of 5–6 days. Conclusions: Surgical treatment of endometrial cancer has become a minimally invasive procedure for the majority of patients, the average blood loss and hospitalization length have decreased. Sentinel node biopsy has become the preferred lymph node staging method.
Keywords:
endometrial cancer – sentinel lymph node – total laparoscopic hysterectomy – uterine manipulator – lymphadenectomy
Authors:
Petra Bretová
; Luboš Minář
; Vít Weinberger
; Michal Felsinger
; M. Koblížková
Authors‘ workplace:
Gynekologicko-porodnická klinika LF MU a FN Brno
Published in:
Ceska Gynekol 2022; 87(5): 308-316
Category:
Original Article
doi:
https://doi.org/10.48095/cccg2022308
Overview
Úvod: Pohled na karcinom endometria se v poslední dekádě dramaticky proměnil, došlo k výrazné změně v operačním přístupu a stagingu lymfatických uzlin. Tyto změny prezentujeme na výsledcích Onkogynekologického centra Gynekologicko-porodnické kliniky FN Brno v letech 2012–2021 v kontextu aktuálních národních i evropských doporučení. Metodika: Retrospektivní unicentrická observační studie, přehled národních a evropských doporučených postupů. Výsledky: Ve sledovaném období bylo na klinice léčeno 715 pacientek s karcinomem endometria, operační léčbu podstoupilo 636 z nich (89 %). V rámci stagingu lymfatických uzlin je v první polovině hodnoceného období patrný trend rozšiřování lymfadenektomie o paraaortální oblast, v letech 2018–2019 pak zavádění detekce sentinelové uzliny, nakonec přechod k této metodě jako k hlavnímu stagingovému výkonu v roce 2021, kdy bylo vyšetření provedeno u 73 % operací, a to i u high risk karcinomů splňujících kritéria pro provedení biopsie sentinelové uzliny, tj. nádory omezené na dělohu. S rozšířením biopsie sentinelové uzliny je patrný postupný pokles laparotomických výkonů (maximum 41 % v roce 2016, 18 % v roce 2021), snížení krevní ztráty (2012–2019 medián 100 ml, s poklesem na 50 ml v letech 2020–2021). Délka hospitalizace se ustálila na mediánu 5–6 dnů. Závěr: Operační léčba karcinomu endometria se stala pro většinu pacientek výkonem minimálně invazivním, snížila se průměrná krevní ztráta, délka hospitalizace. Biopsie sentinelové uzliny se stala preferovanou metodou stagingu lymfatických uzlin.
Klíčová slova:
endometriální karcinom – sentinelová uzlina – lymfadenektomie – totální laparoskopická hysterektomie – děložní manipulátor
Úvod
Zhoubný nádor těla dělohy je v ČR nejčastější gynekologickou malignitou (karcinom prsu nepočítaje) s incidencí 35/100 000 žen v roce 2018 [1]. Karcinom endometria (EC – endometrial carcinoma) je pak jeho nejčastější histologickou variantou. Vzhledem k časné symptomatologii je většina onemocnění (67 %) diagnostikována ve stadiu I dle FIGO (the International Federation of Gynecology and Obstetrics) klasifikace s vynikajícím 5letým přežitím blížícím se 90 % [2]. Výrazně se však zhoršuje u vyšších stadií a s horšími prognostickými vlastnostmi nádoru.
Pohled na EC se v poslední dekádě dramaticky proměnil. Největší změny se udály na poli histopatologického členění a ve stagingu lymfatických uzlin. Tradiční dělení karcinomu do dvou typů (typ I: 80–90 %, estrogen dependentní, endometroidní/mucinózní typ, vznik v terénu hyperplastického endometria; typ II: 10–20 %, na estrogenu nezávislé, non-endometroidní typy, vznik v terénu atrofického endometria) [3] je dnes zcela nedostačující a je doporučeno používat čtyři nové molekulární podskupiny, které lépe vystihují biologické chování nádorů a reálnou prognózu pacientek [4].
Druhým důležitým milníkem pak byla právě změna trendu operační léčby a stagingu lymfatických uzlin. Původně poměrně hojně indikovaná systematická pánevní a paraaortální lymfadenektomie je dnes nahrazována minimálně invazivní biopsií sentinelové uzliny (SNB), a to (při splnění podmínek) i u high-intermediate a high risk tumorů [4].
Cílem práce je prezentovat tyto změny na výsledcích Onkogynekologického centra Gynekologicko-porodnické kliniky FN Brno a LF MU v letech 2012–2021 v kontextu aktuálních národních i evropských doporučení. Vedlejším cílem je porovnat naše výsledky z roku 2021 s vybranými ESGO (European Society of Gynecologic Oncology) indikátory kvality operační léčby, které byly publikovány v témže roce [5].
Metodika
Jedná se o retrospektivní analýzu souboru pacientek s EC léčených na Gynekologicko-porodnické klinice FN Brno a LF MU v letech 2012–2021. Z databáze klinických dat jsme vyhledali následující údaje:
• typ primární léčby (chirurgická/neoperační);
• operační přístup (laparotomický, laparoskopický, vaginální);
• typ výkonu na lymfatických uzlinách (pelvická ± paraaortální lymfadenektomie, biopsie sentinelové uzliny);
• délka operačního výkonu;
• krevní ztráta;
• peroperační komplikace (dle ESGO kritérií poranění orgánů – močového měchýře, střeva, velkých cév, nervů);
• délka hospitalizace.
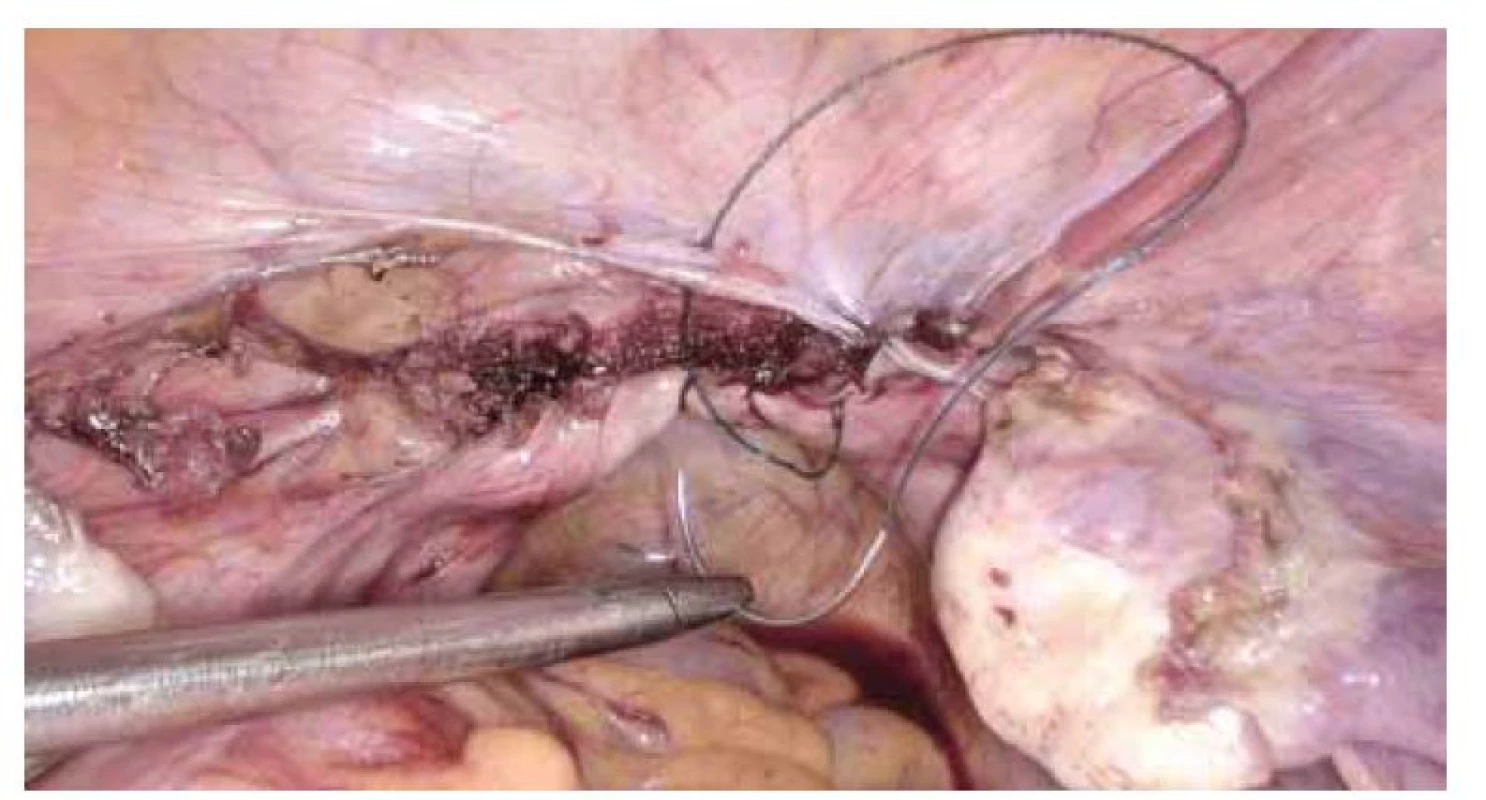
V případě minimálně invazivního výkonu se jednalo o laparoskopicky asistovanou vaginální hysterektomii (LAVH) nebo totální laparoskopickou hysterektomii (TLH), s použitím děložního manipulátoru (obr. 1), kde je celý výkon vč. sutury poševního pahýlu proveden laparoskopicky (obr. 2).
Fig. 1. Uterine manipulator.
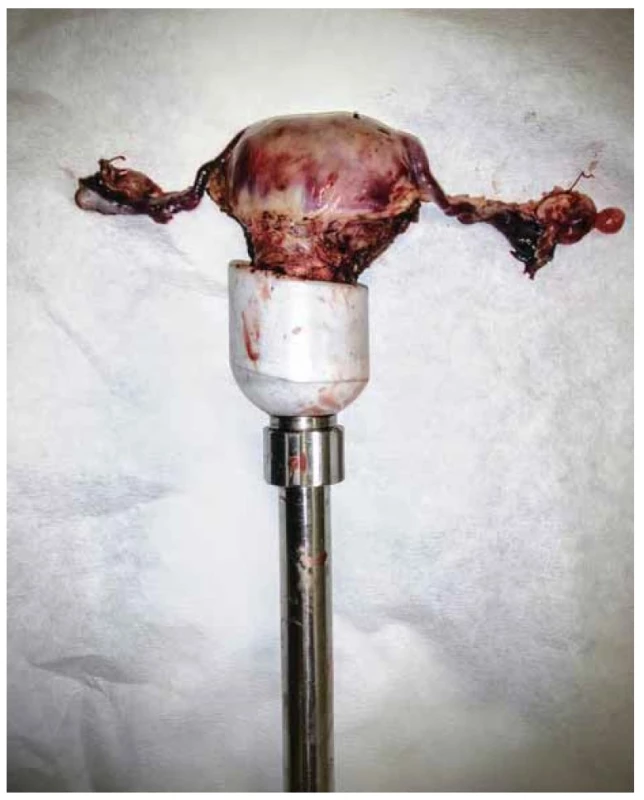
Fig. 2. V-lock suture of the vaginal cuff .
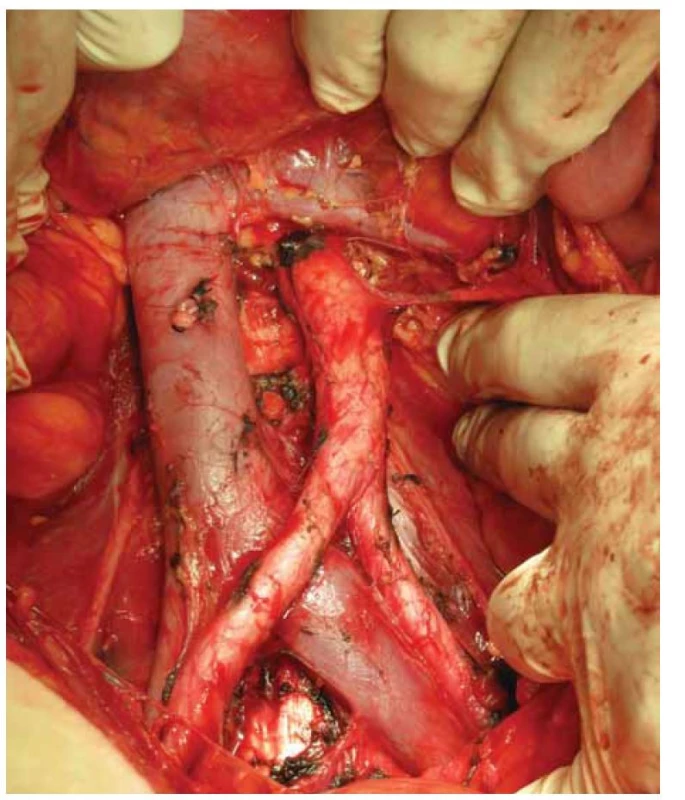
Indikace k lymfadenektomii se řídila dle aktuálně platných doporučení, která se v průběhu sledovaného období změnila a jsou podrobněji popsána v diskuzi. Pacientky indikované k systematické lymfadenektomii podstoupily odstranění tukově-lymfatické tkáně z pánevní a paraaortální oblasti až po úroveň renálních žil (obr. 3).
Fig. 3. Retroperitoneal space after pelvic and paraaortic lymphadenectomy to the
level of the left renal vein.
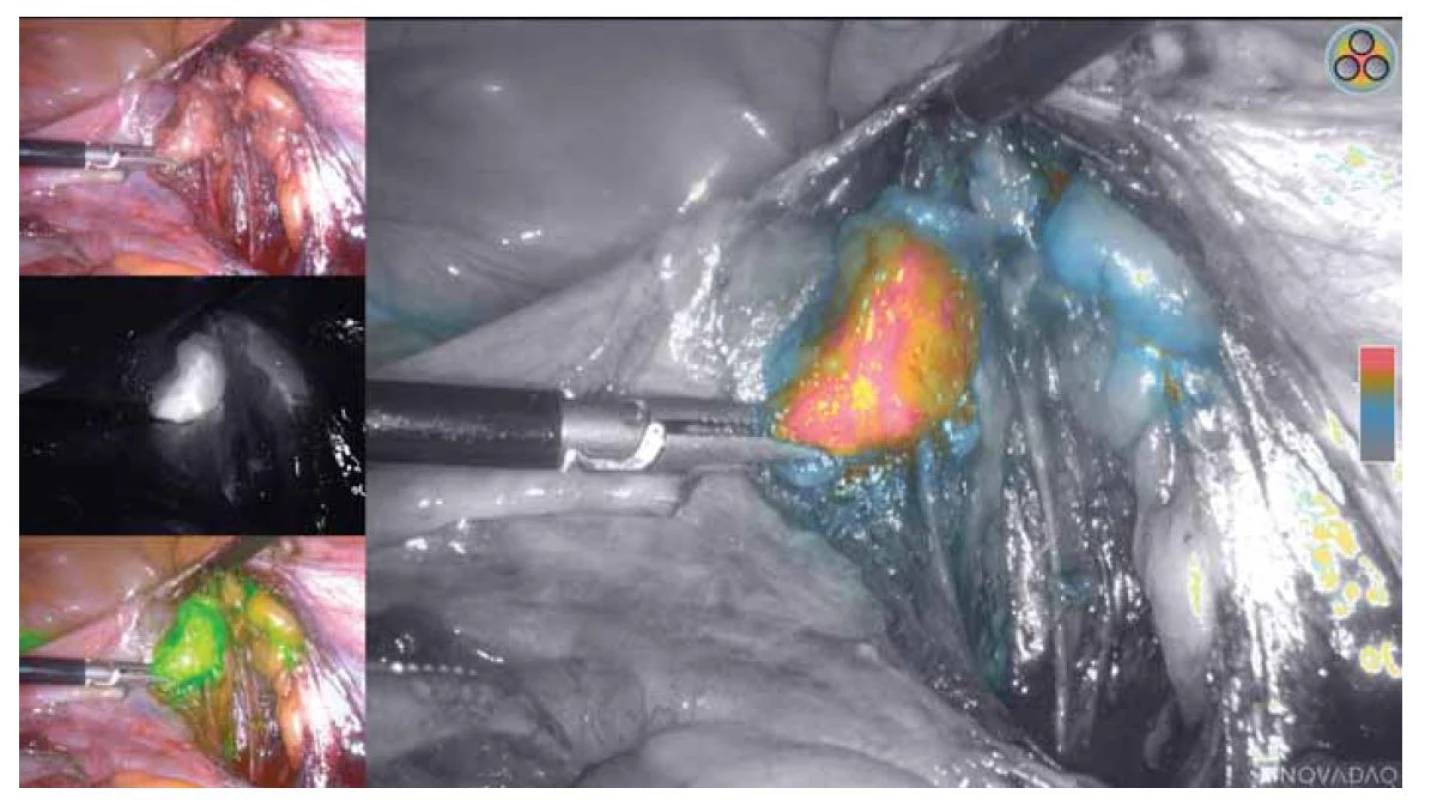
Pokud byla jako stagingová metoda zvolena detekce sentinelových uzlin (SLN – sentinel lymph node), aplikovali jsme indocyanovou zeleň intracervikálně (na čísle 3 a 9) v hloubce 5 a 20 mm, následovala detekce SLN v malé pánvi speciální kamerou pro snímání fluorescenčního záření (Novadaq Pinpoint) 15–20 min od aplikace (obr. 4). Při histopatologickém ultrastagingu byly všechny sentinelové uzliny fixovány v 10% pufrovaném formalínu, poté změřeny ve třech rozměrech a zpracovány v celém rozsahu ve 2mm lamelách. Z každé lamely byl zhotoven jeden řez o tloušťce 4 μm obarvený hematoxylinem a eozinem (HE), následoval 4 μm tlustý řez obarvený imunohistochemicky protilátkou proti cytokeratinům AE1/AE3 a poté následovaly tři řezy HE vždy po odkrojení 200 μm. Tento postup byl opakován až do úplného spotřebování každé lamely zhotovené ze SLN.
Fig. 4. Pelvic sentinel node detection using the Novadaq Pinpoint camera.
Data z posledního sledovaného roku byla podrobněji analyzována a porovnána s indikátory kvality operační léčby dle doporučení ESGO. Z 29 parametrů bylo vybráno 15, které přímo souvisí s primární operační léčbou a stagingem lymfatických uzlin.
V rámci diskuze popisujeme nejdůležitější body národních a evropských guidelines týkající se chirurgické léčby a stagingu lymfatických uzlin u karcinomu endometria.
Výsledky
V letech 2012–2021 bylo na Gynekologicko-porodnické klinice FN Brno a LF MU diagnostikováno a léčeno 715 pacientek s karcinomem endometria (vč. karcinosarkomu), primárně operační léčbu podstoupilo 636 z nich (89 %). Trend přechodu laparotomického přístupu v laparoskopický ukazuje graf 1, vaginální přístup se vyskytuje po celou dobu jen v ojedinělých případech. Ve sledovaném období došlo k zavedení metody TLH, která postupně zcela nahradila LAVH (graf 2). Ve stagingu lymfatických uzlin nejprve dominuje samostatná pánevní lymfadenektomie, ke které se záhy přidává paraaortální, až jsou konečně vytlačeny metodou detekce sentinelové uzliny v roce 2020–2021 (graf 3). V případě systematické aortopelvické lymfadenektomie bylo průměrně odstraněno 62 uzlin.
Graph 1. Surgical approaches.

Graph 2. Mini-invasive techniques.

Graph 3. Type of surgical procedure in patients indicated for lymph node staging.

Medián krevní ztráty se v letech 2012–2019 drží na 100 ml, s poklesem na 50 ml v posledních 2 letech. Délka operačního výkonu se prodloužila z mediánu 90 min na počátku sledovaného období na 115 min v roce 2020. Délka hospitalizace se z původních 7–8 dnů zkrátila na 5–6.
Peroperační komplikace (ve smyslu poranění orgánů) se v první půlce sledovaného období vyskytly v 5–6 % případů, od roku 2017 je to < 3 %.
Tab. 1 porovnává vybrané ESGO indikátory kvality operační léčby karcinomu endometria s výsledky našeho Onkogynekologického centra z roku 2021.
Tab. 1. Selected indicators of the quality of surgical treatment according to ESGO criteria.
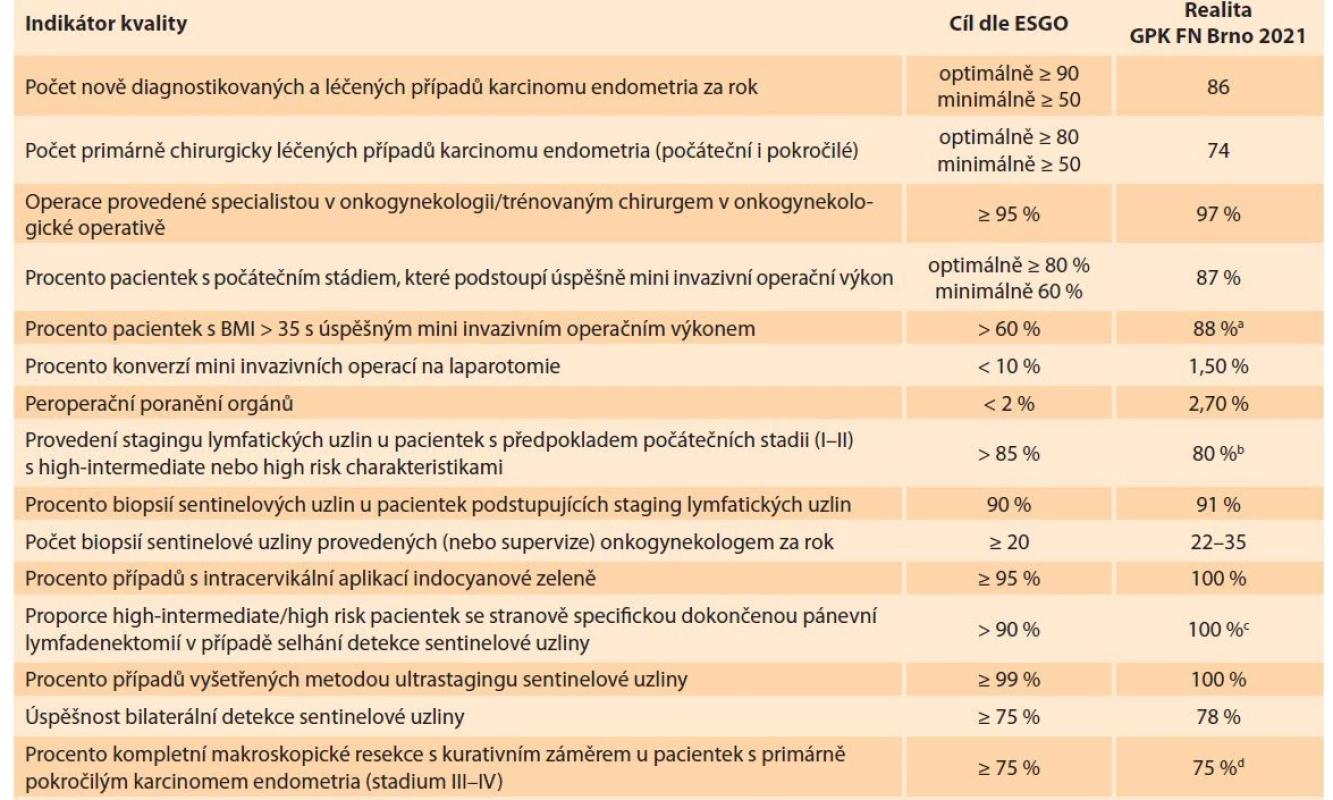
b 10 pacientek stadia I–II s high-intermediate/high risk charakteristikami předoperačně
c pouze jedna pacientka předoperačně high-intermediate/high risk, kde selhala SNB
d čtyři pacientky ve stadiu III–IV s primárně kurativním záměrem operačního výkonu
BMI – body mass index, GPK FN – Gynekologicko-porodnická klinika Fakultní nemocnice, ESGO – European Society of Gynecologic Oncology,
SNB – biopsie sentinelové uzliny
Diskuze
Pohled na operační léčbu a staging lymfatických uzlin u karcinomu endometria se v posledních letech výrazně proměnil. V roce 2013 byl Onkogynekologickou sekcí ČGPS (Česká gynekologická a porodnická společnost) vydán aktualizovaný doporučený postup Guidelines gynekologických zhoubných nádorů: Standard – Komplexní léčba zhoubných nádorů endometria [6]. U pacientek s operabilním karcinomem endometria se za základní chirurgický výkon považovala extrafasciální hysterektomie s bilaterální adnexektomií, která byla dostačující u low risk nádorů (endometroidní/mucinózní histologický typ stadium I, grade 1 bez ohledu na invazi do myometria; endometroidní/mucinózní typ stadium I, grade 2, invaze zasahující < 1/2 myometria), v této skupině byly kromě abdominálního přístupu doporučeny i miniinvazivní techniky (LAVH, TLH). U pacientek s předpokládaným vysokým rizikem postižení lymfatických uzlin (high risk) byl doporučen kompletní chirurgický staging v rozsahu pánevní a paraaortální lymfadenektomie až do úrovně levostranné renální žíly. U pacientek s invazí tumoru do děložního hrdla bylo doporučeno provést radikální hysterektomii v rozsahu radikality typu B. Techniky detekce sentinelové uzliny byly v té době určeny pouze pro standardně definované studie v rámci klinického hodnocení. Peroperačně bylo doporučeno provést histologické vyšetření dělohy k potvrzení zařazení do rizikové skupiny. V případě změny na high risk byl výkon extendován o systematickou aortopelvickou lymfadenektomii.
Další aktualizace již Onkogynekologická sekce nevydává a řídíme se evropskými guidelines, která vydávají v roce 2016 společnosti ESMO (European Society for Medical Oncology), ESGO a ESTRO (European SocieTy for Radiotherapy and Oncology) [7]. Standardním chirurgickým výkonem zůstává extrafasciální hysterektomie s bilaterální adnexektomií bez poševní manžety. Radikální hysterektomie u nádorů postihujících stroma děložního hrdla není nadále doporučována. Odstranění parametrií připadá v úvahu při jejich postižení tumorem ve snaze o dosažení volného resekčního okraje, a tedy nulového pooperačního rezidua. Minimálně invazivní výkony jsou doporučeny u low a intermediate risk karcinomů, mohou být zváženy i u high risk tumorů. Pokud je prováděna lymfadenektomie, je rovněž doporučeno systematické odstranění uzlin pánevních a paraaortální až do úrovně renálních žil. Biopsie sentinelové uzliny je stále považována za experimentální metodu, nicméně s upozorněním na rozsáhlé studie, které ukazují na použitelnost u karcinomu endometria [8,9]. Díky této technice a ultrastagingu uzlin roste záchyt mikrometastáz a izolovaných nádorových buněk, jejich význam je ovšem zatím nejasný. Lymfadenektomie není indikována u pacientek s nízkým rizikem postižení uzlin (grade 1/2, invaze do myometria < 50 %), zvažována je jako stagingová metoda u intermediate risk tumorů (grade 1/2 s invazí do myometria > 50 % nebo grade 3 s invazí do myometria < 50 %), doporučena je pak u high risk karcinomů (grade 3, s invazí do myometria > 50 %), u klinického/peroperačního stadia II a non-endometroidních typů.
Nejnovější guidelines pak vydává ESGO/ESTRO/ESP (European Society of Pathology) v roce 2020 [4]. Zdůrazněna je role miniinvazivních technik i u high risk tumorů (mimo případy s metastázami mimo dělohu a čípek). Nově je metoda SNB považována za adekvátní stagingový výkon u low-/intermediate risk karcinomů, kde nemusí být provedena při absenci invaze do myometria. Dále může být i alternativou systematické lymfadenektomie u high-intermediate risk nebo high risk tumorů stadia I a II. Lymfadenektomie je prováděna v rámci debulkingu u makroskopicky zvětšených uzlin, případně při peroperační pozitivitě SNL, kdy při její lokalizaci v oblasti pánevní je doporučeno odstranit pouze klinicky zvětšené uzliny v oblasti pánve a výkon doplnit o systematickou suprapelvickou lymfadenektomii. Preferovanou metodou je intracervikální injekce (ICG – indocyanin green) a následný patologický ultrastaging SLN. Detekce mikrometastáz (< 2 mm) je považována za metastatické postižení spolu s makrometastázami (> 2 mm), význam nálezu ITC (izolované nádorové buňky, < 0,2 mm) je stále nejasný.
Z analýzy výsledků desetiletého období na naší klinice jasně vyplývá vzestupný trend laparoskopických operačních technik doprovázený menší krevní ztrátou, snížením peroperačních komplikací a zkrácením doby hospitalizace. Nejnovější evropská doporučení jednoznačně tento trend propagují. Dle ESGO kritérií indikátorů kvality operační léčby karcinomu endometria je vyžadováno minimálně 60 %, ale optimálně > 80 % operací provést miniinvazivně [5]. Důležité je úspěšné zvládnutí těchto technik i u obézních pacientek, kde může tento faktor výrazně ovlivnit pooperační hojení rány a morbiditu. V roce 2021 jsme operačně léčili 27 pacientek s BMI > 35 kg/m2, z nich 88 % podstoupilo úspěšně laparoskopický výkon.
Aktuálně preferovaným výkonem je SNB, doporučuje se provádět až u 90 % pacientek podstupujících staging lymfatických uzlin [5]. Metodou volby je intracervikální aplikace ICG. S nástupem této techniky a s navýšením počtu stagingů lymfatických uzlin došlo celkově k prodloužení průměrného času operačního výkonu. Nicméně SNB jako alternativa systematické aortopelvické lymfadenektomie je výkon výrazně kratší.
Se vzrůstající oblibou miniinvazivního operování se do popředí výkonů na naší klinice dostala technika TLH s využitím děložního manipulátoru a s následnou laparoskopickou suturou poševního pahýlu. Byť je laparoskopické operování v evropských guidelines silně podporováno, diskuze ohledně onkologické bezpečnosti při použití děložního manipulátoru u karcinomu endometria zde chybí, publikované retrospektivní studie mají někdy i protichůdné závěry. Ucella et al [10] prezentovali multicentrickou retrospektivní studii, v níž u 951 pacientek neprokázali zvýšené riziko recidivy ve sledovaném období (medián 46 měsíců) v případech s manipulátorem (13,5 %) a bez něj (11,6 %). Také celkové přežití (OS – overall survival), specifické přežití (DSS – disease specific survival) a přežití bez onemocnění (DFS – disease free survival) byla srovnatelná. Tyto výsledky podporují i závěry metaanalýzy publikované v roce 2020, která zahrnuje 11 studií a ukazuje, že užití děložního manipulátoru není asociováno s pozitivní peritoneální cytologií, vyšším výskytem lymfangioinvaze (LVSI – lymphovascular space invasion) nebo recidivy u pacientek s EC [11].
Překvapivé výsledky přináší retrospektivní multicentrická studie zahrnující 2 661 žen z 15 center ve Španělsku [12]. Výskyt recidivy u pacientek s použitím manipulátoru (11,7 %) a bez něj (7,4 %) byl signifikantní (p < 0,001), autoři doporučují prospektivní studie k potvrzení výsledků.
Naopak nejnovější prospektivní randomizovaná studie z Itálie, kde bylo zařazeno 154 pacientek v počátečním stadiu EC, opět podporuje názory na onkologickou bezpečnost při použití manipulátoru [13]. V obou sledovaných skupinách nebyl rozdíl ve výskytu recidivy (7,9 vs. 5,2 %; p = 0,486).
V každém případě je s výhodou u karcinomu endometria využívat manipulátor s uchycením čípku na bázi amerických kleští, bez vrutu, který by mechanicky hmoždil děložní hrdlo. Případně lze použít samostatně keramickou část manipulátoru k distenzi poševní klenby.
U karcinomu endometria došlo v posledních letech k dramatickému odklonu od provádění systematické pánevní a paraaortální lymfadenektomie a jako stagingová metoda je nahrazována SNB. Kurativní význam lymfadenektomie je kontroverzní, týká se zejména debulkingu při makroskopicky zvětšených uzlinách. Se zaváděním molekulární klasifikace však dochází k retrospektivním re-analýzám velkých kohort pacientek s jasně definovanou pooperační léčbou a přežitím a jejich překlasifikování do rizikových skupin. Zde by mohl být prostor pro znovunalezení významu u některého subtypu. Nebo je tento výkon u EC již zcela překonán? Otázkou též zůstává, jaká bude při současném trendu kompetence mladé generace onkogynekologů stran operování v retroperitoneu a s tím související řešení komplikací v této oblasti.
Měli bychom (vzhledem k miniinvazivitě výkonu, malému množství peroperačních komplikací a naopak velkému informačnímu přínosu) provádět detekci a biopsii sentinelových uzlin u všech pacientek, nebo jen od určitého rizika? Vzhledem k elevaci počtu ultrastagingem vyšetřených sentinelových uzlin by mohl vzniknout již dostatečně velký soubor případů s ITC a my se snad díky multicentrickým retrospektivním studiím dozvíme prognostických význam tohoto nálezu, který je u EC zatím neznámý.
Výsledky Onkogynekologického centra Gynekologicko-porodnické kliniky FN Brno splňují požadavky ESGO kritérií indikátorů kvality operační léčby, které jsou komplexním nástrojem k hodnocení evropských onkogynekologických center. Dle aktuálních poznatků lze operaci pacientky s karcinomem endometria doporučit jen v onkogynekologických centrech s dostupností metody detekce sentinelové uzliny s jednoznačnou preferencí využití intracervikální aplikace ICG.
Závěr
Přístup k operační léčbě a stagingu lymfatických uzlin u karcinomu endometria se za poslední dekádu výrazně proměnil. Lymfadenektomie ztratila svůj kurativní význam a jako stagingová metoda byla vytlačena detekcí sentinelové uzliny. Důraz je aktuálně kladen na miniinvazivitu výkonu, která je považována za důležitý indikátor kvality operační léčby. Snížila se průměrná krevní ztráta, délka hospitalizace a operační komplikace na úkor prodloužení operačního času při SNB u těch případů, kde by v minulosti staging uzlin proveden nebyl.
ORCID autorů
P. Vinklerová 0000-0003-1082-433X
L. Minář 0000-0001-9088-5428
V. Weinberger 0000-0003-4858-1951
M. Felsinger 0000-0002-3826-5675
M. Koblížková 0000-0003-0938-8737
Doručeno/Submitted: 29. 5. 2022
Přijato/Accepted: 6. 6. 2022
MUDr. Petra Vinklerová
Gynekologicko-porodnická klinika
LF MU a FN Brno
Jihlavská 20
625 00 Brno
Sources
1. Dušek L, Mužík J, Kubásek M, et al. Epidemiologie zhoubných nádorů v České republice. Masarykova univerzita. 2007 [online]. Dostupné z: http: //www.svod.cz.
2. Creasman WT, Odicino F, Maisonneuve P et al. Carcinoma of the corpus uteri. FIGO 26th annual report on the results of treatment in gynecological cancer. Int J Gynaecol Obstet 2006; 95 (Suppl 1): S105–S143. doi: 10.1016/S0020- 7292 (06) 60031-3.
3. Bokhman JV. Two pathogenetic types of endometrial carcinoma. Gynecol Oncol 1983; 15 (1): 10–17. doi: 10.1016/0090-8258 (83) 90111-7.
4. Concin N, Matias-Guiu X, Vergote I et al. ESGO/ESTRO/ESP guidelines for the management of patients with endometrial carcinoma. Int J Gynecol Cancer 2021; 31 (1): 12–39. doi: 10.1136/ijgc-2020-002230.
5. Concin N, Planchamp F, Abu-Rustum NR et al. European Society of Gynaecological Oncology quality indicators for the surgical treatment of endometrial carcinoma. Int J Gynecol Cancer 2021; 31 (12): 1508–1529. doi: 10.1136/ ijgc-2021-003178.
6. Chovanec J, Feranec R, Mouková L et al. Guideline gynekologických zhoubných nádorů: standard – komplexní léčba zhoubných nádorů endometria. 2022 [online]. Dostupné z: http: //www.onkogynekologie.com/?page_id=80.
7. Colombo N, Creutzberg C, Amant F et al. ESMO-ESGO-ESTRO consensus conference on endometrial cancer: diagnosis, treatment and follow-up. Int J Gynecol Cancer 2016; 26 (1): 2–30. doi: 10.1097/IGC.0000000000000 609.
8. Ballester M, Dubernard G, Lécuru F et al. Detection rate and diagnostic accuracy of sentinel-node biopsy in early stage endometrial cancer: a prospective multicentre study (SENTI-ENDO). Lancet Oncol 2011; 12 (5): 469–476. doi: 10.1016/S1470-2045 (11) 70070-5.
9. Abu-Rustum NR. Sentinel lymph node mapping for endometrial cancer: a modern approach to surgical staging. J Natl Compr Cancer Netw 2014; 12 (2): 288–297. doi: 10.6004/ jnccn.2014.0026.
10. Uccella S, Bonzini M, Malzoni M et al. The effect of a uterine manipulator on the recurrence and mortality of endometrial cancer: a multi-centric study by the Italian Society of Gynecological Endoscopy. Am J Obstet Gynecol 2017; 216 (6): 592.e1–592.e11. doi: 10.1016/ j.ajog.2017.01.027.
11. Meng Y, Liu Y, Lin S et al. The effects of uterine manipulators in minimally invasive hysterectomy for endometrial cancer: a systematic review and meta-analysis. Eur J Surg Oncol 2020; 46 (7): 1225–1232. doi: 10.1016/j.ejso. 2020.03.213.
12. Padilla-Iserte P, Lago V, Tauste C et al. Impact of uterine manipulator on oncological outcome in endometrial cancer surgery. Am J Obstet Gynecol 2021; 224 (1): 65.e1–65.e11. doi: 10.1016/j.ajog.2020.07.025.
13. Gueli Alletti S, Perrone E, Fedele C et al. A multicentric randomized trial to evaluate the role of uterine manipulator on laparoscopic/robotic hysterectomy for the treatment of early-stage endometrial cancer: the ROMANHY trial. Front Oncol 2021; 11: 720894. doi: 10.3389/fonc.2021.720894.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicineArticle was published in
Czech Gynaecology

2022 Issue 5
Most read in this issue
- Idiopatická granulomatózna mastitída
- Distální vaginální ageneze a diferenciální diagnostika dalších příčin hematokolpos
- Vliv manuální lymfodrenáže na lymfedém horní končetiny po operaci pro karcinom prsu
- Psoriáza vulvy
