Raritní komplikace dlouhodobého vaginálního prolapsu
A rare complication of long-term vaginal prolapse
Objective: Description of rare complication of long-term uterine prolaps.
Desing: Case report.
Setting: Department of Obstetric and Gynecology, University Hospital Ostrava.
Case report: A seventy-years-old pacient with longterm complete uterine prolaps underwent vaginal hysterectomy with colpoclesis at department of Obstetric and Gynecology of university hospital Ostrava in August 2017. The surgery was planned more than year ago, when patient had no symptoms. But due to patient‘s injury, it was postponed and the condition was already complicated by urine incontinency. The surgery was complicated by bladder lesion, because it was suggested as a pelvis tumor. Correction of cystolithiasis was planned at a second time, when suprapubic cystolithotomy was performed after 16 days. Temporary urinary derivation was ensured by bilateral nephrostomy, epicystostomy and urinal catetrization for low residual bladder capacity after surgery.
Conclusion: Bladder stones are a rare complication of otherwise relatively frequent complete urogenital prolaps in women. Major causes include micturition disorder and chronic urinary tract infection which is caused by vaginal and uterus descensus.
Keywords: long-term vaginal prolapse, bladder lesion, rare complication
Autoři:
O. Novák 2; P. Vašek 1; M. Gärtner 1; J. Krhut 3
Působiště autorů:
Gynekologicko-porodnická klinika FN, Ostrava, přednosta doc. MUDr. O. Šimetka, Ph. D., MBA
1; Gynekologicko porodnické oddělení nemocnice Nový Jičín, primář MUDr. P. Bartoš, Ph. D., MMED
2; Urologická klinika FN, Ostrava, přednosta doc. MUDr. J. Krhut, Ph. D.
3
Vyšlo v časopise:
Ceska Gynekol 2018; 83(4): 271-275
Kategorie:
Kazuistika
Souhrn
Cíl studie: Popis případu vzácné komplikace dlouhodobého sestupu dělohy.
Typ studie: Kazuistika.
Název a sídlo pracoviště: Gynekologicko-porodnická klinika, Fakultní nemocnice Ostrava.
Vlastní pozorování: Sedmdesátiletá pacientka s dlouhodobým kompletním urogenitálním prolapsem a poruchou mikce s významnou retencí moči, podstoupila v srpnu 2017 na Gynekologicko-porodnické klinice Fakultní nemocnice Ostrava vaginální hysterektomii s parciální kolpektomií a suturou velkých stydkých pysků. Operace byla původně plánovaná ještě v bezpříznakovém období, ale pro úraz pacientky musela být odložena o více než rok. Samotný operační zákrok byl komplikován lézí močového měchýře, který byl močovými kameny a infekcí výrazně změněn. Sanace cystolitiázy suprapubickou cystolitotomií byla provedena za 16 dní od primární operace. Dočasná derivace moči byla pooperačně zajištěna oboustrannou nefrostomií, epicystostomií a močovým katétrem vzhledem k nízké reziduální kapacitě močového měchýře.
Závěr: Kameny močového měchýře jsou vzácnou komplikací jinak relativně častého kompletního urogenitálního sestupu u žen. Mezi hlavní příčiny patří porucha mikce a chronická infekce močových cest zapříčiněná právě sestupem pochvy a dělohy.
Klíčová slova: dlouhodobý vaginální prolaps, komplikace, léze močového měchýře
ÚVOD
Mezi vzácné komplikace dlouhodobého kompletního sestupu dělohy patří cystolitiáza močového měchýře. Celosvětově nebylo doposud popsáno mnoho případů, proto může být ošetřující tým lékařů v rámci léčby takovéto pacientky vystaven diagnostickým a operačním dilematům. Jaká vyšetření u takovéto pacientky provést? Jak se postavit k operačnímu řešení problému? V této kazuistice popisujeme právě případ mnohočetné litiázy močového měchýře u pacientky s kompletním prolapsem dělohy.
VLASTNÍ POZOROVÁNÍ
Sedmdesátiletá žena s anamnézou pěti vaginálních porodů byla odeslána na urologickou ambulanci pro objemný prolaps a kompletní inkontinenci. Po nezdařeném pokusu o zavedení močového Foleyova katétru bylo pro nález několika močových konkrementů v poševním introitu poprvé vysloveno podezření na urolitiázu. Při ultrazvukovém (UZ) vyšetření ledvin byla popsána bilaterálně hypotonie až dilatace I. stupně vývodných cest močových a negativní nález na močovém měchýři – bez popisu konkrementů. Při následném gynekologickém vyšetření dochází k odchodu několika dvoumilimetrových močových kamenů. Po přeléčení infekce močových cest vymizely obtíže s inkontinencí. Urogynekologické vyšetření pro kompletní prolaps dělohy i pochvy POP-Q: Aa +3, Ba +12, C +13, D +12, Bp +12, Ap +3, TVL 13 indikuje simplexní vaginální hysterektomii s kolpokleizou podle Kahra.
Plánovaná operace byla zrušena pro frakturu ramene s nutností operační léčby. O nový termín však pacientka nepožádala a ani se nedostavila k jiné kontrole.
Po 15 měsících byla pacientka opět vyšetřena na urologické ambulanci již ve vážném stavu s obtížným močením, odchodem kamenů a makroskopickou hematurií. Při UZ vyšetření byla zjištěna oboustranně dilatace kalichopánvičkového systému II. až III. stupně s redukcí parenchymu ledvin, v laboratoři elevace zánětlivých parametrů a známky akutního renálního selhání. Pacientka byla hospitalizována k zajištění drenáže močových cest, byly jí bilaterálně zavedeny perkutánní nefrostomie a nasazena empirická antibiotická (ATB) léčba. Zároveň byla vyšetřena na gynekologii a opět byla naplánována operace v původním rozsahu. V rámci doplňujícího vyšetření magnetickou rezonancí (obr 1. 2) byl popsán totální prolaps myomatózní dělohy (velikosti 70×45 mm s myomy do 25 mm) do objemného poševního vaku a rovněž prolabující močový měchýř, který je z poloviny vyplněn mnohočetnými konkrementy.
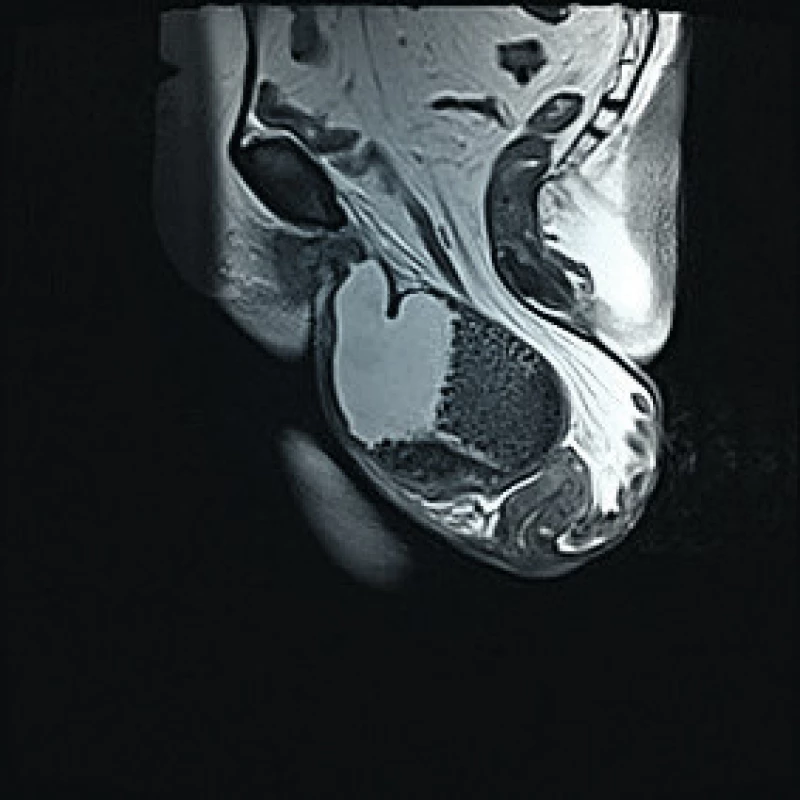
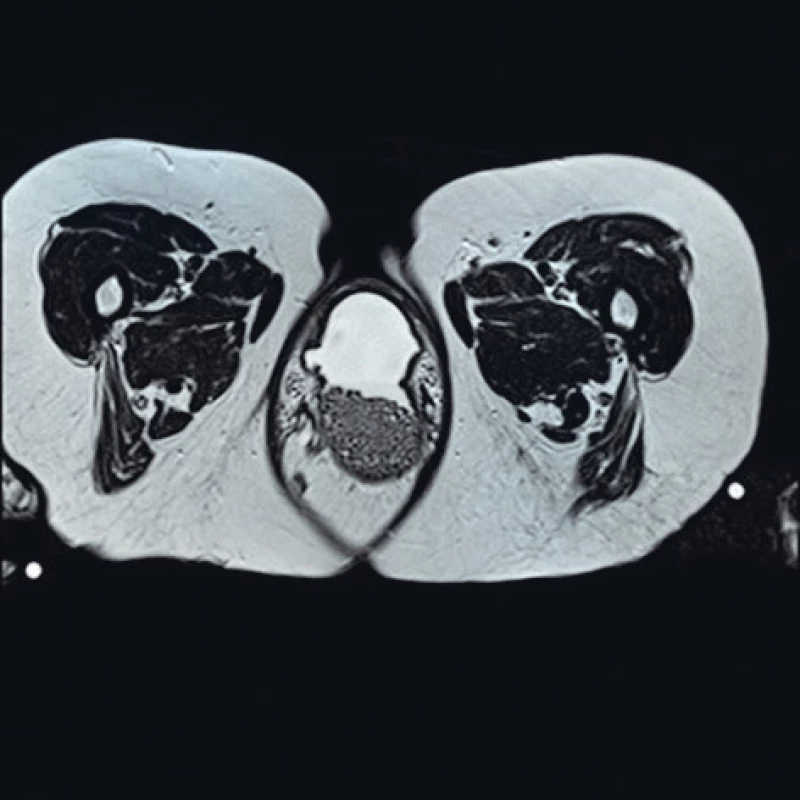
Dne 6. 9. 2017 (31 dnů po prvním vyšetření) byla provedena operace. Vaginální hysterektomie s parciální kolpektomií se však zkomplikovala při pokusu o exstirpaci tumoru, předpokládaného myomu přední stěny dělohy, lézí močového měchýře, ze kterého vytékala hnisavá moč. Močový měchýř byl na podkladě dlouhodobé retence moči a přítomnosti inkrustované litiázy zcela změněn v jeden tuhý infikovaný tumor. Podle doporučení urologa byla cystolitotomie pro vysoké riziko kompletní cystektomie odložena. Peroperační krevní ztráta byla 1000 ml.
Pooperačně byla nasazena ATB terapie – Vulmizolin a Metronidazol i.v. na 10 dnů, močový katétr byl ponechán stejnou dobu. Pátý pooperační den došlo k dislokaci nefrostomie vpravo s nutností jejího opětovného zavedení. Močový katétr odváděl minimum moči s přetrvávající příměsí hnisu. Při pokusu o výměnu se pro cystolitiázu nepodařilo katétr znovu zavést, moč však byla dostatečně derivována skrze nefrostomie. Rekonvalescence pacientky byla příznivá a rychlá, subjektivně se cítila bez potíží a v laboratoři byl zaznamenán rychlý pokles zánětlivých parametrů.
Cystolitotomie byla provedena 16. pooperační den ze suprapubického přístupu. Močový měchýř s hypertrofickou a hyperemickou sliznicí, jehož stěna byla výrazně ztluštělá až do šíře 2 cm, byl vyplněn velmi drobnými stagnačními konkrementy velikosti 1–2 mm. Ty byly vybaveny částečně manuálně a částečně opakovanými výplachy. Celkové množství bylo odhadnuto asi na 100 g cystinových kamenů (empiricky určeno, chemický rozbor nebyl proveden) (obr. 3). Reziduální kapacita močového měchýře byla po výkonu jen 30–40 ml. Po založení epicystostomie a zavedení močového katétru byl močový měchýř uzavřen vstřebatelnými stehy ve dvou vrstvách se zkouškou vodotěsnosti.

Pooperační stav pacientky byl opět s rychlou rekonvalescencí. Ještě za hospitalizace proběhla extrakce epicystostomie a oboustranná výměna nefrostomií. V rámci hojení operační rány byla po několikadenním ošetřování nutná resutura drobné třícentimetrové dehiscence dolního pólu podkoží laparotomie. Do ambulantní péče byla pacientka v celkově dobrém stavu pacientka propuštěna 13. pooperační den s ponechanými nefrostomiemi a periferním močovým katétrem. Šest týdnů po cystotomii byla na kontrole provedena nefrostomografie s nálezem filiformní, ale průchodné stenózy levého ureteru, pravý ureter se jevil bez patologie. Rovněž byl pacientce odstraněn močový katétr. Změřené mikční porce do 150 ml byly bez postmikčního rezidua. Nefrostomie byly pacientce odstraněny po jejich předchozím klemování za tři měsíce od primární operace. Kontrolní UZ ledvin byl bez nálezu městnání či konkrementů.
DISKUSE
Descenzus a prolaps pánevních orgánů je definován jako patologická dislokace dělohy, poševních stěn a přímo sousedících orgánů, jako je močový měchýř, tenké střevo nebo rektum, z fyziologické polohy směrem k poševnímu introitu či před něj [13]. Sestup dělohy se nejčastěji objevuje u vícerodiček v postmenopauzálním období v důsledku porodního poranění endopelvické fascie, lacerace svalů pánevního dna (hlavně klešťové operační porody a velké plody [17]) a deplece estrogenu. Mezi další rizikové faktory, které mohou způsobit prolaps, patří obezita, astma, chronická bronchitida, bronchiektazie, chronická zácpa, ascites, zvedání těžkých břemen anebo předchozí operační výkon v pánvi. Podle postižené etáže závěsu pochvy a dělohy se v různé míře přidružují cystokéla, enterokéla či rektokéla nebo při postižení závěsného aparátu ve všech etážích právě kompletní prolaps, kdy děloha často bývá celá před rodidly [11,19].
Z hlediska frekvence je prolaps pánevních orgánu u žen častým problémem, ale celkovou prevalenci lze určit jen obtížně. Typicky se prolaps klinicky projeví, až když sestoupí k hymenu nebo dále. Na základě dotazníkových studií je u netěhotných žen prevalence symptomatického sestupu asi 2,9–12,1 %, avšak při gynekologickém vyšetření má prolaps stadia I a více 75 % žen, z nichž 37 % má prolaps stadia II a výše [7]. Prolaps stadia IV má 3–6 % žen [4]. U postmenopauzálních žen se udává prevalence prolapsu 41 % [7]. Vyšší prevalence prolapsu apexu pochvy je u žen po předchozí hysterektomii, ale prevalence sestupu vaginálních stěn je stejná jak u žen s dělohou, tak u pacientek bez dělohy [4, 15].
Mezi všeobecně známé a časté symptomy prolapsu patří: pocit sestupu, tlaky či bolesti v podbřišku a sakralgie. Velmi nepříjemné, hlavně pro mladší ženy s prolapsem jsou sexuální dysfunkce. Ke komplikacím řadíme eroze poševní stěny a děložního čípku z kontaktu s okolím, které mohou být komplikovány ulceracemi či rozsáhlými infekcemi prolabovaného vaku. Mezi další komplikace prolapsu patří chronické obstipace, inkontinence stolice, obdobně inkontinence či retence moči, a tím zapříčiněné chronické močové infekce, v závažnějších případech až obstrukční pyelonefritidy a renální selhání. Močové kameny jsou však velmi raritní komplikací kompletního močového prolapsu [8]. Literatura udává, že jen asi 5 % všech močových kamenů jsou kameny močového měchýře a postihují převážně muže (95–98 % všech močových kamenů se vyskytuje u mužů) [14, 20, 24]. V západních zemích je celková incidence nižší než v rozvíjejících se zemích, avšak i mezi vyspělými státy jsou významné rozdíly. Hlavní roli v tvorbě či prevenci močových kamenů patří stravovací návyky a životní styl. Preventivně působí dostatek tekutin, vláknina, dostatečný příjem vápníku a vitaminů. K určení jednoznačných dietních doporučení však máme doposud málo kvalitních prospektivních studií [1].
Patogeneze močových kamenů je multifaktoriální a ne zcela zřejmá. Mezi faktory majícími vliv na jejich vznik se řadí přesycení moči kamenotvornými látkami (uráty, oxyalát, vápníkové ionty a také snížená diuréza, městnání moči), změny pH moči (hlavně infekce), nedostatek inhibitorů krystalizace a agregace (citráty, pyrofosfát, glykoproteiny) či některé léky. Nejčastější, a to z 80 % všech močových kamenů, jsou kalciumoxalátové či kalciumfosfátové [3]. U kamenů, které primárně vznikají v močovém měchýři, je hlavní příčinou kromě složení moči její retence a chronická či rekurentní infekce a nebo přítomnost cizího tělesa (například nevstřebatelný chirurgický steh, do močového měchýře protrudovaná mesh nebo sling proti inkontinenci), dlouhodobě zavedený ureterální double J stent, dlouhodobá Foleyova katetrizace. Některé mohou vznikat z kamenů, které doputovaly do močového měchýře z ledviny a dále se zde zvětšovaly nabíráním dalších vrstev materiálu [9, 16].
Na močové kameny bychom měli pomýšlet u žen s pozitivní osobní i rodinnou anamnézou, u kompletního prolapsu s retencí moči, u dlouhodobého prolapsu a při dlouhodobě zavedených ureterálních cévkách či močovém katétru. Vzhledem k vzácnosti této komplikace často gynekolog či urogynekolog v prvním kontaktu s pacientkou s prolapsem primárně na kameny močového měchýře či ledvin nemyslí. Znalost této komplikace je však nutná kvůli dalšímu managementu léčby pacientky, a to hlavně k určení správné operační strategie a zvolení vhodného způsobu operace [2].
Velmi vhodným vyšetřením pacientek s kompletním prolapsem (stadium IV) či s retencí moči je vždy UZ vyšetření ledvin, močovodů a močového měchýře. Při kompletním prolapsu bez možnosti reponace a nepřínosného UZ je třeba indikovat další vyšetření, jako například retrográdní uretrocystografii, výpočetní tomografii nebo magnetickou rezonanci. Klasický rentgenový snímek nemusí být vždy přínosný, neboť ne všechny kameny, jako například kameny tvořené čistě z kyseliny močové, jsou rentgen kontrastní [16].
Při plánování operačního postupu je nutné rozhodnout, zda provádět hysterektomii a cystolitotomii v jedné době, zda provést na močovém měchýři incizi vaginální cestou, nebo operovat ze suprapubického přístupu [2]. Americkými autory je doporučována suprapubická cystolitotomie, jejíž předností je lehčí a rychlejší vybavení většího množství kamenů či velkých močových kamenů. Dále se uvádí lepší schopnost vyjmout kameny adherující k sliznici močového měchýře. Jako hlavní výhoda se jeví minimální riziko vytvoření vezikovaginální fistuly. Nevýhodami tohoto přístupu však jsou významné pooperační bolesti, delší doba hospitalizace a dlouhodobé zavedení močového katétru [5, 23].
Z urogynekologického hlediska je optimální vaginální přistup, kdy lze zároveň provést hysterektomii, rekonstrukci sestupu a cystolitotomii, a tak se vyhnout jizvě na břišní stěně. Agarval N. a spol. ve svém souboru pacientek prokazují, že lze provést bez komplikací v jedné době vaginální cystolitotomii s rekonstrukcí prolapsu bez zvýšeného rizika vezikovaginální fistulace. Pro riziko poranění močovodů či jejich zalomení při sutuře je lepší provést vertikální incizi na močovém měchýři [2]. Celkově je četnost vezikovaginálních píštělí u gynekologických operací 0,8 na 1000 operací. Záleží však i na způsobu hysterektomie, kdy počet fistulací je 2,2 na 1000 laparoskopických hysterektomií, 1,0 na 1000 totálních abdominálních hysterektomií, 0 na 1000 supracervikálních abdominálních hysterektomií a 0,2 na 1000 vaginálních hysterektomií [12]. Mezi rizikové faktory vzniku píštělí patří diabetes mellitus, kouření, infekce, periferní vaskulární choroby, chronická léčba kortikoidy, přítomnost malignity [24].
K sutuře močového měchýře jsou dnes jednoznačně doporučovány moderní střednědobě vstřebatelné atraumatické stehy, jako například polyglactin 910 (Vicryl 2/0 apod). Sutura se provádí většinou dvouvrstevná extramukózní s následnou zkouškou vodotěsnosti [10, 25]. Samozřejmostí je pooperační zavedení Foleyova katétru na 7–10 dnů. Při větších a rozsáhlejších cystotomiích i na delší dobu nebo je možné nahradit močový katétr epicystostomií, a to u sutury močových měchýřů s nízkou reziduální kapacitou, při subvezikální obstrukci, při poranění močové trubice nebo některých typů operací na močovém měchýři. Profylaktické jednorázové podání ATB je doporučeno u jakékoliv instrumentace v dolních močových cestách (zavedení či výměna močového katétru, cystoskopie, transuretrální výkony apod.). Dlouhodobé profylaktické podávání ATB při zavedeném močovém katétru či epicystostomii není indikováno. ATB terapie je nutná při zřejmých známkách močové infekce, ale asymptomatickou bakteriurii není třeba léčit [21].
Ne všechny močové kameny vyžadují operaci s otevřením močového měchýře. Ve spolupráci s urologem se podle velikosti a počtu močových kamenů může jejich řešení provést s odstupem endoskopicky transuretrálně nebo extrakorporálně [16]. V dnešní době umožňují nové operační a miniinvazivní techniky, ať již laparoskopicky asistovaná vaginální hysterektomie, nebo totální laparoskopická hysterektomie a laparoskopická supracervikální hysterektomie s následnou sakrokolpopexí v gynekologii či extrakorporální litotrypse v urologii, a moderní vstřebatelné šicí materiály, snížit riziko operačních komplikací. Při hraniční velikosti močových kamenů či jejich nadměrném množství je však výhodné využít jedné narkózy pacientky i k odstranění kamenů močového měchýře při urogynekologické rekonstrukční operaci, a vyhnout se tak případným několika sezením při extrakorporální litotrypsi, nebo i celkovému selhání metody [18].
V našem případě byla provedena doplňující zobrazovací vyšetření, ale současná chronická infekce a neplánovaná iatrogenní léze močového měchýře znemožnila provedení operace v jedné době, pro obavy z fatálního poranění již změněného měchýře a ze vzniku pooperační vezikovaginální fistuly. Obdobné případy komplikace prolapsu, kterých je v literatuře publikováno jen několik, jsou operačně řešeny buď ve dvou, či v jedné době, ale ani jednou nebyla popsána vezikovaginální píštěl či jiná závažná komplikace [6, 19, 22, 23].
ZÁVĚR
Kameny močového měchýře jsou vzácnou komplikací relativně častého kompletního urogenitálního sestupu u žen. Na tuto komplikaci musíme myslet vždy u žen s kompletním prolapsem, opakovanými infekcemi urotraktu a při městnání moči. Vždy je důležité kompletní vyšetření urotraktu k vyloučení této komplikace a naplánování optimálního operačního postupu individuálně po dohodě s urologem.
MUDr. Ondřej Novák
Porodnicko-gynekologická klinika FN
17. listopadu 1790
708 52 Ostrava-Poruba
e-mail: ondra.novy@gmail.com
Zdroje
1. Agarwal, MM., Singh, SK., Mavuduru, R., et al. Preventive fluid and dietary therapy for urolithiasis: An appraisal of strength, controversies and lacunae of current literature. Indian J Urol IJU J Urol Soc India, 2011, 27, p. 310–319.
2. Agarwal, N., Kriplani, A., Bhatla, N., et al. Management of genital prolapse with huge vesical calculi. J Gynecol Surg, 2007, 23, p. 121–124.
3. Alelign, T., Petros, B. Kidney stone disease: an update on current concepts. Adv. Urol. 2018; Dostupné: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5817324/.
4. Barber, MD. Pelvic organ prolapse. BMJ, 2016; i3853 doi.
5. Basler, J., Leon-Becerril, J.A. Bladder stones treatment & management: approach considerations, pharmacologic stone dissolution, surgical fragmentation and removal, 2017. Dostupné: https://emedicine.medscape.com/article/2120102-treatment.
6. Basnet, P., Agrawal, A., Thakur, AK., et al. Multiple vesical calculi complicating uterine prolapsed. Health Renaissance, 2015, 12.
7. Bureau, M., Carlson, KV. Pelvic organ prolapse: A primer for urologists. Can Urol Assoc J, 2017, 11, p. 125–130.
8. Cardozo, L., Staskin, D. Textbook of female urology and urogynecology, fourth ed. CRC Press, 2017, 3284 p.
9. Dalela, D., Agarwal, R. Large vesical calculus in a cystocoele: an uncommon cause of irreducible genital prolapse. BJU Int, 1999, 84, p. 171–172.
10. Dvořáček, J. Urologie: obecná a speciální urologie. Praha: Karolinum, 1999, 235 s.
11. Halaška, M., et al. Urogynekologie. 1. ed., Galén, 2004, 256 s.
12. Härkki-Sirén, P., Sjöberg, J., Tiitinen, A. Urinary tract injuries after hysterectomy. Obstet Gynecol, 1998, 92, p. 113–118.
13. Haylen, BT., Maher, CF., Barber, MD., et al. Erratum to: An International Urogynecological Association (IUGA) / International Continence Society (ICS) joint report on the terminology for female pelvic organ prolapse (POP). Int Urogynecology J, 2016, 27, p. 655–684.
14. Kang, L-M., Liu, C-H., Huang, Cl. Uterine prolapse results in vesical stones, ureteral stone, and acute renal failure: a case report. J Urol ROC, 2000, 11, p. 190–192.
15. Kudela, M., Ondrová, D., Hejtmánek, P. Etiopatogeneze prolapsu pochvy po hysterektomii. Čes Gynek, 2006, s. 329-332.
16. Leslie, SW., Bhimji, SS. Bladder, stones, in statPearls. StatPearls Publishing: Treasure Island (FL), 2017. Dostupné: http://www.ncbi.nlm.nih.gov/books/NBK441944/.
17. Michalec, I., Tomanová, M., Navrátilová, M., et al. Rizikové faktory poškození svalů pánevního dna v souvislosti s vaginálním porodem. Čes Gynek, 2015, s. 11–15.
18. Rajmon, P. Urolitiáza – léčba podle lokalizace kamene. Urol Praxi, 2001, s. 188–190.
19. Rani Saha, M., Kumer Saha, T., et al. Uterovaginal prolapse with multiple vesical calculi: A rare case report. J Dhaka Med Coll, 2017, 25, p. 77.
20. Rege, SA., Nunes, QM., Dalvi, AN. Giant vesical calculus. Bombay Hosp J, 2001, p. 582–583.
21. Rovný, A., Kumstát, P., Šabacký, I. Dlouhodobé derivace moči – principy provedení. Urol Praxi, 2003, s. 69–73.
22. Shashidhar, B., Shetty, K. Uterovaginal prolapse with giant vesical calculus: a rare case report. Ind J Clinic Pract, 2013, 12, p. 837–839.
23. Wai, CY., Margulis, V., Baugh, BR., Schaffer, JI. Multiple vesical calculi and complete vaginal vault prolapse. Am J Obstet Gynecol, 2003, 189, p. 884–885.
24. Záleský, M., Zachoval, R., Vik, V., et al. Urologické konsekvence gynekologických operací. Urol Listy, 2008, 1, s. 78–84.
25. Zeman, M., Krška, Z., et al. Chirurgická propedeutika, třetí vyd. Praha: Grada, 2011, 512 s.
Štítky
Dětská gynekologie Gynekologie a porodnictví Reprodukční medicínaČlánek vyšel v časopise
Česká gynekologie

2018 Číslo 4
Nejčtenější v tomto čísle
- Pozdní morbidita u syndromu jizvy po císařském řezu
- Implantace a diagnostika receptivity endometria
- Zoonova vulvitida – vzácná forma chronického zánětu vulvy
- Možnosti a praktický význam stanovení ovariální rezervy
