Dotazníková studie prevalence inkontinence moči v těhotenství a v raném šestinedělí
Questionnaire study of prevalence of urinary incontinence in pregnancy and early six weeks
Objective: Detect prevalence of urinary incontinence in pregnant women depending on risk factors.
Design: Questionnaire study.
Setting: GONA company s.r.o., Gynaecology and Obstetrics Practise.
Case report: During the annual follow-up, 20 women out of a total reported complaining about the incontinence of power. The trouble was discreet, the women did not limit, they could engage in all activities. They wore inserts as a precaution, but did not shed their fluid intake and were unconcerned by the posible stench of escaping power. Women had the most trouble after 30 weeks of gestation, the condition improved after delivery and none of the interviewees had trouble escaping after six weeks. Three women devoted themselves to rehabilitate after giving birth.
Conclusion: Pregnancy is a specific condition for a womanś body, so the changes that occur in this area can only mimic the symptoms of incontinence and hyperactive bladder. Prevention before and during pregnancy plays an important role. Collaboration with a physical therapist is appropriate. Preventive strengthening of the pelvic floor reduces the incidence of urinary incontinence.
Keywords:
gravidity – Incontinence – risk factors
Autoři:
K. Horáková; L. Horčička
Působiště autorů:
GONA spol. s. r. o., gynekologicko-porodnická praxe, Praha, vedoucí lékař MUDr. L. Horčička
Vyšlo v časopise:
Ceska Gynekol 2020; 85(3): 181-186
Kategorie:
Dotazníková studie
Souhrn
Cíl studie: Zjistit prevalenci inkontinence moči u těhotných v závislosti na rizikových faktorech.
Typ studie: Dotazníková studie.
Název a sídlo pracoviště: GONA spol. s.r.o., gynekologicko-porodnická praxe.
Vlastní pozorování: Během ročního sledování udávalo stížnost na výskyt inkontinence moči 20 žen z celkového počtu. Potíže byly ve většině případů diskrétní, ženy výrazně nelimitovaly, mohly se bez omezení věnovat všem aktivitám, mohly cestovat, přiměřeně stavu sportovat a ani ve společenském nebo sexuálním životě neudávaly jakýkoliv handicap. Nosily preventivně vložky, ale nehlídaly příjem tekutin a ani je neznepokojoval možný zápach uniklé moči. Nejvíce potíží měly ženy po 30. týdnu gestace, po porodu se stav zlepšoval a po šestinedělí potíže s únikem moči neudávala žádná z dotazovaných. Rehabilitaci po porodu se věnovaly tři ženy.
Závěr: Těhotenství je specifický stav pro tělo ženy, proto změny, které v této oblasti nastávají, mohou pouze imitovat příznaky inkontinence a hyperaktivního měchýře. Důležitou roli hraje prevence před těhotenstvím a v průběhu těhotenství. Vhodná je spolupráce se školeným fyzioterapeutem. Preventivní posilování pánevního dna snižuje výskyt inkontinence.
Klíčová slova:
těhotenství – inkontinence moči – rizikové faktory
ÚVOD
Podle ICS (International Continence Society) je symptom inkontinence definován jako stížnost na jakýkoli vůlí neovladatelný únik moči.
DRUHY MOČOVÉ INKONTINENCE KLASIFIKOVANÉ ICS V ROCE 2010
Urgentní inkontinence je definována symptomem urgence, neodkladného nucení na močení, příznakem častého močení (více než osmkrát za den), noční močení.
Stresová inkontinence je mimovolní únik moči při zvýšeném nitrobřišním tlaku (kašel, kýchnutí).
Smíšená inkontinence je kombinace předchozích.
Dále se uvádí posturální inkontinence, inkontinence z přetékání a koitální inkontinence.
Těhotenství a následný porod jsou považovány za vyvolávající momenty řady dysfunkcí pánevního dna, které mohou vést k mikčním obtížím. Ne každá žena však v souvislosti s gestací těmito poruchami trpí a ty ženy, které potíže s únikem moči mají, jsou přesvědčeny, že se jedná o normální projev těhotenství a vzniklou situaci s žádným lékařem neřeší. Močová inkontinence je příznak v graviditě až nečekaně častý, postihuje kolem poloviny žen, častěji multigravidy než primigravidy. Nejčastěji se vyskytuje stresový typ inkontinence [24].
PREVALENCE
Prevalence inkontinence moči se během těhotenství pohybuje podle různých studií mezi 30 až 60 %. Intenzita stoupá s narůstajícím stářím gravidity a po porodu většinou odeznívá. Incidence v těhotenství je rozdílná u nullipar (15–48 %) a multipar (35–68 %). V průběhu gravidity incidence dysfunkcí dolních močových cest včetně inkontinence stoupá. V I. trimestru se pohybuje kolem 15 % a ve III. trimestru může dosáhnout 80 %. Symptomy dysfunkce dolních močových cest jsou v těhotenství časté. Mohou být fyziologickým projevem probíhajícího těhotenství, ale mohou přetrvávat i po porodu jako následek poškození. Vyskytují se symptomy OAB, stresová inkontinence, obtížné močení nebo infekce dolních močových cest.
U více než 70 % žen s inkontinencí během gravidity a časně po porodu dojde k úplné úpravě do šesti měsíců po porodu. Ale s každým následným těhotenstvím se příznaky zhoršují nebo postupně perzistují [4].
U žen po císařském řezu je prevalence močové inkontinence 12 i 20 let po porodu nižší [5, 11, 12, 24]. Podle švédských epidemiologických studií je u žen 20 let po vaginálním porodu ve srovnání s císařským řezem prevalence močové inkontinence o 67 % vyšší [9]. Riziko vzniku stresové močové inkontinence je 4,4krát vyšší a prolaps pánevních orgánů je 7,5krát vyšší u žen, které rodily vaginálně [21]. Ženy ve věku vyšším než 30 let v době prvního porodu mají dvakrát větší pravděpodobnost, že v budoucnu podstoupí chirurgický výkon pro stresovou inkontinenci nebo prolaps pánevních orgánů než ženy, které jsou v době prvního porodu mladší než 30 let. Každý rok stoupá riziko, že žena bude v budoucnu trpět močovou inkontinencí o 3 % (platí pro primipary v době prvního porodu) [17].
TĚHOTENSTVÍ
Vznik inkontinence v průběhu gravidity je dán změnami mechanickými (tlak rostoucí dělohy na močový měchýř a svaly pánevního dna), hormonálními (svalově relaxační účinek progesteronu, snížení epiteliální proliferace při snížení relaxinu ve II. polovině gravidity) a strukturálními (změny struktury a snížení obsahu kolagenu ve tkáních). Mezi další faktory podílející se na rozvoji inkontinence patří parita, věk rodičky, hmotnost pacientky, hmotnost plodu, operační vaginální porody a faktory genetické [16]. Další rizikové faktory, které přicházejí v úvahu, jsou indukovaný porod, provedení epiziotomie a epidurální analgezie. Vliv těchto faktorů je zkoumán a zatím chybí recentní data [1].
V 1. trimestru se tlakem rostoucí dělohy snižuje kapacita močového měchýře, následkem je zvýšená frekvence mikce. Ve 2. trimestru je výskyt obtíží nižší, děloha vystupuje z malé pánve, uvolňuje prostor močovému měchýři, jeho kapacita ve 2. trimestru mírně vzroste. Ve 3. trimestru tlak naléhající části plodu na oblast močového měchýře dále snižuje jeho kapacitu až na průměrných 272 ml, důsledkem je další zvýšení frekvence mikce. Tlak rostoucí dělohy a zvýšený nitrobřišní tlak působí i na oblast svalů pánevního dna a zhoršuje krevní průtok a inervaci močového měchýře a uretry. Vzniklá ochablost svalů pánevního dna působí zvýšenou mobilitu uretry a hrdla močového měchýře. Dalším faktorem vedoucím k rozvoji poruchy funkce dolních cest močových je změna kolagenu. Snížení jeho pevnosti v tahu, ke kterému v těhotenství dochází, přispívá k ochabnutí závěsného aparátu pánevních orgánů, zatímco celkové snížení jeho obsahu zapříčiňuje rozvolnění kloubů a pánevních ligament [16].
Během těhotenství se objevuje u kontinentních žen kompenzatorní mechanismus, zvyšuje se funkční délka uretry a maximální uzávěrový tlak. U inkontinentních žen k této kompenzaci nedochází. Po vaginálním porodu se funkční délka uretry zkracuje a klesá i maximální uzávěrový tlak [4].
Nejčastějším typem inkontinence v graviditě je stresová inkontinence (SUI). Existuje mnoho studií, které jsou zaměřené na výskyt SUI v graviditě, ale výsledky velmi závisí na vybrané metodě studie, na hodnotících otázkách a na stupni gravidity. Podle studie EPINCONT (zahrnuto více než 11 000 žen) je ve srovnání s nerodivšími ženami císařský řez spojen se zvýšeným výskytem stresové a smíšené inkontinence, zatímco vaginální porod zvyšuje riziko pouze stresové inkontinence. Porodnickým rizikem spojeným se vznikem stresové inkontinence je první porod, prodloužená druhá doba porodní, klešťový porod, věk vyšší než 30 let při prvním porodu a BMI nad 30. Nejsilnějším predispozičním faktorem pro vznik stresové inkontinence v průběhu života je výskyt močové inkontinence v prvním těhotenství. Ženy s přetrvávající stresovou inkontinencí tři měsíce po prvním porodu mají až 92% riziko, že budou trpět stresovou inkontinencí i za pět let. V pětiletém sledování skupiny žen, které netrpěly stresovou inkontinencí v průběhu prvního těhotenství ani v šestinedělí, byl výskyt stresové inkontinence 19 % [411].
V těhotenství a po porodu se uplatňuje při rozvoji SUI hlavně vymizení zadního uretrovezikálního úhlu, nedostatečný přenos intraabdominálního tlaku na proximální uretru a větší mobilita hrdla močového měchýře a proximální uretry. Těmto změnám může napomáhat i genetická predispozice. Při studiu familiární incidence močové inkontinence při srovnání kontinentních a inkontinentních žen bylo zjištěno, že větší pravděpodobnost SUI mají ženy, v jejichž rodině některý člen trpěl podobnými problémy. Přítomnost SUI v průběhu gravidity, i když po porodu vymizí, koreluje s rozvojem SUI u žen v pozdějším věku. Elektivní císařský řez má relativně protektivní efekt na rozvoj SUI, ale tento efekt je limitován počtem operací. Při třech a více operacích je výskyt SUI stejný jako u žen, které rodily vaginálně. I při tomto protektivním efektu císařského řezu musíme mít na mysli další rizika, která jsou spojena s opakovaným provedením císařského řezu, ať se jedná o poranění močového měchýře, poranění střev, riziko placentárních abnormalit, vznik adhezí nebo ruptur dělohy [17, 21]. Po vaginálním porodu dochází i ke strukturálním změnám análních svěračů, i když nemusí dojít k jejich ruptuře [6].
Wesnes at al. publikovali dotazníkovou studii v Norsku – Norwegian Mother and Child Cohort Study, kde zjistili, že nejvíc zastoupeným typem inkontinence v graviditě byla SUI, a to jak ve skupině žen rodících poprvé, tak ve skupině vícerodiček (31 % a 42 % ). Zde je zajímavý nárůst výskytu inkontinence před graviditou a v průběhu gravidity u nullipar z 9 % na 31 % a u multipar z 24 % na 42 %. Incidence SUI osm týdnů po porodu dosahovala 38 %.
Podobné studie z Evropy – Británie, Španělsko, Skotsko a Německo – ukazují podobně vysoké hodnoty výskytu SUI v graviditě jako studie norská. Stresová inkontinence měla největší výskyt okolo 30. týdne gestace. Výskyt smíšené inkontinence zaznamenal nárůst u primipar z 6 % na 16 % a u multipar z 8 % na 20 %. Výskyt urgentní inkontinence nebyl nijak dramatický, u obou skupin méně než 5 %. Mezi největší rizikové faktory pro rozvoj SUI byla vyhodnocena parita, v menším zastoupení to byl věk rodičky a BMI [1, 20]. Věk rodičky v době prvního porodu je podle dat ze studie PRISK napadnutelný, podle nejnovějších dat je zde stoupající incidence výskytu inkontinence i u mladých matek.
Ze závěru posledních studií, které se zabývají dopadem gravidity na pozdější inkontinenci, nám vychází, že ženy, které po porodu inkontinenci neudávají, jsou i přesto v riziku do budoucna. Domněnka je taková, že dočasné změny, které jsou v graviditě normální, mohou odmaskovat predispozici k úniku moči v pozdějším věku, stejně jako například výskyt gestačního diabetu a riziko rozvoje diabetu II. typu v pozdějším věku [1].
VLIV PORODU NA PÁNEVNÍ DNO ŽENY
Nejenom těhotenství, ale hlavně porod ovlivňuje morfologii a fyziologické funkce pánevního dna ženy [ 18, 19]. Během vlastního vaginálního porodu dochází až k 4,5násobnému prodloužení struktur pánevního dna, zejména m. levator ani [11], které vede až u 20 % rodiček k jednostranné nebo oboustranné avulzi v oblasti úponu jeho puborektální části [5]. Kromě poranění svalu může také dojít k porušení vezikovaginální či rektovaginální fascie. Extrémní natažení tkání a tlak hlavičky plodu způsobují částečnou ischemicko-traumatickou denervaci pánevního dna, která se v dlouhodobém horizontu projeví atrofizací postižených struktur [12]. Stupeň poranění v průběhu porodu je závislý na velkém množství faktorů. Mezi klíčové rizikové faktory patří klešťový porod, prodloužená druhá doba porodní nebo poranění hráze třetího stupně [16]. Vliv rizikových faktorů bude popsán níže.
V průběhu poporodního období dojde k postupnému návratu tkání pánevního dna do původního stavu, nikdy ale nedojde k úplné regeneraci. Následky porodu lze pozorovat u všech rodících žen [5]. V průběhu měsíců až desetiletí po porodu se u poloviny z nich projeví dysfunkce pánevního dna zahrnující inkontinenci moči, stolice, sestup pánevních orgánů a bolestivost při pohlavním styku [7].
Vznik inkontinence a sestup pánevních orgánů urychluje nevhodný životní styl, menopauza a stárnutí [4].
Způsob ukončení gravidity má na poruchy pánevního dna významný vliv, ale ne vždy vliv rozhodující. Provedení císařského řezu snižuje riziko rozvoje většiny poruch pánevního dna po porodu, ale nezabrání jejich vzniku v pozdějším životě. Provedení akutního císařského řezu na pokročilém vaginálním nálezu ztrácí protektivní efekt na inkontinenci stolice, moči i avulzi levátoru [8, 16].
RIZIKOVÉ FAKTORY PRO VZNIK DYSFUNKCÍ DOLNÍCH MOČOVÝCH CEST
Parita: multipary jsou více ohrožené inkontinencí, protože při předešlých porodech mohlo dojít k poškození pudendálního nervu, kaudální části levátorů, pánevní fascie, zevního nebo vnitřního análního sfinkteru.
Věk: riziko zvýšené vzhledem k menší odolnosti tkání ve vyšším věku, pokročilý věk žen při prvním porodu je uznáván jako hlavní rizikový faktor pro avulzi levátorů, jejíž výskyt stoupá o 10 % ročně; tyto ženy měly dvakrát vyšší riziko vzniku prolapsu pánevních orgánů než mladší ženy (důsledky popsány v několika dlouhodobých studiích) [3].
Hmotnost pacientky: BMI nad 30 je výrazným rizikovým faktorem vzhledem k vyšší gravitační síle a tlaku na pánevní orgány, důležitý prediktor pro přetrvávání inkontinence moči, která vznikla v těhotenství.
Hmotnost plodu se podílí nejmenší měrou na vzniku potíží v graviditě. Může být důvodem operačního porodu – vakuumextrakce či kleště a možným avulzním poraněním struktur pánevního dna vede nepřímo k možným dysfunkcím, zejména sestupům pánevních orgánů. Vliv porodní váhy na stresovou inkontinenci byl významný až u plodů s porodní váhou nad 4000 g.
Instrumentální vaginální porod je spojený s vyšším výskytem poranění hráze a análního sfinkteru a následně s poruchou kontinence moči a stolice. Při použití endoanálního ultrazvuku u primipar k hodnocení integrity sfinkteru bylo prokázáno osminásobné riziko poranění sfinkteru. Nejvýraznějším rizikovým faktorem je porod kleštěmi po selhání vakuumextrakce [8].
Faktory genetické: větší pravděpodobnost výskytu inkontinence u žen s pozitivní anamnézou inkontinence [1].
SOUBOR PACIENTEK A METODIKA
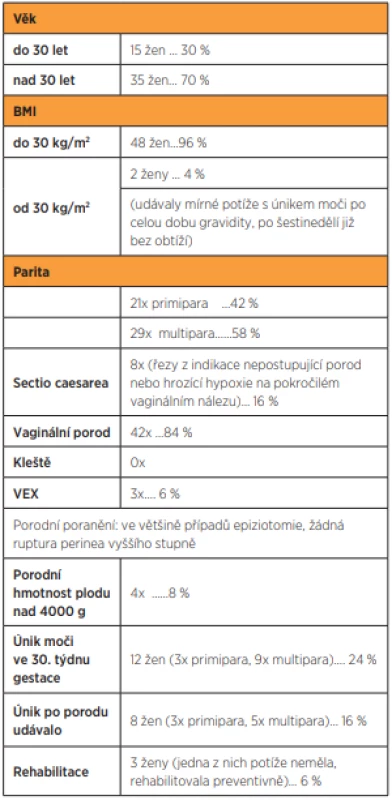
Do prospektivní studie bylo zařazeno 50 pacientek bez ohledu na paritu. Všechny pacientky vyplnily přiložený dotazník s demografickými údaji, The Kings Health Questionnaire a dotazník PPBC (Patient perception of Bladder Condition). Z již zmíněných 50 pacientek potíže s únikem moči udávalo 20 žen, zbytek dotazovaných potíže ve smyslu inkontinence neudávalo.
Šest žen rodících podruhé udávalo, že i v první graviditě se u nich kolem 30. týdne gestace objevil únik moči. Ani v jednom z případů se nejednalo o dramatické stavy inkontinence, situace ženy nijak nelimitovala, jen nosily preventivně vložky a věděly, že při stavech, jako je kýchnutí nebo chůze do schodů, může dojít k úniku moči. Při první epizodě úniku se vylekaly, ale stav přisoudily graviditě a pomoc ve formě porady s lékařem nebo fyzioterapeutem nevyhledaly. Asi u tří dotazovaných žen se jednalo o samovolný únik moči bez vyvolávajícího stresujícího momentu. Jedenáct z inkontinentních žen mělo vyšší věk než 30 let, BMI vyšší než 30 měly pouze dvě ženy. Hmotnost dítěte nad 4000 g byla u čtyř žen, dvě si po porodu stěžovaly na únik moči. Jen tři ženy se po porodu věnovaly rehabilitaci svalů pánevního dna ke zmírnění potíží s únikem, potíže během šestinedělí odezněly, ale odezněly i u těch, které se žádné rehabilitaci nevěnovaly. Po skončení šestinedělí žádná z dotazovaných potíže s únikem moči neudávala.
Z výše zmíněného nám žádná jasná příčina rozvoje inkontinence moči v graviditě nevystupuje, na stavu se podílí změny hormonální, mechanické, záleží na okolnostech vedení porodu a jeho ukončení a na rizikových faktorech.
Charakteristiku žen z dotazníkové studie uvádí tabulka 1.
VÝSLEDKY
Během ročního sledování udávalo stížnost na výskyt inkontinence moči 20 žen z celkového počtu. Potíže byly ve většině případů diskrétní, ženy výrazně nelimitovaly, mohly se bez omezení věnovat všem aktivitám, mohly cestovat, přiměřeně stavu sportovat a ani ve společenském nebo sexuálním životě neudávaly jakýkoliv handicap. Nosily preventivně vložky, ale nehlídaly příjem tekutin a ani je neznepokojoval možný zápach uniklé moči. Nejvíce potíží měly ženy po 30. týdnu gestace, po porodu se stav zlepšoval a po šestinedělí potíže s únikem moči neudávala žádná z dotazovaných. Rehabilitaci po porodu se věnovaly tři ženy.
DISKUSE
Nabízí se tedy otázka, zda všem těhotným nedoporučovat gymnastiku svalů pánevního dna po dobu těhotenství a pokračovat i po porodu. Ideální by bylo zahájit cvičení pod dohledem školeného rehabilitačního pracovníka, aby si ženy vžily správné postupy a cvičením si neublížily. Ve většině případů se jedná o cviky, které technicky zvládnou i těhotné. Vzhledem k dostupným výsledkům studií je zde velká pravděpodobnost, že by se snížil výskyt inkontinence v pozdějším věku. I v našem souboru pacientek se potíže s inkontinencí po dobu šestinedělí upravily, nebo dokonce vymizely úplně, a to ne všechny ženy pravidelně cvičily. Je však otázka, zda se ve vyšším věku u všech těchto žen nevyskytnou obtíže s inkontinencí, ať ve smyslu stresového úniku, nebo v podobě urgencí či smíšené inkontinence. Preventivní gymnastika svalů pánevního dna se tedy nabízí jako nejméně invazivní a nejméně zatěžující pro pacientku. Zatím chybí naše studie, která by se tímto stavem zabývala a potvrdila by ho nebo vyvrátila. S ohledem na všechny tyto okolnosti se jeví preventivní gymnastika pánevního dna jako možná cesta ke snížení incidence inkontinence v pozdějším věku. Velká část studií ukazuje, že až 33 % případů inkontinence lze přičíst vaginálnímu porodu. Vzhledem k tomu, že u většiny žen po vaginálním porodu se nevyvíjejí poruchy pánevního dna, vystavily by protektivní elektivní císařské řezy řadu žen zbytečným chirurgickým rizikům. Je důležité identifikovat ženy s vysokým rizikem rozvoje dysfunkce pánevního dna, stejně tak ale musíme brát v úvahu počet dalších těhotenství. I zde se tedy preventivní gymnastika jeví jako krok správným směrem a u těch nejrizikovějších pacientek je třeba provedení elektivního císařského řezu zvážit [17, 21].
ZÁVĚR
Těhotenství je natolik specifická situace pro tělo ženy, hlavně pro malou pánev a dolní močové cesty, že změny, které nastávají v této oblasti mohou pouze imitovat příznaky inkontinence a hyperaktivního močového měchýře. Vzhledem k faktu, že většina obtíží po porodu spontánně vymizí, je na místě vyčkat s případnou léčbou inkontinence až po ukončení gravidity nebo spíše až po ukončení šestinedělí a kojení. Důležitou roli hraje prevence a příprava před těhotenstvím a v průběhu těhotenství. Je nutné mít na paměti celoživotní riziko poté, co se inkontinence, i když dočasně, objeví. Vhodná léčba je posilování svalů pánevního dna, které je účinné jako prevence sestupu i močové inkontinence. Zde je vhodná spolupráce s fyzioterapeutem školeným v této oblasti [9]. Kromě individualizace rehabilitace může pravidelně korigovat možné odchylky v prováděných cvičeních a pomoci ovlivnit další poruchy související se správným fungováním kontinenčního mechanismu. Doporučuje se pokračovat s rehabilitací i po porodu. Preventivní posilování pánevního dna v těhotenství může snížit výskyt inkontinence moči v těhotenství až o 62 % [23].
MUDr. Kateřina Horáková
GONA spol. s.r.o. gynekologicko-porodnická praxe
Národní třída 25
Palác Metro
110 00 Praha 1
e-mail: horakova1katerina@gmail.com
Zdroje
1. Abrams, P., Cardoso, L., Wagg, A., Wein, A. Incontinence 6th Edition 2017, 6th International Consultation on Incontinence, Tokyo, September 2016, p. 375–388.
2. Bazi, T., Takahashi, S., Ismail, S., et al. Prevention of pelvic floor disorders: international urogynekological association research and development committee opinion. International Urogynecol J, 2016, 27, p. 1785–1795.
3. Callewaert, G., Albersen, M., Janssen, K, et al. The impal of vaginal delivery on pelvic floor fiction - delivery as a time point for secondary preventiv: A commentary. BJOG, 2015, 123, 5, p. 678–681.
4. Delancey, JOL., Kane Low, L., Miller, JM., et al. Graphic integration of causal factors of pelvic floor disorders: an integrated life span model. AJOG, 2008, 199, 6, p. 610.e1–5.
5. Dietz, HP., Lanzarone, V. Levator trauma after vaginal delivery. Obstet Gynec, 2005, 106, 4, p. 707–712.
6. Eason, E., Labrecque, M., Marcoux, S., et al. Effect of carving a pregnancy and of the method of delivery on urinary incontinence: a prospective kohort study. BMC Pregnancy Childbirth, 2004, 4, p. 4.
7. Gyhagen, M., Akervall, S., Milsom, I. Clustering of pelvic floor disorders 20 years after one vaginal or one cesarean birth. Urogynecol J, 2015, 26, 8, p. 118–1121.
8. Halaška, M., et al. Urogynekologie. Praha: Galén, 2004, s. 173–177.
9. Horčička, L., et al. Inkontinence moči v každodenní praxi. Praha: Mladá fronta, 2015, s. 85–90.
10. Howard, D., Makhlouf, M. Can pelvic floor dysfunction after vaginal birth be prevented? Intern Urogynecol J, 2016, 27, p. 1811–1815.
11. Jing, D., Ashton-Miller, JA., DeLancey, JOL. A subject-specific anisotropic visco-hyperelastic finite element model of fiale pelvic floor stress and strain during the sekond stage of labor. J Biomechanics, 2012, 45, 3, p. 455–460.
12. Law, YM., Fielding, JR. MRI of pelvic floor dysfunction: Review. Amer J Roentgenol, 2008, 191, 6, suppl., p. 45–53.
13. Martan, A., et al. Nové operační a léčebné postupy v urogynekologii, druhé, rozšířené a přepracované vydání. Praha: Maxdorf, 2013, s. 50–53.
14. Rortveit, G., Daltveit, AK., Hannestad, YS., et al. Urinary inkontinence after vaginal delivery or cesarean section. New Engl J Med, 2003, 348, p. 900–907.
15. Rortveit, G., Daltveit, AK., Hannestad, YS., et al. Vaginal delivery parameters and urinary incontinence, The Norwegian EPINCONT study. Amer J Obstet Gynecol, 2003, 189, p. 1268 – 1274.
16. Rušavý, Z. Poruchy pánevního dna po porodu. Acta Med, 2016, 4, s. 31–32.
17. Švabík, K., Martan, A. Těhotenství, porod – poruchy pánevního dna a inkontinence moči. Mod Gyn Por, 2003, 12, 1, s. 37–45.
18. Tunn, R., DeLancey, JOL., Howard, D., et al. Anatomic variations in the levator ani muscle, endopelvic fascia and urethra in nulliparas evaluated by magnetic resonance paging. AJOG, 2003, 188, 1, p. 116–121.
19. Urbánková, I., Hympánová, L., Krofta, L. Ovce jako experimentální model pro studium vlivu těhotenství, porodu a operačních technik na pánevní dno. Čes Gynek, 2017, 82, 1, s. 54-58.
20. van Delft, K., Thakar, R., Sultan, A., et al. Levator ani muscle avulsion during childbirth: a risk prediction model. BJOG, 2014, 121, 9, p. 1–10.
21. Vaverková, A., Kališ, V., Rušavý, Z. Informovanost rodiček v oblasti primární a sekundární prevence poruch pánevního dna po porodu. Čes Gynek, 2017, 82, 4, s. 327–332.
22. Wesnes, SL., Rortveit, G. Urinary incontinence during pregnancy. Obstet Gnecol, 2007, 109(4), p. 922–928.
23. Wilson, D., Dornan, J., Milsom, I., et al. UR-CHOICE: can we provide mothers -to be with information about the risk of future pelvic floor dysfunction? Intern Urogynecol J, 2014, 25, p. 1449–1452.
24. Zmrhal, J., Hradec, D., Hejlová, P. Některé funkční změny dolních močových cest v těhotenství a po porodu. Prakt Gynek, 2009, 1, s. 26–28
Štítky
Dětská gynekologie Gynekologie a porodnictví Reprodukční medicínaČlánek vyšel v časopise
Česká gynekologie

2020 Číslo 3
-
Všechny články tohoto čísla
- Screening RHD genotypu plodu u RhD negativních žen
- Efektivita stanovení KEL a RHCE genotypu plodu u aloimunizovaných žen minisekvenací
- miRNA profil luminálnych podtypov karcinómu prsníka v súbore slovenských žien
- Dotazníková studie prevalence inkontinence moči v těhotenství a v raném šestinedělí
- Koincidence obrovské děložní myomatózy a prvozáchytu dvou pokročilých malignit u 77leté pacientky
- Náhodný nález pánevní splenózy při gynekologické operaci
- Prodloužená gravidita: nezvyklý případ
- Disekující leiomyom dělohy s neobvyklými klinickými a patologickými rysy
- Nativní IVF cyklus u 46leté pacientky s následnou klinickou graviditou rysy
- Role neutrofilů u preeklampsie
- Cirkulujúca HPV DNA u pacientok s cervikálnymi prekancerózami a rakovinou krčka maternice
- Nový, estrogeny neobsahující přípravek perorální hormonální antikoncepce (Estrogene free pill-EFP)
- Prof. MUDr. Adolf Štafl, Ph.D. (1931–2020)
- Česká gynekologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle
- Nativní IVF cyklus u 46leté pacientky s následnou klinickou graviditou rysy
- Prodloužená gravidita: nezvyklý případ
- Nový, estrogeny neobsahující přípravek perorální hormonální antikoncepce (Estrogene free pill-EFP)
- Disekující leiomyom dělohy s neobvyklými klinickými a patologickými rysy
