Gravidita a porod u pacientek s implantovaným shuntem pro hydrocefalus
Pregnancy and delivery in patients with an implanted shunt for hydrocephalus
Hydrocephalus is a disorder of abnormal accumulation of cerebrospinal fluid in the intracranial space, usually in the cerebral ventricles. The number of patients reaching reproductive age and intending to become pregnant has increased in recent years because of treatment advances. An implanted shunt is usually introduced into the abdominal cavity (ventriculoperitoneal shunt). Numerous changes occur during pregnancy, mainly increased accumulation of water, increased intracranial cerebrospinal fluid volume and increased intra-abdominal pressure as a result of the growing uterus. These changes contribute to increased incidence of complications during pregnancy and childbirth. Therefore, it is necessary to make a preconception exam and specify pregnancy management, a suitable method of childbirth and dealing with potential complications. Multidisciplinary care is mandatory with the dominant cooperation of obstetricians and neurosurgeons who should be also available during the delivery when needed. Possible shunt malfunction is necessary to diagnose properly and in time and solve it individually, taking into account the overall and neurological status of the patient and gestational age. The presence of a shunt does not affect pregnancy and vaginal delivery is considered by most authors as the first option. Primary cesarean section is preffered in patients with obstructive hydrocephalus or rapid deterioration in the case of shunt malfunction. Epidural anesthesia or general, eventually spinal anesthesia are recommended.
Keywords:
hydrocephalus, shunt, ventriculoperitoneal shunt, ventriculoatrial shunt, endoscopy, endoscopic third ventriculostomy, pregnancy
Authors:
V. Vybíhal 1
; Romana Gerychová 2; Petr Janků 2
; G. Hanoun 1; Marek Sova 1
; P. Fadrus 1; M. Smrčka 1; M. Keřkovský 3
Authors‘ workplace:
Neurochirurgická klinika, LF MU a FN, Brno, přednosta prof. MUDr. M. Smrčka, Ph. D., MBA
1; Gynekologicko-porodnická klinika, LF MU a FN, Brno, přednosta prof. MUDr. P. Ventruba, DrSc.
2; Radiologická klinika, LF MU a FN, Brno, přednosta prof. MUDr. V. Válek, CSc., MBA
3
Published in:
Ceska Gynekol 2014; 79(4): 309-313
Overview
Hydrocefalus se projevuje abnormálním hromaděním mozkomíšního moku v intrakraniálním prostoru, nejčastěji v mozkových komorách. Díky pokroku v jeho léčbě pozvolna narůstá počet pacientek dosahujících reprodukčního věku a plánujících těhotenství. Implantovaný shunt bývá nejčastěji zaveden do dutiny břišní (ventrikuloperitoneální shunt). Během gravidity dochází v organismu matky k četným změnám, ke zvýšené akumulaci vody, zvýšení intrakraniálního objemu mozkomíšního moku a zvýšení intraabdominálního tlaku rostoucí dělohou. Tyto změny se podílejí na zvýšené incidenci komplikací během gravidity a porodu. Proto je nutné řádné prekoncepční vyšetření a stanovení optimálního sledování těhotenství, vhodného způsobu vedení porodu a řešení případných komplikací. Péče o pacientku je multioborová, s dominantní spoluprácí gynekologa a neurochirurga, který by měl být podle potřeby k dispozici také během vlastního porodu. Nezbytné je případnou malfunkci shuntu správně a včas diagnostikovat a řešit ji individuálně s přihlédnutím k celkovému a neurologickému stavu pacientky a gestačnímu stáří. Přítomnost shuntu neovlivňuje těhotenství a vaginální porod je považován většinou autorů za první volbu. U pacientek s obstrukčím hydrocefalem nebo při dramatickém průběhu malfunkce je provedení primárního císařského řezu bezpečnější. Anestezie je možná, a to epidurální nebo celková, popřípadě spinální.
Klíčová slova:
hydrocefalus, shunt, ventrikuloperitoneální shunt, ventrikuloatriální shunt, endoskopie, endoskopická ventrikulostomie třetí komory, těhotenství
HYDROCEFALUS A JEHO TERAPIE
Hydrocefalus (z řeckého hydro = voda, kefale = hlava) je definován jako abnormální hromadění mozkomíšního moku (CSF) v intrakraniálním prostoru, nejčastěji v mozkových komorách, vzniklé v důsledku poruchy jeho tvorby, cirkulace nebo vstřebávání.
Dříve byla mortalita na hydrocefalus velmi vysoká a bylo nepravděpodobné, že by se pacientky dožily reprodukčního věku [19]. Díky pokroku v léčbě hydrocefalu se situace změnila. Pacientky, kterým byl implantován shunt v dětství, nyní dosahují reprodukčního věku a plánují těhotenství. I když se v současnosti nejedná o příliš rozsáhlou skupinu pacientek, lze pozorovat postupně vzrůstající trend, a lze tak předpokládat, že se s takovými pacientkami budeme setkávat v našich ordinacích čím dál častěji.
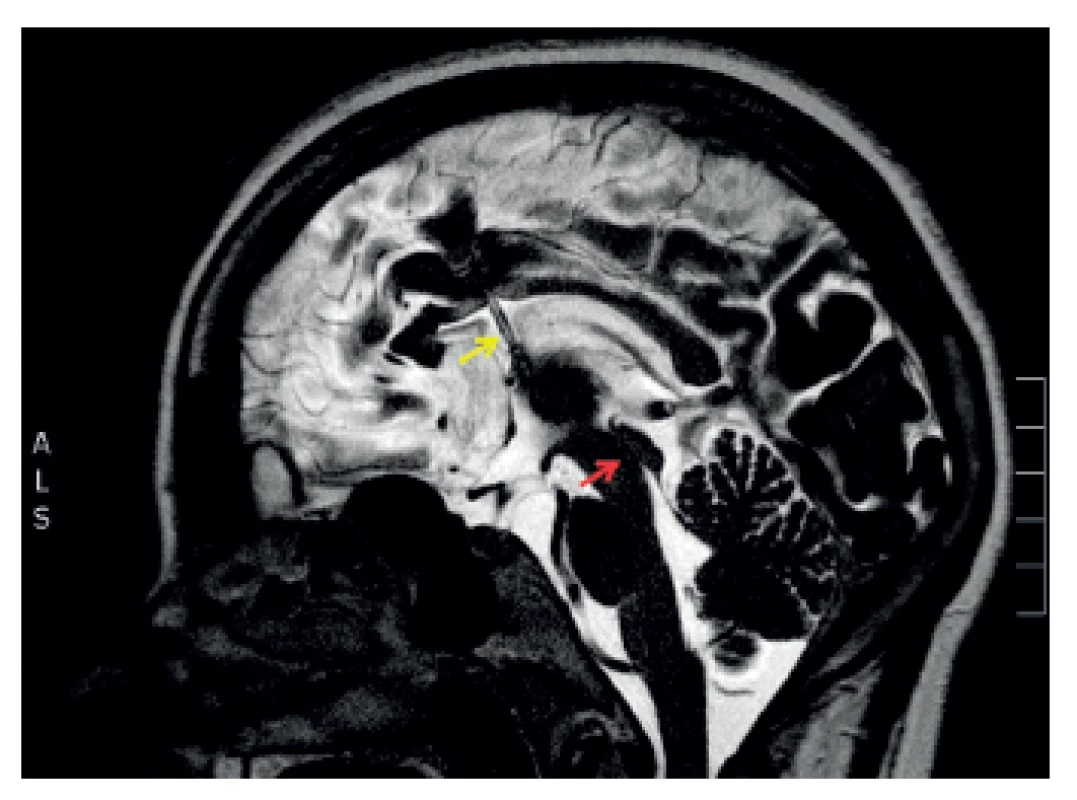
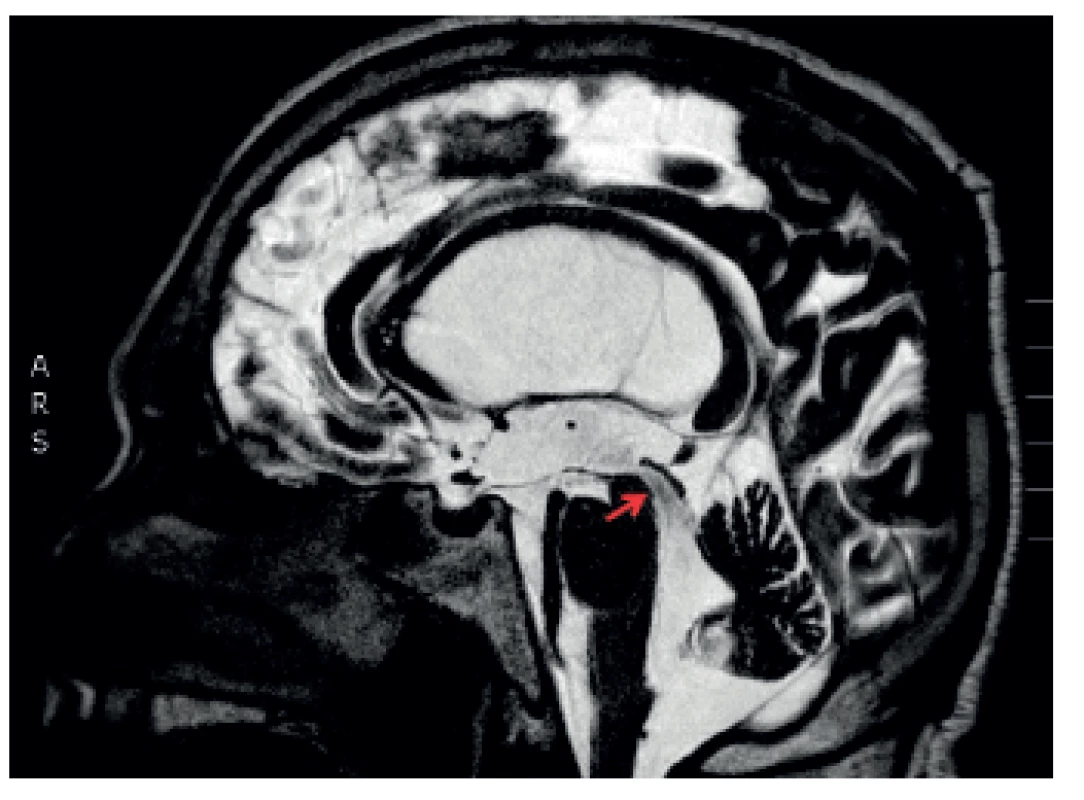
Walter Dandy rozdělil hydrocefalus na obstrukční (nekomunikující) a komunikující [3]. Jako obstrukční hydrocefalus je označován hydrocefalus, kdy je jeho příčinou překážka toku CSF v komorovém systému (obr. 1). Pokud jsou mozkové komory volně průchodné, pak je hydrocefalus označován jako komunikující (obr. 2). Toto rozdělení se používá dodnes.
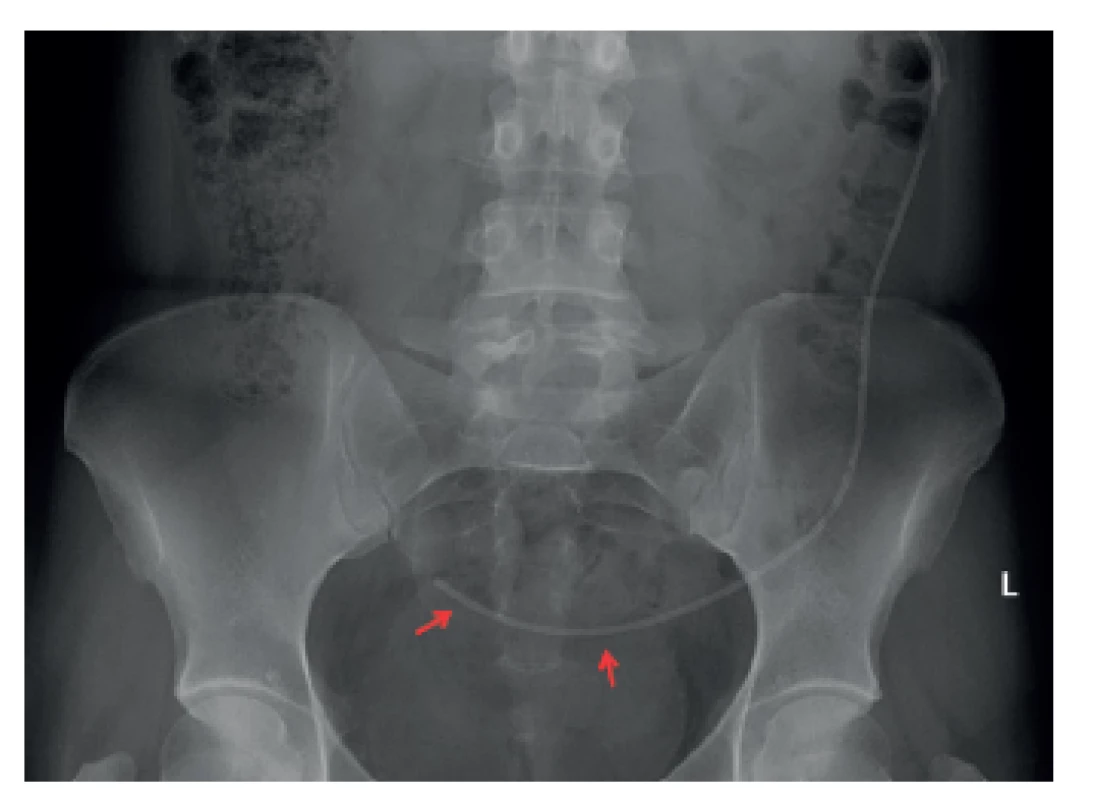
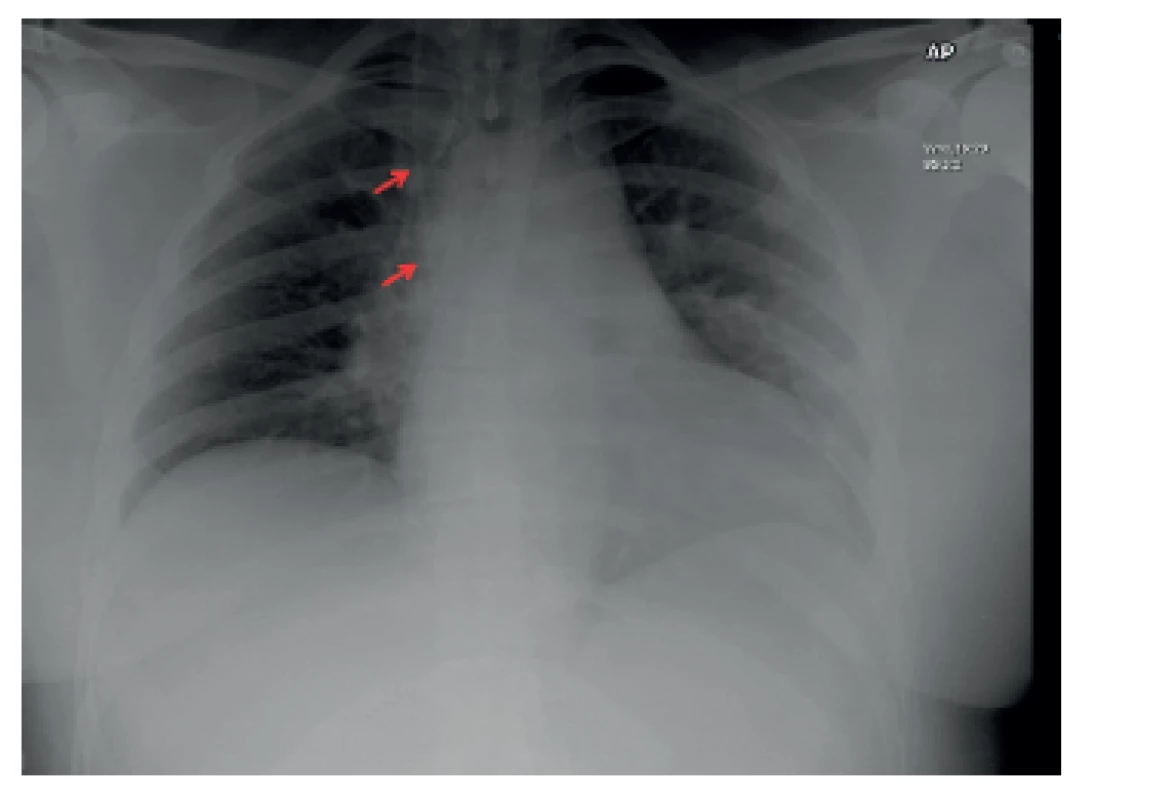
Shunty (zkratové operace) jsou univerzální a je možné je použít k léčbě jakéhokoli typu hydrocefalu (obstrukčního i komunikujícího). Dělí se podle místa, kam je odváděn CSF. Nejčastějším místem jeho derivace je břišní dutina, tzv. ventrikuloperitoneální shunt (VPS) (obr. 3). Pokud ji nelze využít, pak je alternativou derivovat CSF do pravé srdeční síně, tzv. ventrikuloatriální shunt (VAS) (obr. 4). Jeho nevýhodou je riziko vzniku závažných komplikací, jako je plicní hypertenze a shuntová nefritida. Naopak u VPS v převážné většině případů komplikace nebývají závažné, a jsou navíc technicky snadněji řešitelné. U lumboperitoneálních shuntů je CSF odváděn ze subarachnoidálního prostoru bederní oblasti do břišní dutiny. Lze je použít pouze u komunikujícího hydrocefalu.
PREKONCEPČNÍ VYŠETŘENÍ
Za zavážnou situaci lze považovat, máme-li pacientku se známkami nitrolební hypertenze v pokročilém stadiu těhotenství, u které je nedostatek informací o typu hydrocefalu, o implantovaném shuntu a nejsou starší snímky ke srovnání dynamiky velikosti komorového systému. Proto by v rámci prekoncepčního poradenství měl být stav pacientky s implantovaným shuntem konzultován u neurochirurga [18]. Doporučuje se provedení magnetické rezonance, se kterou jsou používané ventily kompatibilní [17]. Nová generace programovatelných ventilů je dobře odolná vůči magnetickému poli o síle 3 Tesla, ale starší genererace ventilů pouze vůči poli 1,5 Tesla [20]. Většinu ventilů je nutno po provedení magnetické rezonance přeprogramovat (výjimkou je proGAV firmy Miethke a Polaris firmy Sophysa). Vhodné je také doplnění rentgenového snímku průběhu shuntu a ověření jeho funkčnosti. Na základě těchto informací se pak stanoví další postup a kontroly během těhotenství včetně rozhodnutí o vhodném způsobu vedení porodu a řešení případných komplikací. Péče o pacientku je před těhotenstvím i během těhotenství multioborová s dominantní spoluprácí gynekologa a neurochirurga a porod by měl probíhat ve zdravotnickém zařízení, kde je k dispozici neurochirurg.
OBDOBÍ GRAVIDITY
Během gravidity dochází v organismu matky k četným změnám. Z hlediska hydrocefalu je nutno zdůraznit zvýšenou akumulaci vody v organis-mu a zvýšení intrakraniálního objemu CSF [12], dále sníženou osmolalitu plazmy a zvýšení intraabdominálního tlaku rostoucí dělohou [14]. Proto je také hlavní pozornost věnována pacientkám s VPS, které mají mnohem vyšší riziko malfunkce shuntu během gravidity a v poporodním období než pacientky s alternativními konfiguracemi, jakými jsou například VAS [7, 18]. Z těchto důvodů někteří autoři preferují VAS pro mladé ženy s předpokladem budoucí gravidity [12], ale na druhé straně jejich komplikace mohou být daleko závažnější než u VPS [1]. Také je známo, že těhotenství může zhoršit symptomy hydrocefalu i u pacientek s dobře fungujícím VPS, protože zvýšený intra-abdominální tlak může redukovat množství CSF protékajícího shuntem [18].
První literární zmínka o pacientce s hydrocefalem ošetřeným zkratovou operací v souvislosti s graviditou je z roku 1979 [9]. Postupně začalo přibývat prací na toto téma, ale není jich příliš mnoho, a navíc se většina z nich týká kazuistik nebo malých souborů. Jednu z výjimek představuje práce Bradleyové et al., která sama jako pacientka s implantovaným shuntem porodila dvě zdravé děti a je hlavní iniciátorkou zatím nejrozsáhlejší databáze gravidních pacientek s implantovaným shuntem (The Maternal Shunt Dependency Database Project). Poprvé své výsledky publikovala v roce 1998 (37 pacientek a 77 gravidit) [1]. V roce 2000 zde bylo evidováno 77 pacientek se 138 graviditami a o 10 let později čítala databáze přibližně 150 pacientek a dvojnásobný počet gravidit. Bradleyová et al. udávají, že během gravidity, porodu a následujících šesti měsíců je zvýšená incidence komplikací, ale při řádné péči o pacientky je možnost normálního průběhu těhotenství a porodu.
V literatuře panuje shoda, že převážná většina dětí narozených matkám s implantovaným shuntem je zdravá a je v pořádku. Rizika vrozených vývojových vad jsou stejná jako u běžné populace vyjma dětí matek, které měly hydrocefalus jako následek defektů neurální trubice (například myelomeningokély), u neurofibromatózy nebo v případě Dandyho-Walkerova syndromu. Bradleyová et al. uvádějí ve svém souboru 22 % potratů, což je přibližně srovnatelné s normální populací [1].
V graviditě může být diagnostika malfunkce shuntu obtížná, protože bolesti hlavy často vznikají v posledních měsících těhotenství a symptomy zvýšeného intrakraniálního tlaku (ICP) tak mohou ujít pozornosti stejně jako zrakové poruchy přičítané migréně či preeklampsii [8]. Obstrukci shuntu lze předpokládat, pokud bolesti hlavy jsou těžké nebo jsou přítomny neurologické symptomy, popřípadě obojí. Kromě klinického vyšetření včetně kontroly funkčnosti shuntu se doporučuje provést MR [1]. Cusimano et al. popsali symptomy zvýšeného ICP u 43,8 % pacientek [2], Wisoff et al. dokonce u 59 %, ale revidováno bylo jen 23,5 % [18]. U zbylých pacientek obtíže po porodu postupně ustoupily. V souboru Bradleyové et al. byla revize provedena u 18,9 % žen [1].
Management malfunkce shuntu musí být přísně individuální s přihlédnutím k neurologickému stavu a gestačnímu stáří. V případech, kdy je možno ošetřit hydrocefalus (nejčastěji obstrukční) endoskopicky, lze při malfunkci shuntu vy-užít provedení ventrikulostomie třetí komory [14]. V prvním a druhém trimestru se doporučuje revize shuntu, případně konverze shuntu na VAS [17]. Ve třetím trimestru, kdy je popisováno největší procento revizí, existuje několik možností, které mimo jiné zavisí na týdnu gravidity. Za zmínku také stojí fakt, že prognóza plodu po 36. týdnu těhotenství je přibližně stejná jako u těch v termínu [10]. Možné jsou opakované odlehčovací punkce komůrky ventilu do porodu v případě, že jsou příznaky mírné [6]. Další variantou je externalizace VPS, kterou lze provést v lokální anestezii [15]. CSF lze také derivovat pomocí zevní komorové drenáže [17]. V případě komunikujícího hydrocefalu je alternativou zevní lumbální drenáž. Možná je také konverze VPS na VAS [13]. V případě těžkých symptomů a selhání konzervativní terapie někteří autoři doporučují ukončení těhotenství císařským řezem s následnou revizí shuntu v jedné době [4, 16]. Zvolený způsob řešení malfunkce shuntu závisí na celkovém stavu pacientky, stavu plodu a gestačním stáří. Je nutné individuálně posoudit výhody a nevýhody jednotlivých způsobů ošetření po vzájemné konzultaci mezi neurochirurgem, gynekologem, anesteziologem a neonatologem.
VOLBA ZPŮSOBU PORODU A ANESTEZIE
Vaginální porod považuje většina autorů za první volbu u pacientek s VPS, popřípadě jinými konfiguracemi [5]. V souboru Bradleyové et al. bylo 60,7 % vaginálních porodů a 39,3 % císařských řezů [1]. Přítomnost shuntu neovlivňuje těhotenství a vaginální porod je možno úspěšně provést [11]. Císařský řez autoři doporučují z porodnické indikace nebo v případech se zvýšeným ICP. V literatuře je popsána i akutní malfunkce shuntu po císařském řezu následkem obstrukce peritoneálního konce shuntu krevním koagulem [5]. Operační porod může způsobit malfunkci shuntu zvýšenou formací adhezí kolem konce peritoneálního katétru, a navíc je zde zvýšené riziko infekce [1]. Optimální vedení porodu je tak voleno na základě neurologického a celkového stavu těhotné. Důležitá je také informace o průběhu malfunkce shuntu v dřívější době, kdy akutní zhoršení klinických potíží může znamenat daleko vyšší riziko ve 2. době porodní než u postupné progrese obtíží. V těchto případech je provedení primárního císařského řezu bezpečnější stejně jako v případě obstrukčního hydrocefalu, kdy bývá průběh malfunkce shuntu většinou daleko dramatičtější. Nutné je individuální posouzení situace a řádné informování pacientky.
Bradleyová et al. uvádějí použití epidurální anestezie u 38 % vaginálních porodů. V případě císařských řezů jich bylo 50 % provedeno v epidurální anestezii, u 9 % byla použita spinální anestezie a ve 41 % případů byla operace provedena v celkové anestezii [1]. Celková anestezie je některými autory preferována před anestezií epidurální, protože je relativně bezpečná a umožňuje snížit ICP a není zde riziko infekce [8]. Preferována bývá v případě nitrolební hypertenze [2, 18]. Epidurální anestezie se využívá ke snížení zvýšeného ICP během bolestivých kontrakcí [9].
Účinnost profylaktického podání antibiotik není známa, ale doporučuje se jako prevence infekcí shuntu, pokud nejsou kontraindikace [2, 18]. Někteří autoři omezují jejich použití pouze v případě císařského řezu [19].
ZÁVĚR
Počet pacientek v reprodukčním věku s implantovaným shuntem pro hydrocefalus pozvolna narůstá v důsledku zlepšení výsledků terapie hydrocefalu. Před zvažovanou graviditou je nutné řádné prekoncepční vyšetření gynekologické a neurochirurgické, popřípadě podle zdravotního stavu pacientky i vyšetření dalšími specialisty. Péče o pacientku je multioborová s dominantní úzkou spoluprací gynekologa a neurochirurga během prekoncepčního období, po celou dobu gravidity, porodu a poporodního období. Preferovaným způsobem vedení porodu je vaginální porod. Případná malfunkce shuntu je pak řešena s přihlédnutím k neurologickému a celkovému stavu pacientky, stavu plodu a jeho gestačnímu stáří.
Zkratky
CSF – mozkomíšní mok (cerebrospinal fluid)
ICP – intrakraniální tlak (intracranial pressure)
VAS – ventrikuloatriální shunt
VPS – ventrikuloperitoneální shunt
Podpořeno projektem (Ministerstva zdravotnictví ČR) koncepčního rozvoje výzkumné organizace 65269705 (FN Brno).
MUDr. Václav Vybíhal, Ph.D.
Neurochirurgická klinika LF MU a FN Brno
Jihlavská 20
625 00 Brno
e-mail: vvybihal@fnbrno.cz
Sources
1. Bradley, NK., Liakos, AM., McAllister, JP. 2nd, et al. Maternal shunt dependency: implications for obstetric care, neurosurgical management, and pregnancy outcomes and a review of selected literature. Neurosurgery, 1998, 43(3), p. 448–460.
2. Cusimano, MD., Meffe, FM., Gentili, F., Sermer, M. Mana-gement of pregnant women with cerebrospinal fluid shunts. Pediatr Neurosurg, 1991–1992, 17, p. 10–13.
3. Dandy, WE. Extirpation of the choroid plexus of the lateral ventricles in communicating hydrocephalus. Ann Surg, 1918, 68(6), p. 569–579.
4. Fletcher, H., Crandon, IW., Webster, D. Maternal hydrocephalus in pregnancy and delivery: A report of two cases. West Indian Med J, 2007, 56, p. 558–559.
5. Hwang, SC., Kim, TH., Kim, BT., et al. Acute shunt malfunction after cesarean section delivery: a case report. J Korean Med Sci, 2010, 25, p. 647–650.
6. Karanth, S., Sheela, CN., Chhabra, M. Malfunction of ventriculoperitoneal shunt during pregnancy: A case report. Int J Pharm Biomed Res, 2011, 2(4), p. 266–268.
7. Liakos, AM., Bradley, NK., Magram, G., Muszynski, C. Hydrocephalus and the reproductive health of women: the medical implications of maternal shunt dependency in 70 women and 138 pregnancies. Neurol Res, 2000, 22(1), p. 69–88.
8. Littleford, JA., Brockhurst, NJ., Bernstein, EP., Georgoussis, SE. Obstetrical anesthesia for a parturient with a ventriculoperitoneal shunt and third ventriculostomy. Can J Anaesth, 1999, 46(11), p. 1057–1063.
9. Monfared, AH., Koh, KS., Apuzzo, ML., Collea, JV. Obstetric management of pregnant women with extracranial shunts. Can Med Assoc J, 1979, 120(5), p. 562–563.
10. Murakami, M., Morine, M., Iwasa, T., et al. Management of maternal hydrocephalus requires replacement of ventriculoperitoneal shunt with ventriculoatrial shunt: a case report. Arch Gynecol Obstet, 2010, 282(3), p. 339–342.
11. Nikolov, A., Surchev, Z., Nalbanski, B., et al. Pregnancy and delivery in women with cerebrospinal fluid shunt due to hydrocephalus. Akush Ginekol (Sofiia), 2008, 47(2), p. 3–10.
12. Oatridge, A., Holdcroft, A., Saeed, N., et al. Change in brain size during and after pregnancy: study in healthy women and women with preeclampsia. AJNR Am J Neuroradiol, 2002, 23, p. 19–26.
13. Okagaki, A., Kanzaki, H., Moritake, K., Mori, T. Case report: Pregnant woman with ventriculoperitoneal shunt to treat hydrocephalus. Asia Oceania J Obstet Gynaecol, 1990, 16, p. 111–113.
14. Riffaud, L., Ferre, JC., Carsin-Nicol, B., Morandi, X. Endoscopic third ventriculostomy for the treatment of obstructive hydrocephalus during pregnancy. Obstet Gynecol, 2006, 108, p. 801–804.
15. Sova, M., Smrčka, M., Baudyšová, O., Gogela, J. Management of a shunt malfunction during pregnancy. Bratisl Lek Listy, 2001, 102, p. 562–563.
16. Surov, A., Koman, G., Behrmann, C., et al. A rare cause of ventriculoatrial shunt malfunction. Clin Neurol Neurosurg, 2009, 111, p. 310–311.
17. Wang, X., Wang, H., Fan, Y., et al. Management of acute hydrocephalus due to pregnancy with ventriculoperitoneal shunt. Arch Gynecol Obstet, 2013, 288, p. 1179–1182.
18. Wisoff, JH., Kratzert, KJ., Handwerker, SM., et al. Pregnancy in patients with cerebrospinal fluid shunts: report of a series and review of the literature. Neurosurgery, 1991, 29(6), p. 827–831.
19. Yu, JN. Pregnancy and extracranial shunts: case report and review of the literature. J Fam Pract, 1994, 38(6), p. 622–626.
20. Zabramski, JM., Preul, MC., Debbins, J., McCusker, DJ. 3T magnetic resonance imaging testing of externally programmable shunt valves. Surg Neurol Int, 2012, 3, p. 81.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicineArticle was published in
Czech Gynaecology

2014 Issue 4
Most read in this issue
- Embolie plodovou vodou – přehledový článek
- Prenatální růstové křivky české populace
- Současné možnosti diagnostiky prekanceróz a karcinomu děložního hrdla
- Prebioptické metody při screeningu karcinomu děložního hrdla
