Incidence císařského řezu a úspěšnost vaginálně vedeného porodu u těhotných po myomektomii
Cesarean section incidence and vaginal birth success rate at term pregnancy after myomectomy
Objective:
To compare the incidence of primary and acute cesarean section (CS) and to compare success rate of vaginal delivery. To determine the frequency of maternal complications and evaluation of post-partum condition of the newborn.
Study design:
Prospective, pilot, cohort study.
Setting:
Department of Gynecology and Obstetrics Masaryk University and University Hospital Brno.
Methods:
Analysis of patients with physiologically ongoing singleton pregnancy and term delivery, vertex presentation. Women from the study group (n = 67) underwent myomectomy because of symptomatic, solitary uterine fibroid. Women from the control group (n = 4079) had no history of myomectomy. Analysis was aimed at comparing the incidence of primary and acute CS and comparing success rate of vaginal delivery in both groups and determing the frequency of maternal complications and evaluation of post-partum condition of the newborn.
Results:
A significantly higher incidence of primary cesarean section was observed in the study group with a history of myomectomy compared to the control group (n = 20, 29.9%; versus n = 396, 9.7 %, p < 0.001). No statistically significant difference in the incidence of acute cesarean section in both groups was recorded (n = 7, 10.4%; versus n = 570, 14.0%, p = 0.079). No statistically significant difference in the success of vaginal delivery in both groups was recorded (n = 40, 85.1%; versus n = 3113, 84.5%, p = 0.079). The excessive blood loss was the most frequent complication in both group (n = 9, 13.4%; versus n = 214, 5.2%, p = 0.057). No statistically significant difference in the incidence of uterine rupture and postpartum hysterectomy was recorded. No maternal or fetal death related to childbirth was observed.
Conclusion:
The history of myomectomy does not increase the incidence of acute cesarean section in the group of strictly selected patients suitable for vaginal birth and has no impact on the success of vaginal delivery. Careful management of labor is a prerequisite for a low risk of maternal complications and good perinatal outcomes.
Keywords:
myomectomy, cesarean section, vaginal delivery
Authors:
Lenka Mekiňová
; Petr Janků
; E. Filipinská; J. Kadlecová; P. Ventruba
Authors‘ workplace:
Gynekologicko-porodnická klinika LF MU a FN, Brno, přednosta prof. MUDr. P. Ventruba, DrSc., MBA
Published in:
Ceska Gynekol 2016; 81(6): 404-410
Overview
Cíl práce:
Stanovení incidence primárního a akutního císařského řezu a zhodnocení úspěšnosti vaginálně vedeného porodu po myomektomii. Analýza mateřských komplikací a stavu novorozence u porodu po myomektomii.
Typ studie:
Prospektivní pilotní kohortová studie.
Název a sídlo pracoviště:
Gynekologicko-porodnická klinika LF MU a FN Brno.
Metodika:
Analýza souboru pacientek s fyziologicky probíhající jednočetnou graviditou a termínovým porodem plodu v poloze podélné hlavičkou. Sledovaný soubor s anamnézou myomektomie symptomatického solitárního děložního myomu (n = 67). Kontrolní soubor těhotných bez jizvy na děloze po předchozí operaci (n = 4079). Stanovení incidence primárního a akutního císařského řezu a srovnání úspěšnosti vaginálně vedeného porodu v obou souborech. Stanovení četnosti mateřských komplikací a zhodnocení stavu novorozence.
Výsledky:
Ve sledovaném souboru rodiček s anamnézou myomektomie byla incidence primárního císařského řezu signifikantně vyšší ve srovnání s kontrolním souborem (n = 20, 29,9 %; respektive n = 396, 9,7 %, p < 0,001). Incidence akutního císařského řezu se v obou souborech statisticky nelišila (n = 7, 10,4 %; respektive n = 570, 14,0 %, p = 0,079). Úspěšnost vaginálního porodu se v obou souborech statisticky nelišila (n = 40, 85,1 %; respektive n = 3113, 84,5 %, p = 0,079). Nejčastější komplikací v obou souborech byla nadměrná krevní ztráta (n = 9, 13,4 %; respektive n = 214, 5,2 %, p = 0,057). Ve sledovaném souboru rodiček s anamnézou myomektomie se nevyskytla žádná ruptura děložní stěny, v kontrolním souboru bez myomektomie se vyskytly dvě spontánní ruptury děložní stěny za porodu. Ve sledovaném ani kontrolním souboru nebyla provedena žádná peripartální hysterektomie. Úmrtí matky nebo plodu se v souvislosti s porodem ve sledovaném ani kontrolním souboru nevyskytlo.
Závěr:
Samotná myomektomie nesnižuje úspěšnost vaginálně vedeného porodu. Při důsledné selekci pacientek vhodných k vaginálnímu porodu nedochází k nárůstu incidence akutního císařského řezu ani zhoršení perinatálních výsledků. Riziko mateřských komplikací je při správném vedení porodu nízké.
Klíčová slova:
myomektomie, císařský řez, vaginální porod
ÚVOD
Stoupající výskyt děložní myomatózy u žen plánujících koncepci představuje významný epidemiologický problém. Klíčovým faktorem je posun reprodukčních plánů do vyšších věkových kategorií. I když vliv přítomnosti myomu na fertilitu není dosud zcela exaktně prostudován, podle literárních zdrojů má přítomnost myomu negativní vliv na reprodukční výsledky [15, 21, 22]. Riziko porodnických komplikací je však u těhotných s myomy nízké. Ve spojitosti s myomem se nejčastěji udává zvýšené riziko malprezentace plodu a placentárních komplikací a s tím související vyšší výskyt císařských řezů. Vliv přítomnosti myomu na poruchu kontrakční činnosti za porodu je nízký [14].
Znepokojení ohledně možných peripartálních komplikací by nemělo být považováno za primární indikaci k medicínské intervenci u asymptomatických pacientek s prokázanou myomatózou v období před plánovanou koncepcí [29]. Terapie by měla být aktivně nabízena ženám se symptomatickým děložním myomem, kde lze očekávat kurativní vliv na reprodukční výsledky, který převýší rizika spojená s operační léčbou [21, 22]. Léčba symptomatických myomů zahrnuje možnosti farmakologické i chirurgické.
Farmakologický management reprezentuje léčba symptomatická (ovlivnění abnormálního děložního krvácení a korekce hladin hemoglobinu) a léčba specifická s přímým vlivem na morfologii myomů. K tomu lze využít podání analog gonadoliberinu (GnRH) a ulipristal acetátu (UPA), který patří do skupiny selektivních modulátorů progesteronových receptorů [8]. Podle některých autorů vede aplikace GnRH analog k poklesu recidivy děložních myomů, nezlepšuje však perioperační výsledky chirurgického postupu [13]. Ulipristal acetát ovlivňuje progesteronové receptory, na fibroidní buňky má antiproliferativní a proapoptotický účinek [11] bez potlačení hladin estradiolu na postmenopauzální hodnoty, čímž se redukuje výskyt nežádoucích účinků v porovnání s GnRH analogy [5]. Recentní studie s předoperačním tříměsíčním podáním UPA [4], respektive opakovaným tříměsíčním podáním UPA, potvrzují účinnost terapie na redukci symptomů a zmenšení objemu myomu při zachování bezpečnosti [2, 3]. Přes pokrok ve farmakoterapii myomů je pro některé pacientky jediným řešením chirurgická intervence. Pro ženy, které mají zájem o zachování fertility, je myomektomie zlatým standardem.
Reprodukční schopnost a riziko porodnických komplikací je přímo úměrné míře poškození myometria a děložní dutiny a rozhodující roli hraje kvalita jizvy. Operační postupy, které šetří pseudokapsulu myomu se zachováním neurofibril produkujících neurotransmitery (NT, NPY, PGP 9.5), podporují proces hojení, a tím obnovení fyziologické peristaltiky myometria [18]. Tato skutečnost pozitivně ovlivňuje reprodukci [17] a snižuje riziko poruch kontrakční činnosti za porodu [24]. Intrakapsulární myomektomie doplněná o suturu myometria ve dvou vrstvách s minimálním použitím elektrokoagulace je preferována jako metoda s nejlepšími výsledky [6, 7, 27]. Riziko komplikací po myomektomii se snižuje s využitím perioperační farmakoterapie. Intrakapsulární aplikace vazokonstrikčních látek (epinefrin) signifikantně snižuje krevní ztrátu, zkracuje operační čas a dobu hospitalizace [29]. Použití antiadhezivních preparátů snižuje riziko postoperačních adhezí [29]. Hlavním cílem dělohu šetřícího výkonu u ženy plánující koncepci je bezpečné těhotenství a porod [15].
SOUBOR ŽEN A METODIKA
Sledovaný soubor (A) tvořily těhotné ženy (n = 67) po laparoskopické (LM, n = 37) a otevřené myomektomii (OM, n = 30) pro symptomatický děložní myom. Operační výkon byl proveden v letech 2009–2015 na Gynekologicko-porodnické klinice LF MU a FN Brno technikou intrakapsulární myomektomie doplněné o suturu myometria ve dvou vrstvách s minimálním použitím elektrokoagulace. Laparoskopická operace byla indikována v případě solitárního subserózního nebo intramurálního myomu do šesti centimetrů v průměru, lokalizovaného ve střední čáře. Otevřená myomektomie byla indikována v případech subserózního intramurálního či transmurálního solitárního myomu o průměru větším než šest centimetrů nebo myomu, který byl v laparoskopicky nepřístupné lokalizaci.
Ze souboru 322 pacientek po myomektomii za sledované období 6/2009 – 12/2015 otěhotnělo a porodilo 76 žen. Do hodnocení byly zařazeny těhotné ženy (n = 67) s fyziologicky probíhající jednočetnou graviditou a plodem v poloze podélné hlavičkou. Pacientky měly v anamnéze symptomatický solitární děložní myom, řešený laparoskopickou nebo laparotomickou myomektomií bez poranění dutiny děložní. Pacientky porodily nejpozději do 41+0 týdne gestace. Ze studie byly vyloučeny těhotné s patologicky probíhající nebo vícečetnou graviditou, polohou plodu jinou než podélnou hlavičkou a pacientky s porodem před 37+0 týdnem gestace (n = 9).
Kontrolní soubor (B) tvořily těhotné ženy (n = 4079) s fyziologicky probíhající jednočetnou graviditou a termínovým porodem plodu v poloze podélné hlavičkou bez anamnézy myomektomie, které porodily na Gynekologicko-porodnické klinice MU a FN Brno v roce 2015. Ze sledovaného souboru bylo vyloučeno 1899 těhotných s patologicky probíhající nebo vícečetnou graviditou, polohou plodu jinou než podélnou hlavičkou, pacientky s porodem před 37+0 a po 41+0 týdnu gestace a pacientky s jizvou na děloze po předchozí operaci.
Analýza byla zaměřena na srovnání incidence primárního a akutního císařského řezu ve sledovaném a kontrolním souboru a na srovnání úspěšnosti vaginálně vedeného porodu v obou souborech. Statistická analýza byla provedena za použití standardní popisné statistiky. Absolutní a relativní četnosti pro kategoriální proměnné, medián doplněn o pětipercentilový až 95percentilový rozsah pro spojité proměnné. Statistická významnost rozdílů mezi jednotlivými skupinami byla vypočtena na základě χ2 testu maximální věrohodnosti pro kategoriální proměnné a Mannova-Whitneyho testu pro spojité proměnné. Hladina významnosti byla stanovena na p < 0,05. Statistická analýza byla vypočítána s použitím SPSS 22.0.0.1 (IBM Corporation, 2014). Ve sledovaném a kontrolním souboru byl proveden rozbor indikací k primárnímu a akutnímu císařskému řezu a stanovena četnost mateřských komplikací a zhodnocen stav novorozence. Statistická analýza byla provedena pomocí Fischerova exaktního testu.
VÝSLEDKY
Mezi sledovaným a kontrolním souborem nebyl shledán statisticky signifikantní rozdíl v následujících parametrech: věk, parita, BMI žen, hmotnost a délka novorozence (tab. 1).
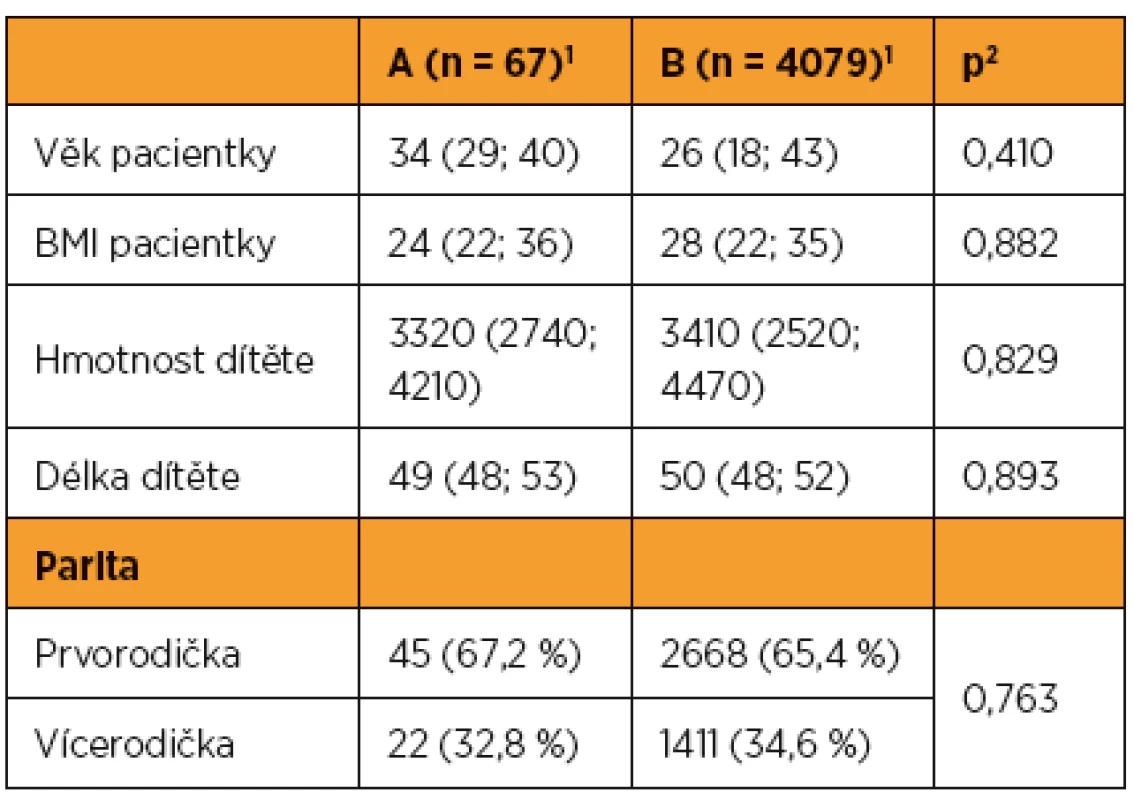
Ze souboru (A) rodiček s anamnézou myomektomie (n = 67) porodilo primárním císařským řezem 20 žen (29,9 %), akutním císařským řezem sedm žen (10,4 %), vaginálně porodilo 40 žen (59,7 %), z toho ve dvou případech byl porod ukončen extrakční operací (3 %). Z kontrolního souboru (B) bez anamnézy myomektomie (n = 4079) porodilo primárním císařským řezem 396 žen (9,7 %), akutním císařským řezem 570 žen (14 %), vaginálně porodilo 3113 žen (76,3 %), z toho u 141 případů byl porod ukončen extrakční operací (3,5 %).
Incidence primárního císařského řezu byla signifikantně vyšší u souboru (A) po myomektomii (n = 20, 29,9 %) proti kontrolnímu souboru (B) bez myomektomie (n = 396, 9,7 %), (p < 0,001) (tab. 2).
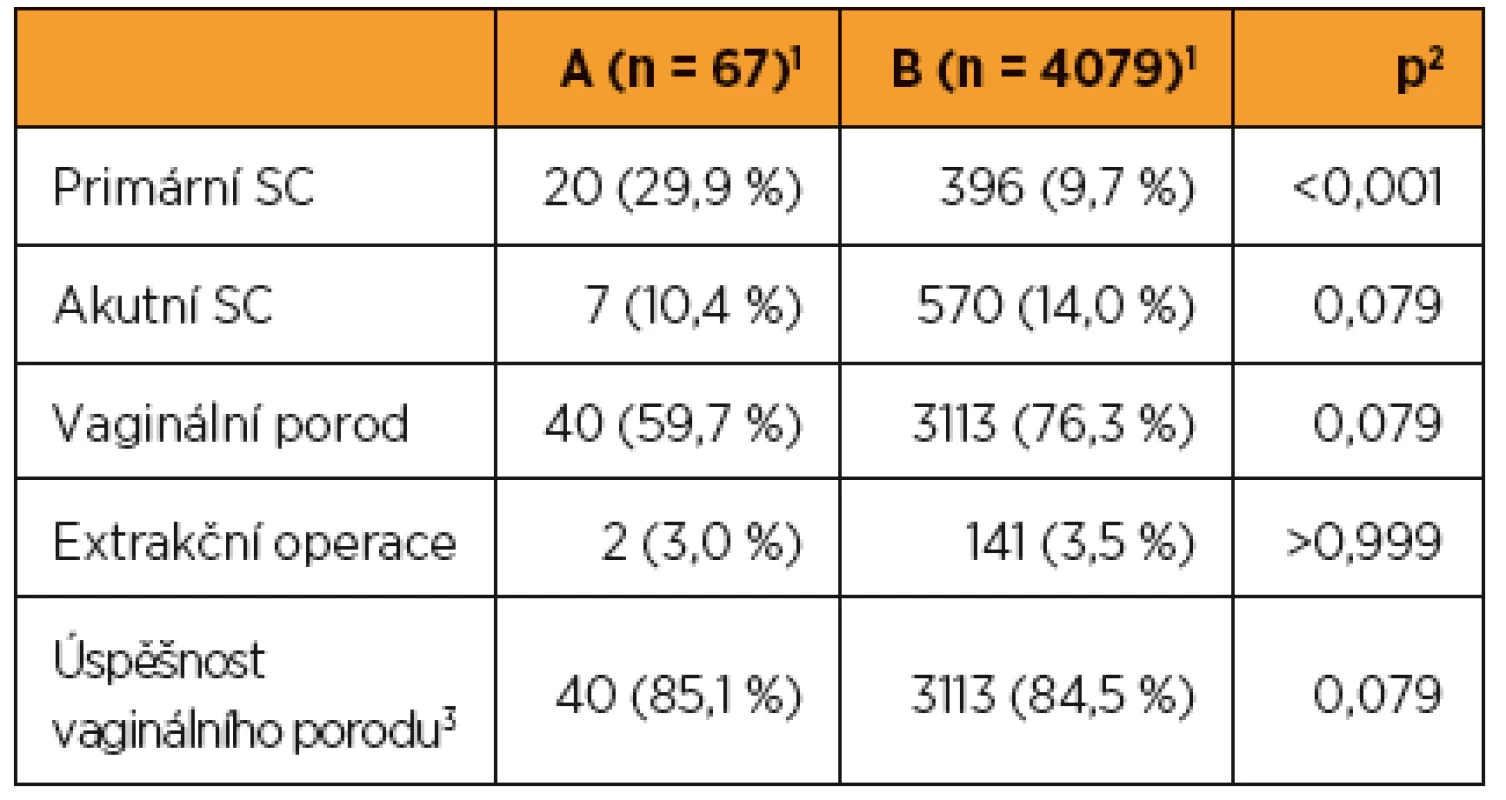
Ve sledovaném souboru dominovala jako indikace k primárnímu císařskému řezu hrozící ruptura dělohy, (n = 14, 70 %), v kontrolním souboru kefalopelvická dysproporce, (n = 264, 66,7 %) (tab. 3).
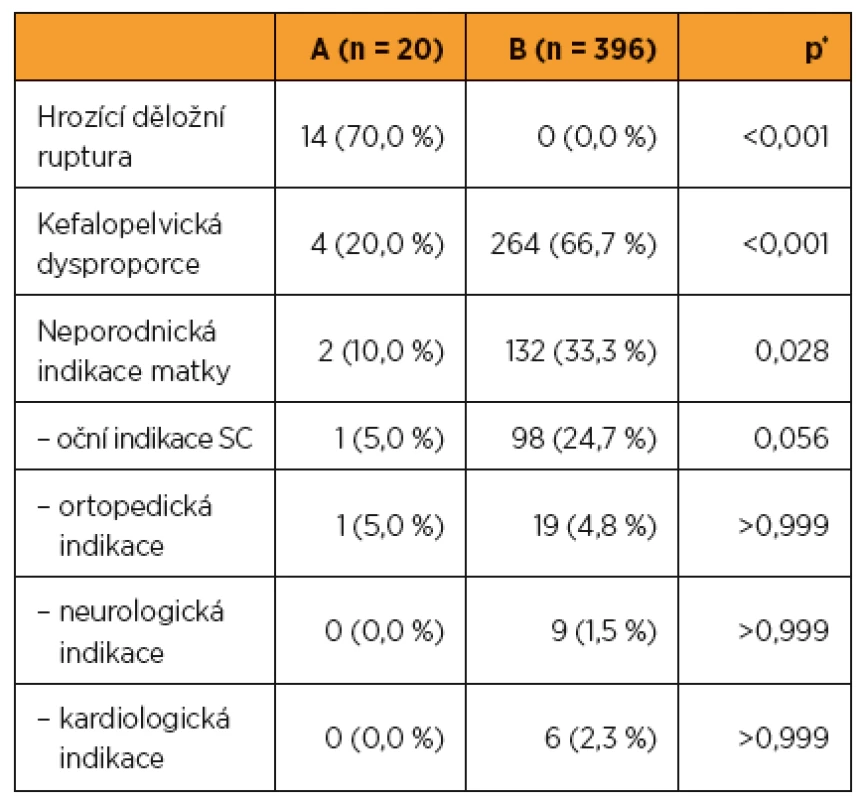
V incidenci akutního císařského řezu mezi souborem (A) po myomektomii (n = 7, 10,4 %) a kontrolním souborem (B) bez myomektomie (n = 570, 14,0 %) nebyl shledán statisticky signifikantní rozdíl (p = 0,079) (tab. 2).
Jako indikace k akutnímu císařskému řezu shodně dominovala ve sledovaném i kontrolním souboru patologie naléhání plodu (n = 3, 42,8 %; respektive n = 168, 29,5 %) (tab. 4).
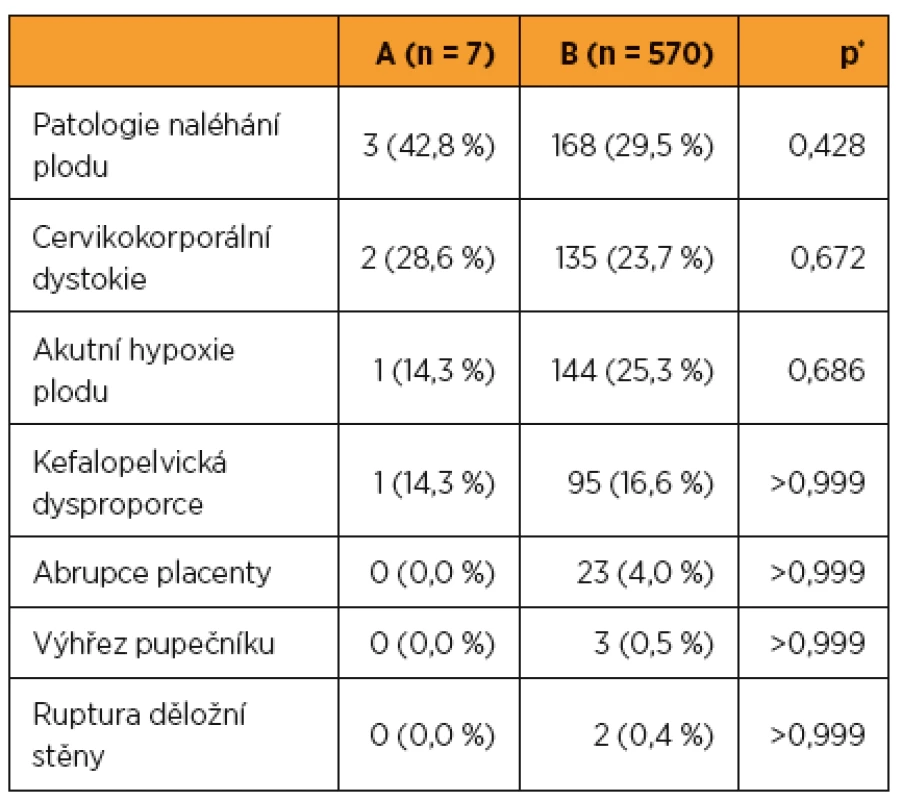
Mezi úspěšností vaginálně vedeného porodu ve sledovaném souboru (A) po myomektomii (n = 40, 85,1 %) a v kontrolním souboru (B) bez anamnézy myomektomie (n = 3113, 84,5 %) nebyl shledán statisticky signifikantní rozdíl (p = 0,079) (tab. 2).
Mezi sledovaným a kontrolním souborem nebyl shledán statisticky signifikantní rozdíl ve výskytu extračních operací (n = 2, 5,0 %; n = 141, 4,5 %, p > 0,999).
V souboru (A) po myomektomii byla nejčastější komplikací nadměrná krevní ztráta (n = 9, 13,4 %), nevyskytla se žádná ruptura děložní stěny, nebyla provedena žádná peripartální hysterektomie (tab. 5).
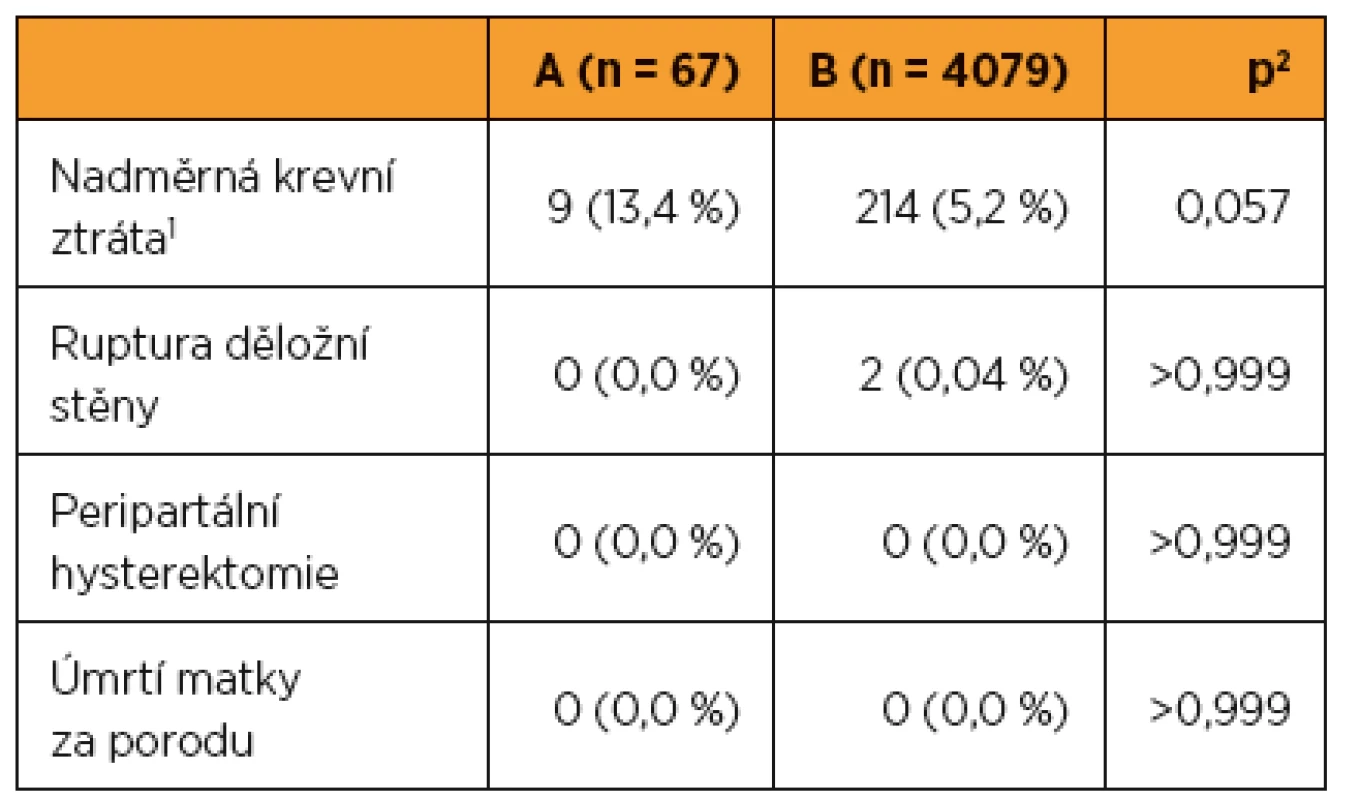
V kontrolním souboru (B) rodiček bez myomektomie se vyskytly dvě spontánní ruptury děložní stěny za porodu, nebyla provedena žádná poporodní hysterektomie. Úmrtí matky v souvislosti s porodem se v sledovaném ani kontrolním souboru nevyskytlo (tab. 5).
V sledovaném souboru (A) po myomektomii nebylo u plodu zaznamenáno pH < 7 nebo Apgar skóre v 5. minutě < 5. Úmrtí plodu v souvislosti s porodem nebo časně po porodu se v sledovaném souboru nevyskytlo (tab. 6).
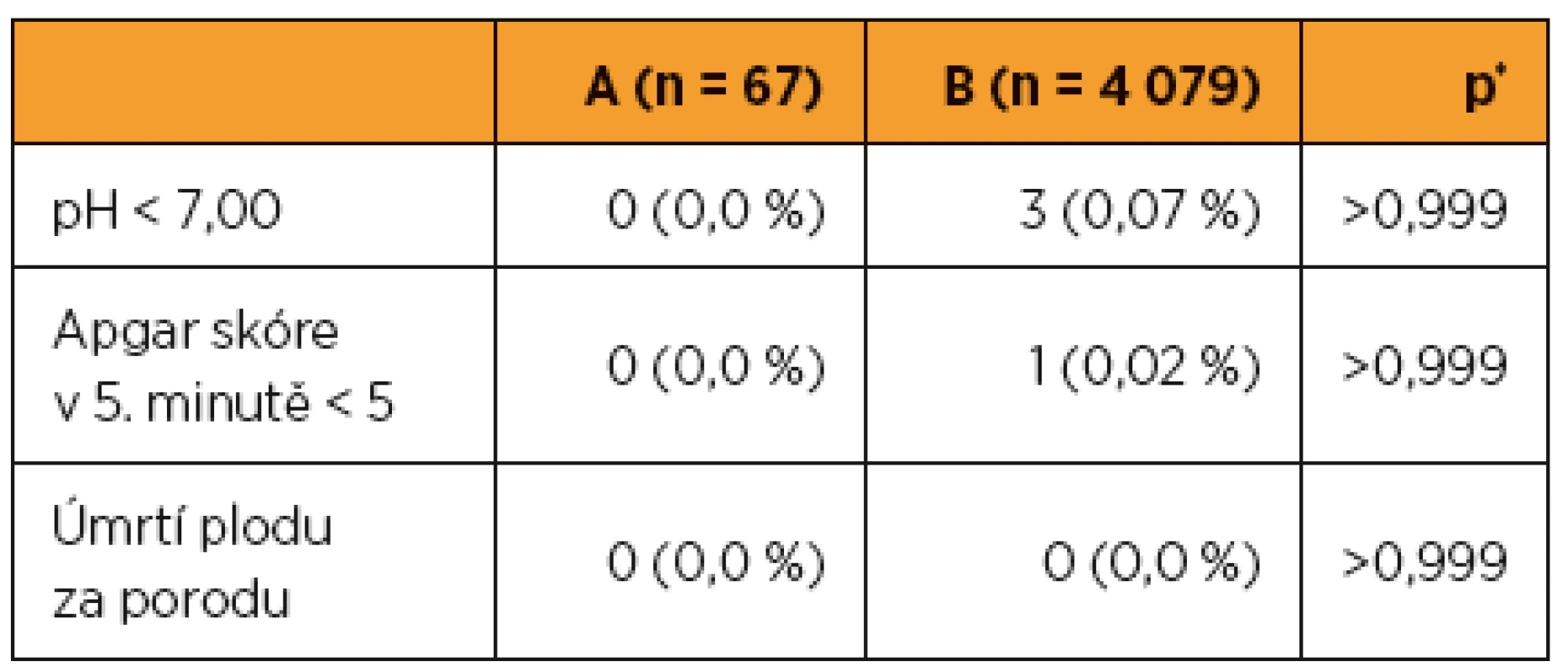
V kontrolním souboru (B) rodiček bez myomektomie bylo u tří plodů (0,07 %) zaznamenáno pH < 7, u jednoho plodu Apgar skóre v 5. minutě < 5. Úmrtí plodu v souvislosti s porodem nebo časně po porodu se v kontrolním souboru nevyskytlo (tab. 6).
Mezi sledovaným souborem (A) rodiček s anamnézou myomektomie a kontrolním souborem (B) rodiček bez myomektomie nebyl shledán statistický rozdíl v četnosti mateřských komplikací (tab. 5) ani v perinatálních výsledcích (tab. 6).
DISKUSE
I když se o výsledném vlivu myomektomie na fertilitu a porod stále diskutuje, při klinickém rozhodování o způsobu vedení porodu po myomektomii je nejdůležitější zhodnocení kvality jizvy. Toto lze provést při second-look laparoskopii použitím metylenové modři při chromopertubaci, kdy se při plnění dělohy barvivem hodnotí pevnost stěny [6, 15]. Jako alternativa invazivní diagnostiky se dostává do popředí ultrazvuková kontrola hojení jizvy s využitím 2D modu a dopplerovské flowmetrie. Změna dopplerovských indexů (PI, RI) a přítomnost hypoechogenních oblastí poukazuje na možnou patologii hojení [25].
Integrita děložní jizvy a její vztah k porodnickým komplikacím nejsou dostatečně zhodnoceny. Přítomnost jizvy po předchozí operaci na děloze je obecně asociována se zvýšeným rizikem výskytu poruch placentace a kryté či nekryté děložní ruptury [29]. U žen bez předchozí operace na děloze se děložní ruptura vyskytuje v 0,03 % [23]. Incidence ruptury dělohy v průběhu porodu po myomektomii kolísá od 1,0 % do 10,2 % [1, 7]. V námi prezentovaném klinickém souboru, ve shodě s prací Seracchioliho [22] a Hackethala [10], nebyla zaznamenána děložní ruptura. Při dodržení kritérií a pečlivé selekci pacientek vhodných k vaginálnímu vedení porodu je riziko peripartálních komplikací nízké [12].
Přítomnost jizvy na děloze je přesto pro některé autory indikací k elektivnímu císařskému řezu [20], jinými to není systematicky požadováno a záleží na zvyklostech pracoviště [7]. Na našem pracovišti je indikací k primárnímu císařskému řezu komplikovaný průběh myomektomie (otevření dutiny děložní při výkonu, vícečetná myomektomie, postoperační komplikace) nebo váhový odhad plodu nad 4000 g podle UZ biometrie. Incidence císařských řezů (CS) po myomektomii se podle dostupných literárních zdrojů liší. Mozota udává ve své práci 28,2 % císařských řezů [19], Dubuisson 42 % [7]. Výsledky multicentrické studie uvádějí až 71,4 % CS u laparoskopické myomektomie a 78,0 % u laparotomické myomektomie [21]. Kubínová publikuje 82,8 % císařských řezů po myomektomii [15]. V naší práci byla incidence císařského řezu u žen s anamnézou myomektomie 40,3 %, to znamená, že ve srovnání s většinou publikovaných prací byla nižší. Nicméně ve srovnání s obecnou populací rodiček v České republice (25,6 %) převyšuje průměr [28].
Incidence primárního císařského řezu byla v naší práci 29,9 %, což je srovnatelné s výsledkem Dubuissona, který uvádí 28 % [7]. Někteří autoři udávají vyšší procento primárních CS. Kubínová ve své práci uvádí až 67,2 % [15].
Incidence akutního císařského řezu u žen po myomektomii se podle dostupných publikací pohybuje kolem 15 % (14 % Dubuisson, 20 % Bernardi, 15,6 % Kubínová) [1, 7, 15]. V naší práci byla incidence akutního císařského řezu nejnižší, 10,4 %, nebyl shledán signifikantní rozdíl mezi rodičkami s anamnézou myomektomie (n = 7, 10,4 %) a kontrolním souborem rodiček bez myomektomie (n = 570, 14,0 %), (p = 0,079).
Úspěšnost vaginálního porodu (ÚVP) se podle dostupné literatury pohybuje od 25,4 % až do 80,6 % u Dubuissona [7]. Kubínová a Tinelli referují o 52,4 %, respektive 67,0 % [15, 24]. Kumakiri uvádí 79,7 % [16]. Úspěšnost vaginálního porodu po myomektomii byla v naší studii 85,1 %. Tento příznivý výsledek je ovlivněn přísným monitorováním rodičky s anamnézou myomektomie v průběhu porodu na našem pracovišti. Důraz je kladen na tlumení nadměrné děložní činnosti a předcházení protrahovanému porodu.
Naše práce je pilotní studií. Vyžaduje následnou podrobnou analýzu vzájemných vztahů, jako je topografická anatomie a topika chirurgicky řešených myomů, vliv předchozí farmakoterapie, operační techniky a řady dalších faktorů k peripartálním výsledkům.
ZÁVĚR
V námi sledovaném souboru žen s anamnézou myomektomie byla incidence primárního císařského řezu signifikantně vyšší ve srovnání s kontrolním souborem bez myomektomie. Incidence akutního císařského řezu a úspěšnost vaginálního porodu se v obou skupinách statisticky nelišila. Mezi sledovaným a kontrolním souborem nebyl shledán statistický rozdíl v četnosti mateřských komplikací ani v perinatálních výsledcích.
Při důsledné selekci pacientek vhodných k vaginálnímu porodu anamnéza myomektomie nezvyšuje incidenci akutního císařského řezu, nesnižuje úspěšnost vaginálně vedeného porodu a nezhoršuje perinatální výsledky. Riziko mateřských komplikací je při správném vedení porodu nízké.
MUDr. Lenka Mekiňová
Gynekologicko-porodnická klinika LF UK a FN
Obilní trh 11
602 00 Brno
e-mail: lenka.mekinova@seznam.cz
Sources
1. Bernardi, TS., Radosa, MP., Weisheit, A., et al. Laparoscopic myomectomy: a 6-year follow-up single-center cohort analysis of fertility and obstetric outcome measures. Arch Gynecol Obstet, 2014, 290, p. 87–91.
2. Donnez, J., Donnez, O., Matule, D., et al. Longterm medical management of uterine fibroids with ulipristal acetate. Fertil Steril, 2016, 105, p. 165–173.
3. Donnez, J., Hudecek, R., Donnez, O., et al. Efficacy and safety of repeated use of ulipristal acetate in uterine fibroids. Fertil Steril, 2015, 103, p. 519–527.
4. Donnez, J., Tatarchuk, T., Bouchard, P., et al. Ulipristal acetate versus placebo for fibroid treatment before surgery. N Engl J Med, 2012, 366, p. 409–420.
5. Donnez, J., Tomaszewski, J., Vázquez, F., et al. Ulipristal acetate versus leuprolide acetate for uterine fibroids. N Engl J Med, 2012, 366, p. 421–432.
6. Dubuisson, JB., Fauconnier, A., Babaki-Fard, K., et al. Laparoscopic myomectomy: a current view. Hum Reprod, 2000, 6, p. 588–594.
7. Dubuisson, JB., Fauconnier, A., Deffarges, JV., et al. Pregnancy outcome and delivery following laparoscopic myomectomy. Hum Reprod, 2000, 15, p. 869–873.
8. Fait, T., Hudeček, R., Kopecký, P., a kol. Diagnostika a léčba děložních myomů v ambulantní gynekologické péči. Čes Gynek, 2015, 80, s. 309–312.
9. Gyamfi, C., Gilbert, S., Landon, MB., et al. Risk of uterine rupture and placenta accreta with prior uterine surgery outside of the lower segment. Obstet Gynecol, 2012, 120, p. 1332–1337.
10. Hackethal, A., Westermann, A., Tchartchian, G., et al. Laparoscopic myomectomy in patients with uterine myoma associated with infertility. Minim Invasiv Ther, 2011, 20, p. 338–345.
11. Horak, P., Mara, M., Dundr, P., et al. Effect of a selective progesterone receptor modulator on induction of apoptosis in uterine fibroids in vivo. Int J Endocrinol, 2012, p. 1–6.
12. Hruban, L., Janků, P., Ventruba, P., a kol. Vedení porodu po předchozím císařském řezu – analýza výsledků 2007–2010, Čes Gynek, 2012, 77 (2), s. 127–132.
13. Hudeček, R., Ivanová, Z., Šmerdová, M., a kol. Vliv aplikace GnRH analog na peroperační a postoperační výsledky myomektomie u žen v reprodukčním věku. Čes Gynek, 2012, 77, s. 109–117.
14. Klatsky, PC., Tran, ND., Laughey, AB., et al. Fibroids and reproductive outcomes: A systematic literature review from conception to delivery. Am J Obstet Gynecol, 2008, p. 357–366.
15. Kubinova, K., Mara, M., Horak, P., et al. Reproduction after myomectomy: Comparison of patients with and without second-look laparoskopy. Minim Invasiv Ther, 2011, p. 1–7.
16. Kumakiri, J., Takeuchi, H., Itoh, S., et al. Prospective evaluation for the feasibility and safety of vaginal birth after laparoscopic myomectomy. J Minim Invasiv Gyn, 2008,15, p. 420–424.
17. Malvasi, A., Cavallotti, G., Nicolardi, G., et al. NT, NPY, and PGP 9.5 presence in myometrium and in fibroid pseudocapsule and their possible impact on muscular physiology. Gynecol Endokrinol, 2013, 29(2), p. 177–181.
18. Mettler, L., Tinelli, A., Hurst, BS., et al. Neurovascular bundle in fibroid pseudocapsule and its neuroendocrinologic implication. Expert Rev Endocrinol Metab, 2011, 6(5), p. 715–722.
19. Mozota, DB., Kadhel, P., Janky, E. Fertility, pregnancy outcomes and deliveries following myomectomy: experience of a French Caribbean University Hospital. Arch Gynecol Obstet, 2014, 289, p. 681–686.
20. Nezhat, CH., Nezhat, F., Roemisch, M., et al. Pregnancy following laparoscopic myomectomy: preliminary results. Hum Reprod, 1999, 14, p. 1219–1221.
21. Palomba, S., Zupi, E., Manguso, F., et al. A multicenter randomized, controlled study comparing laparoscopic versus minilaparotomic myomectomy: reproductive outcomes. Fertil Steril, 2007, 88, p. 933–941.
22. Seracchioli, R., Rossi, S., Govoni, F., et al. Fertility and obstetric outcome after laparoscopic myomectomy of large myomata: a randomized comparison with abdominal myomectomy. Hum Reprod, 2000, 15, p. 266–268.
23. Thisted, DL., Mortensen, LH., Krebs, L. Uterine rupture without previous caesarean delivery: a population – based cohort study. Eur J Obstet Gyn R B, 2015, 195, p. 151–155.
24. Tinelli, A., Hurst, BS., Hudelist, G., et al. Laparoscopic myomectomy focusing in the myoma pseudocapsule: technical and outcome report. Hum Reprod, 2012, 27, p. 427–435.
25. Tinelli, A., Hurst, BS., Mettler, L., et al. Ultrasound evaluation of uterine healing after laparoscopic intracapsular myomectomy: an observational study. Hum Reprod, 2012, 27, p. 2664–2670.
26. Tinelli, A., Malvasi, A., Hurst, BS., et al. Surgical management of neurovascular bundle in uterine fibroid pseudocapsule. J Soc Laparoend, 2012, 16, p. 119–129.
27. Tinelli, A., Mettler, L., Malvasi, A., et al. Impact of surgical approach on blood loss during intracapsular myomectomy. Minim Invasiv Ther, 2014, 23, p. 87–95.
28. ÚZIS ČR. Rodička a novorozenec 2013. Ústav zdravotnických informací a statistiky ČR, 2015, s. 15, ISBN 978-80-7472-138-0.
29. Vilos, AG., Allaire, C., Laberge, PY., et al. The management of uterine leiomyomas. J Obstet Gynaecol Can, 2015, 37(2), p. 157–178.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicineArticle was published in
Czech Gynaecology

2016 Issue 6
-
All articles in this issue
- Současné možnosti preimplantačního genetického screeningu a preimplantační genetické diagnostiky
- Mutace v genech ovlivňujících plodnost mužů – současná rutinní laboratorní genetická diagnostika a hledání dalších úseků DNA a genů, ovlivňujících spermatogenezi
- Význam trifolátů u gynekologických onemocnění
- Možnosti užití selektivních modulátorů progesteronových receptorů v léčbě děložních myomů
- Sarkoidóza ženského pohlavního ústrojí
- Samovyšetření prsu. Ano, či ne?
- Celiakia ako možná príčina niektorých gynekologicko-pôrodníckych ochorení
- Incidence císařského řezu a úspěšnost vaginálně vedeného porodu u těhotných po myomektomii
- Ektopická gravidita v jizvě po císařském řezu
- Gravidita u pacientek s vrozenou krvácivou chorobou
- Cervix skóre dle Bishopa a jeho modifikace
- Nekrotizující fasciitida laterální svalové skupiny stehna jako pozdní komplikace inzerce tahuprosté transobturátorové pásky
- Czech Gynaecology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Cervix skóre dle Bishopa a jeho modifikace
- Ektopická gravidita v jizvě po císařském řezu
- Samovyšetření prsu. Ano, či ne?
- Celiakia ako možná príčina niektorých gynekologicko-pôrodníckych ochorení