Diagnosis of endometriosis 3rd part – Ultrasound diagnosis of deep endometriosis
Diagnosis of endometriosis 3rd part – Ultrasound diagnosis of deep endometriosis
Objective: To summarise the current knowledge and trends in the diagnosis of deep endometriosis.
Design: Review article.
Setting: Centre for diagnostics and treatment of endometriosis and Gynecologic Oncology Centre, Department of Obstetrics and Gynaecology, First Faculty of Medicine, Charles University and General University Hospital in Prague, Department of Gynaecology and Obstetrics, Burton Hospitals NHS, United Kingdom.
Methods: Literature review.
Results: Deep endometriosis (DE) in the pelvis is divided into lesions in the anterior and posterior compartment. In the anterior compartment DE infiltrates bladder and ureters, while in the posterior compartment it is mostly uterosacral ligaments, rectum, rectosigmoid and sigmoid colon and rarely rectovaginal septum and posterior fornix. Extrapelvic endometriosis is a rare disease typically located in the proximal bowel segments (jejunum/ileum/appendix), abdominal wall including umbilicus, scars after spontaneus delivery and/or after cesarian section, lungs and diaphragm.
Conclusion: Ultrasound diagnosis of pelvic DE has a high accuracy in the hands of an experienced sonographer. Extrapelvic endometriosis is sporadic and imaging of choice depends on the location, such as use of magnetic resonance in retroperitoneal disease (sciatic nerve), computed tomography or endoscopy in thoracic lesions.
Keywords:
Endometriosis – ultrasound – endometrioma – adenomyosis – deep endometriosis
:
T. Indrielle-Kelly 1,2; F. Frühauf 1; Andrea Burgetová 1
; M. Fanta 1; D. Fischerová 1
:
Gynekologicko-porodnická klinika 1. LF UK a VFN, Praha, přednosta prof. MUDr. A. Martan, DrSc.
1; Department of Gynaecology and Obstetrics, Burton Hospitals NHS, United Kingdom, Clinical Director Mr. J. Hollingworth
2
:
Ceska Gynekol 2019; 84(4): 269-275
:
Cíl studie: Shrnutí současných poznatků a trendů v oblasti diagnostiky hluboké endometriózy.
Typ studie: Literární přehled.
Název a sídlo pracoviště: Centrum pro komplexní léčbu endometriózy a Onkogynekologické centrum, Gynekologicko-porodnická klinika, 1. lékařská fakulta, Univerzita Karlova a Všeobecná fakultní nemocnice Praha, Department of Gynaecology and Obstetrics, Burton Hospitals NHS, UK.
Metodika: Systematický přehledový článek.
Výsledky: Ložiska hluboké endometriózy (DE) v pánvi se dělí na postižení předního a zadního kompartmentu. V předním kompartmentu DE postihuje močový měchýř a močovody, v zadním kompartmentu nejčastěji sakrouterinní vazy, rektum, rektosigmoideum, sigmoideum a vzácně rektovaginální septum a zadní poševní klenbu. Extrapelvická endometrióza je vzácná a typicky se nachází v orálním úseku střeva (jejunum/ileum/apendix), v břišní stěně včetně pupku, v jizvách po spontánním porodu anebo po císařském řezu, v plicích a na bránici.
Závěr: Ultrazvuková diagnostika pánevní DE má vysokou přesnost v rukou zkušeného sonografisty. Extrapelvická endometrióza je sporadické onemocnění a zobrazovací metody první volby záleží na lokalizaci, například využití magnetické rezonance u retroperitoneálního postižení (například nervus ischiadicus), počítačové tomografie nebo endoskopie při postižení hrudníku.
Klíčová slova:
Endometrióza – ultrazvuk – endometroidní cysta – adenomyóza – hluboká endometrióza
ÚVOD
Hluboká endometrióza (deep endometriosis, DE) je benigní onemocnění charakterizované chronickými bolestmi a neplodností a je definované jako infiltrativně rostoucí léze zasahující 5 mm a více subperitoneálně [2]. V případě orgánového postižení se hluboká endometrióza popisuje při zasažení svalové vrstvy a hlubších vrstev stěny orgánů. Na rozdíl od zhoubných nádorů měchýře či tlustého střeva prorůstá endometrióza zvenku dovnitř, tedy od serózy do svalové vrstvy, následně submukózy a vzácně do mukózy (obr. 1).
Ultrazvukový nález močového měchýře s hlubokou endometriózou
(ohraničena kalipery) v oblasti baze měchýře.
1 – ústí močovodu, 2 – submukóza, 3 – svalová vrstva, 4 – hluboká
infiltrující léze zasahující až do submukózy
MM – močový měchýř
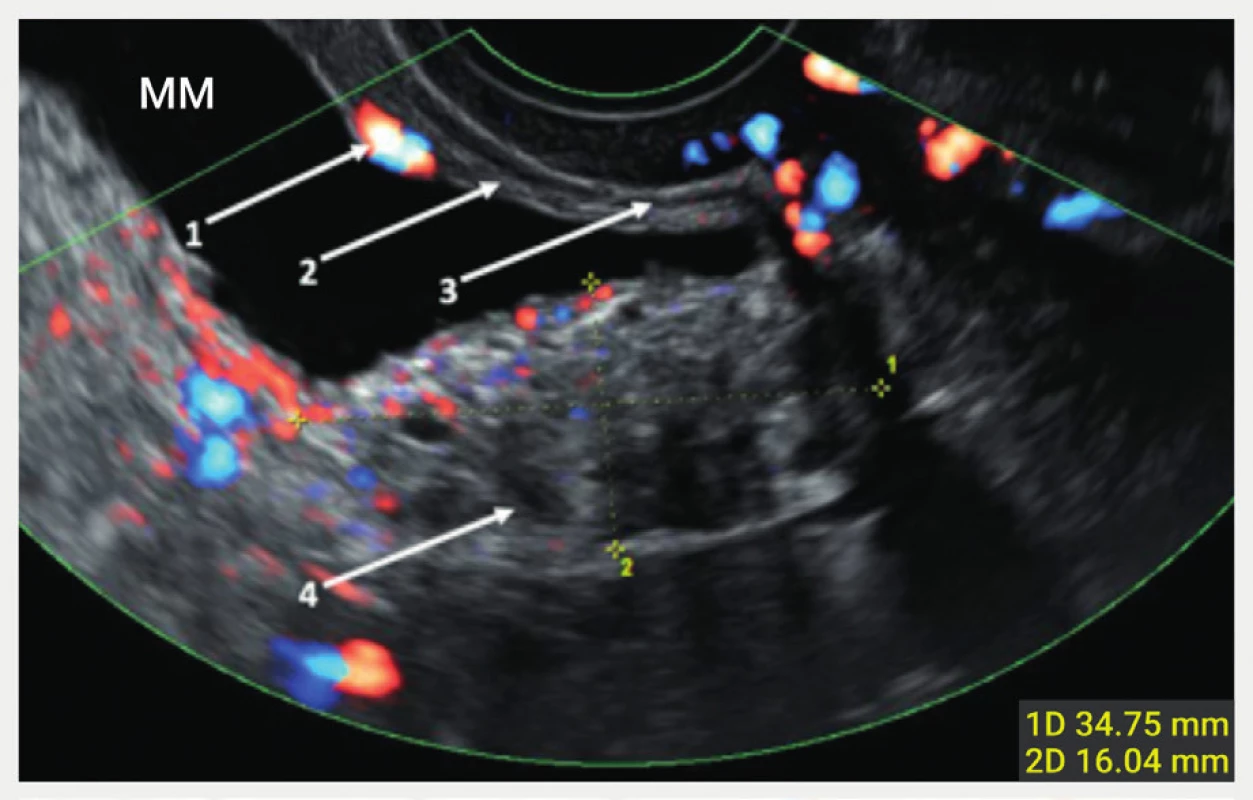
Hluboká endometrióza je typicky lokalizovaná v pánvi, kde se dělí podle uložení na postižení předního a zadního kompartmentu. U pacientek operovaných pro endometriózu je přítomno postižení hlubokou endometriózou v oblasti rekta nebo sigmoidea ve 37 %, měchýře nebo ureterů v 16 až 20 % [19]. Zásadním požadavkem v rámci předoperační diagnostiky pánevní endometriózy, ať s využitím ultrazvuku, či magnetické rezonance (MR), je používání jednotné terminologie v popisu hluboké endometriózy. V roce 2016 vydala skupina IDEA (the International Deep Endometriosis Analysis group) návrh na standardizovaný zobrazovací protokol při popisování hluboké endometriózy v pánvi během ultrazvukového vyšetření [7]. Hluboká endometrióza se může také vyskytovat v orální části střeva, v břišní stěně, v operačních jizvách, nebo dokonce vzácně v hrudníku jako plicní endometrióza. V těhotenství může hluboká endometrióza podléhat deciduóze s malým rizikem rozvoje komplikací, jako je například perforace střeva nebo hemoperitoneum [5].
Extraovariální endometrióza může být až v 10 % asociována s přítomností maligního nádoru, v případě ovariální endometriózy je popisováno riziko maligního zvratu ve 4 % [10]. Nejčastější extraovariální lokalizací maligního nálezu je rektovaginální septum, pochva, střevo a močový měchýř. Až 90 % karcinomů vznikajích extraovariálně na podkladě maligní transformace endometriózy je endometroidních karcinomů. Na druhém místě se můžeme setkat se světlebuněčným karcinomem. Mezi další histotypy patří endometriální stromální sarkom, karcinosarkom, adenosarkom a další.
HLUBOKÁ ENDOMETRIÓZA PŘEDNÍHO KOMPARTMENTU
Podle klasifikace IDEA v rámci zobrazení hluboké endometriózy předního kompartmentu popisujeme léze močového měchýře a pánevních úseků močovodů.
Močový měchýř
Hlubokou endometriózu močového měchýře nalezneme nejčastěji v jeho intraabdominální části, která se nazývá vertex či apex a v oblasti baze (fundu) močového měchýře [7]. U pacientek s hlubokou endometriózou má postižení močového měchýře prevalenci 14 % [3]. Prevalence postižení ureterů se pohybuje mezi 2 a 15 % [3, 4], postižení močovodů s hydronefrózou je však mnohem vzácnější.
Senzitivita ultrazvuku v detekci hluboké endometriózy močového měchýře se pohybuje mezi 44 až 100 % [6, 14] a závisí na velikosti léze, čím větší léze, tím vyšší spolehlivost ultrazvuku v detekci léze. Úspěšnost vyšetření také závisí na náplni měchýře. Prázdný měchýř nese riziko falešně negativních výsledků, neboť menší léze ve stěně uniknou pozornosti. Plný měchýř zhoršuje vizualizaci intraabdominální části měchýře, kde se nachází většina lézí, vzhledem k velké vzdálenosti vertexu od sondy, opět doprovázené nárůstem falešně negativních výsledků (obr. 2).
Schéma v sagitální rovině s nálezem hluboké endometriózy (označena
hvězdičkou) v bazi močového měchýře (a), léze ohraničena kalipery
(hvězdička) v ultrazvukovém zobrazení v sagitální rovině (b) léze
v magnetické rezonanci v koronární rovině (c) a sagitální rovině (d),
laparoskopická cystotomie s resekcí ložiska hluboké endometriózy
(hvězdička) po zavedení intraureterálních stentů (e), mikroskopický
nález hluboké endometriózy s přítomností endometriálních žlázek
a stromatu (f)
MM – močový měchýř, MP – muscularis propria, U – uterus, TVS –
transvaginální sonografie, T2W – T2 vážené obrazy v magnetické
rezonanci
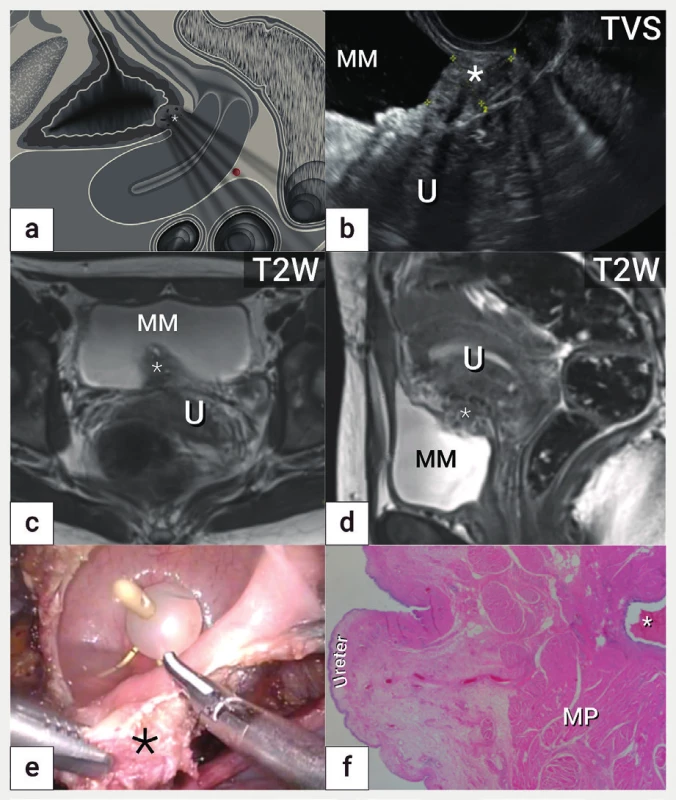
Vysoká specificita ultrazvuku mezi 96,8 % až 100 % v zobrazení endometriózy močového měchýře může souviset s dynamickým aspektem ultrazvukového vyšetření [4, 6]. Povrchové léze na seróze měchýře nelze většinou spolehlivě zobrazit. Pokud však není přítomna posunlivost mezi dělohou a močovým měchýřem (negative sliding sign) a není jiný patologický nález v dané oblasti, lze předpokládat obliteraci předního kompartmentu na podkladě povrchové endometriózy. Současně je nutné věnovat pozornost chirurgické anamnéze, neboť třetina žen po císařském řezu bude mít pooperační srůsty, na podkladě kterých bude děloha fixována k močovému měchýři bez současné přítomnosti endometriózy.
Uretery a hydronefróza
Močovody jsou často zavzaty do ložiska endometriózy (extrinsic endometriosis), vzácněji jde o infiltraci samotné stěny močovodu (intrinsic endometriosis). Nejčastější postižení močovodů je v ovariální fose (fossa ovarica) jejich přitažením k endometroidním cystám, které adherují na pánevní stěnu. Podobně mohou být močovody obliterovány při infiltraci sakrouterinních vazů hlubokou endometriózou. Vzácněji se stenóza močovodu nachází v jeho abdominálním průběhu, kde jde častěji o infiltraci jeho stěny (intrinsic endometriosis). Incidentální nález hydronefrózy není bohužel vzácný a vzhledem k chronickému pomalému vývoji probíhá obstrukce dutého systému ledvin asymptomaticky přibližně u 40 % pacientek [14] (obr. 3).
Schéma hydronefrózy vpravo druhého stupně s dilatací pánvičky a
kalichů (a), ultrazvukový nález hydronefrózy 2° (b) a hydroureteru
vpravo (d), nález z magnetické rezonance s detekcí hydronefrózy 2°
(šipka) (c) a hydroureteru (šipka) (e)
R – ren, TAS – transabdominální sonografie, T2W – T2 vážené obrazy
v magnetické rezonanci
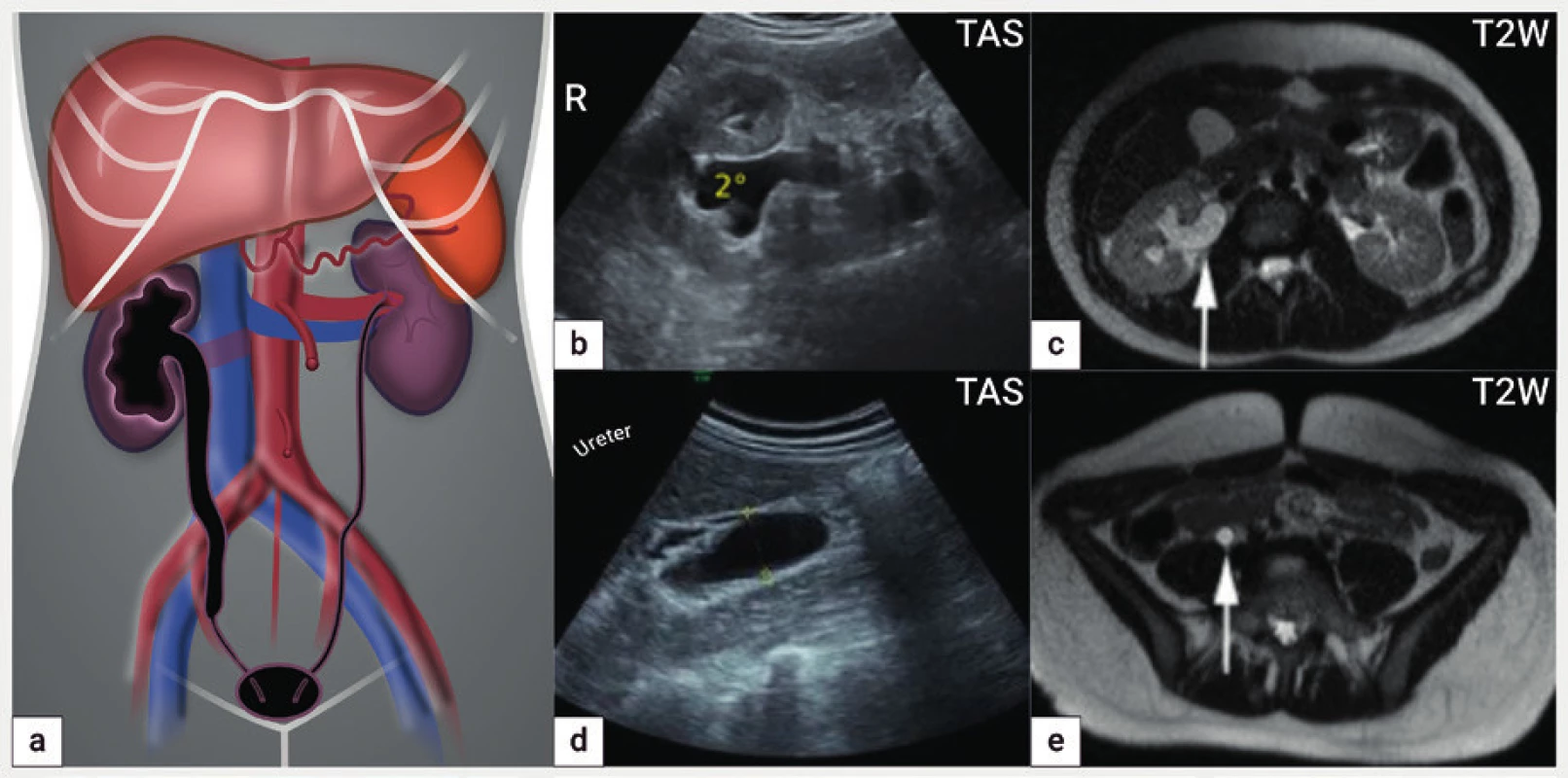
Je obecně známo, že detekce ureterální endometriózy je ztížena, pokud je močovod štíhlý, bez známek hydronefrózy. Přesnost ultrazvukové detekce ureterální hluboké endometriózy je vyšší v přítomnosti hydronefrózy a její senzitivita a specificita se pohybuje v rozmezí 61,5 % až 100 % [4] (obr. 4).
První stupeň (dilatace pánvičky) (a), druhý stupeň (dilatace pánvičky a kalichů) (b), třetí stupeň (dilatace pánvičky a kalichů a redukce korového
parenchymu) (c)
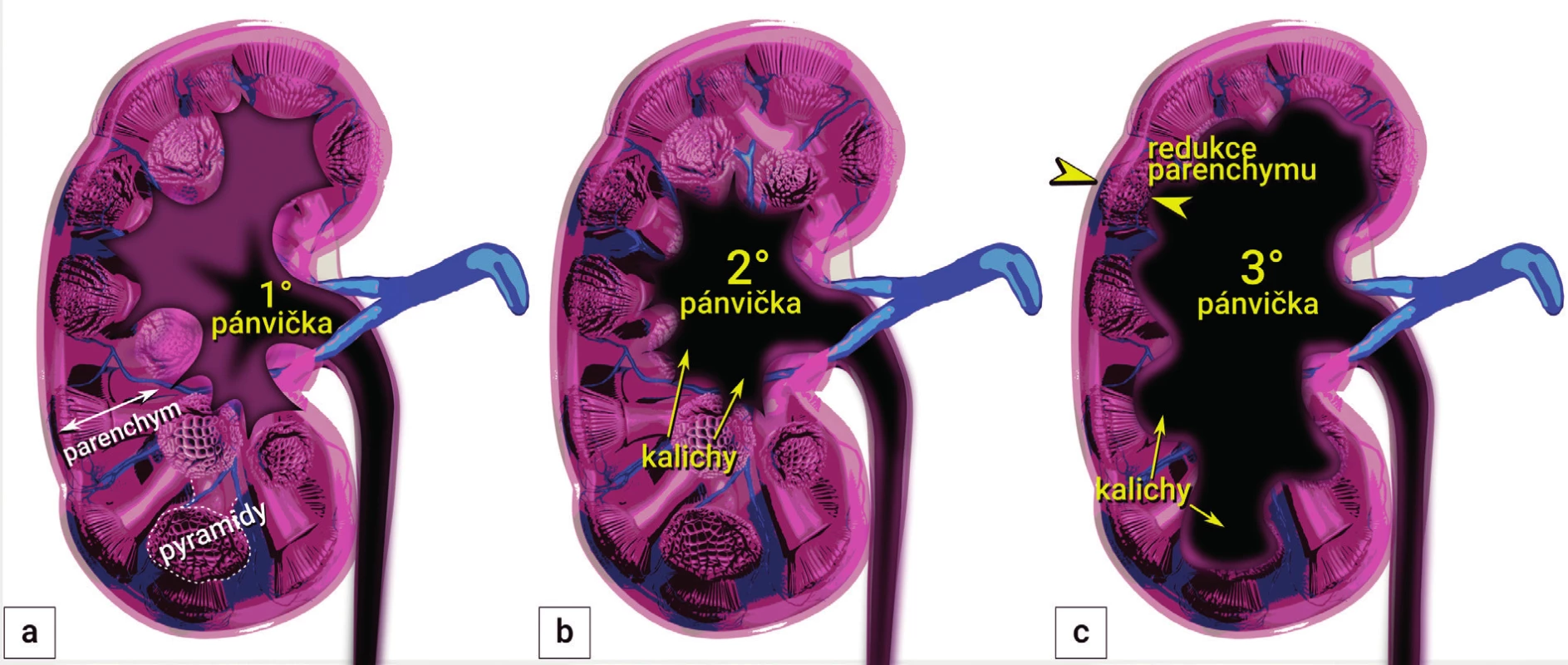
Cystoskopie není rutinně doporučována k primární diagnostice hluboké endometriózy močového měchýře, jelikož se často jedná o submukózně uložené léze. Cystoskopii lze využít k zavedení ureterálních stentů nebo cévek, eventuálně k odebrání biopsie k odlišení benigní a maligní léze v případě atypického nálezu.
HLUBOKÁ ENDOMETRIÓZA ZADNÍHO KOMPARTMENTU
Podle klasifikace IDEA v rámci zobrazení hluboké endometriózy zadního kompartmentu popisujeme léze sakrouterinních vazů, střeva (rekta, rektosigmoidea, sigmoidea), rektovaginálního septa a zadní poševní klenby. Nejčastěji jsou postiženy sakrouterinní vazy, rektum a rektosigmoideum.
Střevní léze
Anatomické dělení distálních úseků střeva na rektum, rektosigmoideum a sigmoideum se liší mezi autory, což přispívá k nejednotnosti popisu lézí. Například mezinárodně akceptovaná definice přechodu sigmoidea v rektum je podle Grayovy anatomie místo, kde se „klička sigmoidea nachází v relativně stálé pozici nalevo od střední čáry v úrovni obratle S3, kde se stáčí dolů a pokračuje jakožto rektum“[18]. Tato definice se s obtížemi uplatní při vyšetření ultrazvukem, a proto je doporučeno používat nomenklaturu a anatomické dělení podle mezinárodního doporučení skupiny IDEA, speciálně vytvořeného pro zobrazení hluboké endometriózy ultrazvukem (tab. 1).

Infiltrace střevní stěny, podobně jako u močového měchýře, začíná zevně od serózy směrem do lumen (obr. 5). Všech pět vrstev střevní stěny lze snadno identifikovat na ultrazvuku bez nutnosti jakékoliv střevní přípravy na podkladě změny echogenity. Seróza se zobrazuje jako hyperechogenní vrstva, následuje hypoechogenní svalová vrstva (muscularis propria), hyperechogenní submukóza, hypoechogenní slizniční svalovina (muscularis mucosae) a hyperechogenní mukóza (obr. 5). V rámci ultrazvukového vyšetření byla testována přesnost nativního a kontrastního ultrazvuku v detekci hluboké endometriózy tlustého střeva. Nativní ultrazvuk (tzv. plain ultrasound) je vyšetření bez jakékoliv přípravy, založený jen na přirozeném rozdílu echogenity střevních vrstev. Kontrastní ultrazvuk využívá různých médií ke zvýraznění struktur, typicky s využitím anechogenní tekutiny, která lépe definuje prostor a zlepšuje zobrazení struktur na podkladě tzv. akustického okna. Nedávná metaanalýza však, i přes lepší zobrazení hluboké endometriózy střeva v rámci kontrastního ultrazvuku, neodhalila signifikantní rozdíl v přesnosti nativního a kontrastního ultrazvuku v detekci hluboké endometriózy (senzitivita 89 % vs. 93 %) [6].
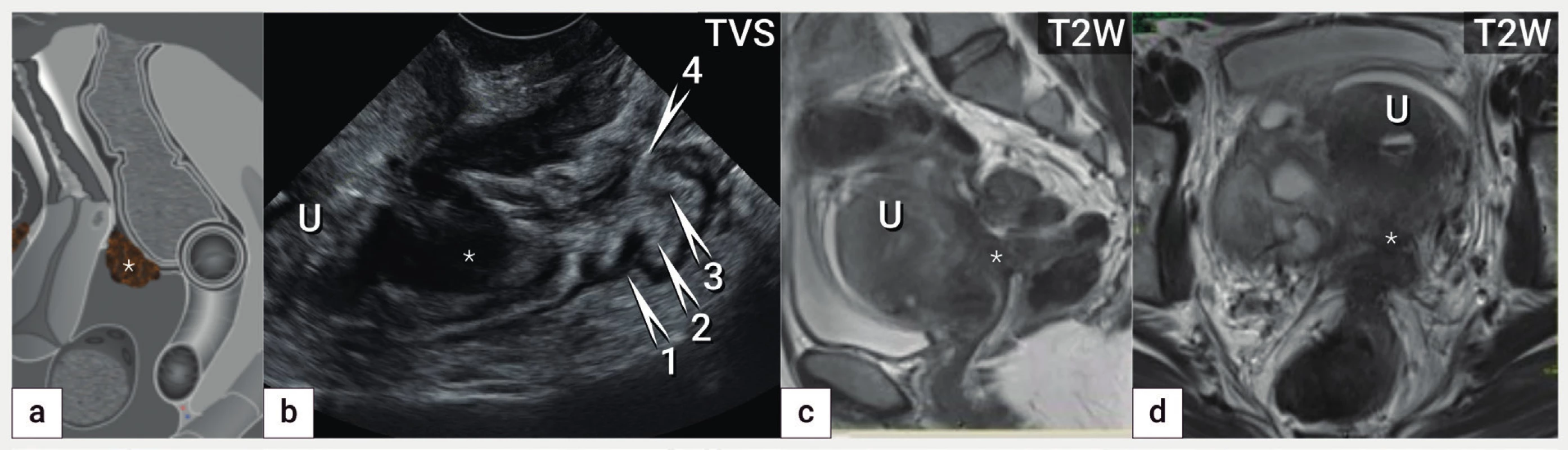
Schéma hluboké endometriózy horního rekta (označena hvězdičkou) (a), ultrazvukový nález hluboké endometriózy přední stěny horního rekta
s hypoechogenní infiltrací svalové vrstvy (muscularis propria) a submukózy (hvězdička) (b), magnetická rezonance v T2 váženém obrazu
v sagitálním (c) a transverzálním řezu (d) s nálezem identické léze DE (hvězdička). Označení vrstev zadní stěny rekta od serózy k mukóze
(1 – muscularis propria, 2 – submukóza, 3 – muscularis mucosae, 4 – mukóza). U – uterus. TVS – transvaginální sonografie, T2W – T2 vážené
obrazy v magnetické rezonanci.
Přesnost předoperačního zobrazení je zásadní v plánování operačního výkonu, jelikož hloubka infiltrace a délka léze jsou hlavní faktory při rozhodování mezi snesením fibrózní endometroidní tkáně z povrchu střeva tzv. shavingem (z anglického shave, oholit) a mezi diskoidní nebo segmentální resekcí střeva. Při růstu léze do submukózy je vysoké riziko postižení více než 40 % obvodu střeva, proto je doporučena segmentální resekce, aby se předešlo pooperační stenóze [1].
Přímá vizualizace hluboké infiltrující endometriózy tlustého střeva během koloskopie je limitovaná, vzhledem k tomu, že pouze 20 % lézí zasahuje do mukózy nebo submukózy střeva, a není proto rutinně doporučována [11]. Povrchové léze na střevě se zobrazují obtížně a v tomto případě je diagnostická laparoskopie nejlepší volbou (obr. 6).
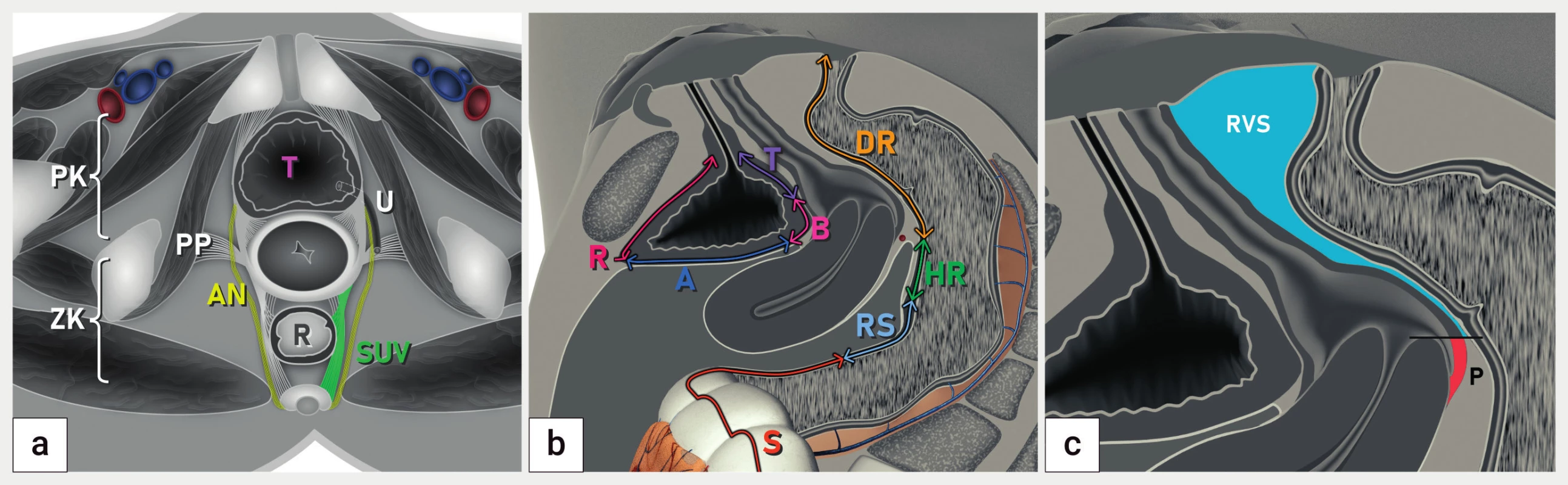
Schéma koronárního řezu pánví (a), sagitálního řezu se zobrazením anatomických struktur močového měchýře a rekta (b) a sagitálního řezu
pánví se zobrazením zadní stěny pochvy a rektovaginálního septa
A – abdominální úsek močového měchýře (vertex), B – baze močového měchýře, DR – dolní rektum, HR – horní rektum, P – pochva, PK – přední
kompartment, PP – postranní parametria, R – retroperitoneální část močového měchýře, RS – rektosigmoideum, RVS – rektovaginální septum,
S – sigmoideum, SUV – sakrouterinní vazy, T – trigonum močového měchýře, U – ureter; ZK – zadní kompartment
Hluboká endometrióza sakrouterinních vazů
Postižení sakrouterinních vazů má prevalenci 55 % (na pravé straně) a 61,5 % (na levé straně) u pacientek s hlubokou endometriózou. Podle literárních dat je lepší detekce těchto lézí na levé straně ultrazvukem i MR [4]. Levý sakrouterinní vaz je kratší než pravý, což je dáno rotací a přichycením mezenteria na levou stranu pánve. Koincidence hluboké endometriózy na střevě a blízký kontakt střeva s levým sakrouterinním vazem zvyšuje současný záchyt hluboké endometriózy na levém sakrouterinním vazu. Ultrazvuk zobrazí hlubokou endometriózu sakrouterinních vazů jako hypoechogenní noduly v blízkosti děložního hrdla v místě, kde se vazy upínají. Zobrazení samotných sakrouterinních vazů bez přítomné léze v případě, že není volná tekutina v pánvi, je obtížné, vzhledem ke shodné echogenitě parametrií s okolními tkáněmi. Ultrazvuková detekce hluboké endometriózy sakrouterinních vazů má vysokou senzitivitu a specificitu (67 % a 86 %), porovnatelnou s magnetickou rezonancí (70 % a 93 %) [8].
Přesnost vyšetření můžeme zvýšit sledováním lokální bolestivosti při pohybu sondy ve vrcholu pochvy (tzv. tenderness-guided ultrasound) anebo aplikací kontrastní látky do pochvy [13]. Jako kontrastní látku je možné použít fyziologický roztok, u kterého je třeba užít speciální kroužek na vaginální sondu, aby nedošlo k rychlému úniku tekutiny nebo aplikaci gelu do pochvy. Gel je aplikován buď přímo do klenby, nebo do kondomu, který kryje povrch sondy.
Hluboká endometrióza rektovaginálního septa
Prevalence lézí rektovaginálního septa u pacientek s hlubokou endometriózou je 44 % [4]. Svou lokalizací může být postižení omezeno na samotné septum nebo se šířením endometriózy ze septa do pochvy anebo rekta. Chirurgické řešení těchto lézí nese vysoké riziko komplikací a v rámci předoperačního stagingu je nutné také změřit vzdálenost léze od svěrače. Nízké resekce nesou zvýšené riziko postoperačních komplikací, například vzniku rektovaginální píštěle, založení stomie nebo postresekční syndrom, který je charakterizovaný inkontinencí stolice, nutkavými pocity k defekaci a problémy s vyprazdňováním. Ultrazvuková diagnostika detekce hluboké endometriózy v rektovaginálním septu dosahuje senzitivity 59 % a specificity 97 %, což je podobné přesnosti MR se senzitivitou 66 % a specificitou 97 % [8]. Stejně jako v případě detekce hluboké endometriózy sakrouterinních vazů můžeme přesnost ultrazvukového vyšetření zvýšit použitím kontrastního média (viz výše).
Hluboká endometrióza pochvy
Pochva je zasažena přibližně u 30 % pacientek s hlubokou endometriózou [4], je však těžké určit její přesnou prevalenci, vzhledem k nejednotné nomenklatuře. Při vyšetření v zrcadlech mají léze typické modravé zbarvení a palpační vyšetření má vysokou přesnost s typickým nálezem nodularit a lokální bolestivosti.
Mnoho zobrazovacích protokolů, včetně nejnovějšího IDEA protokolu [7], zahrnuje postižení zadní poševní klenby do zobrazení zadního kompartmentu. V rámci popisu lézí pochvy existují základní dva typy. Postižení může být omezené na pochvu samotnou, nejčastěji v zadní poševní klenbě. V druhém případě je pochva zasažena hlubokou endometriózou prorůstající z rektovaginálního septa či rekta. Ultrazvuk a magnetická rezonance mají stejnou specificitu dosahující 82 % [4, 12]. Magnetická rezonance má však vyšší senzitivitu (82 %) oproti transvaginálnímu ultrazvuku (59 %), což je dáno malou vzdáleností léze od ultrazvukové sondy, kdy je možné drobné léze přehlédnout v rámci nativního transvaginálního ultrazvukového vyšetření [12]. Saccardi popsal signifikantní zvýšení přesnosti detekce poševních lézí při kontrastním ultrazvukovém vyšetření s použitím fyziologického roztoku do pochvy (saline contrast sonovaginography) v porovnání s nativním ultrazvukem, s nárůstem senzitivity z 57,9 % na 94,7 % a se zvýšením specificity z 91,4 % na 97,1 % [13].
EXTRAPELVICKÁ ENDOMETRIÓZA
Extrapelvická endometrióza je relativně vzácná a postihuje typicky hrudník, orální úseky střeva, břišní stěnu (především v jizvách po císařském řezu), odstupy nervů (například nervus ischiadicus) a další.
Na podkladě implantace endometroidní tkáně z peritoneální dutiny do pleurální dutiny přes brániční defekty nebo lymfatika vzniká endometrióza na bránici, pleuře a perikardu v podobě červených vyvýšených lézí, které mohou progredovat až do drobných perforací. Symptomy jsou typicky vázané na menstruační cyklus a zahrnují především bolest hrudníku, recidivující spontánní, téměř vždy pravostranný pneumotorax, hemotorax a vzácně byla popsána hemoptýza. Asociace plicní parenchymatózní endometriózy s výkony na děloze podporuje embolizační (hematogenní) teorii vzniku. Charakteristickými symptomy plicní parenchymatózní endometriózy jsou hemoptýza vázaná na menstruační cyklus a bolesti na hrudníku.
Endometrióza orální části střeva představuje přibližně 17 % všech gastrointestinálních lézí (GIT), z čehož nejčastější je endometrióza apendixu (6,4 % všech lézí), následována lézemi tenkého střeva (4,7 %), ileocékální oblastí (4,1 %) [3]. Vzácně je popsána endometrióza omenta (1,7 %) [3].
Endometrióza v pooperačních jizvách v břišní stěně bývá spojená s nárůstem velikosti a bolestivosti léze v závislosti na menstruačním cyklu, občas doprovázená krvácením z léze a změnou barvy kůže. Nejčastější výskyt je v jizvě po jednom či více císařských řezech (< 1 %), kde se předpokládá mikroskopický rozsev deciduy do okolních tkání během operace, v nichž se pak vyvine v ložisko endometriózy [9]. U netěhotných žen může dojít k implantaci endometroidní tkáně do jizev břišní stěny a perinea (epiziotomie aj.) po operacích na děloze nebo vejcovodech, po kyretáži anebo v souvislosti s odchodem endometroidní tkáně během menstruace.
Kromě pooperačních jizev se často nachází endometrióza v pupku a perianálně. Vzácně může být endometrióza i v oblém děložním vazu (ligamentum rotundum), v jeho extraperitoneálním úseku (< 1 %), kde se podobá ingvinální hernii. Více než 90 % případů ingvinální endometriózy je na pravé straně a symptomy typicky následují cyklické změny ektopické endometriální tkáně s bolestivým cyklickým zduřením v třísle [16].
Zobrazení extrapelvických lézí (hluboké endometriózy v úponu oblého vazu v tříslech či v jizvě po epiziotomii na hrázi nebo v pooperačních jizvách v břišní stěně) je velmi přesné ultrazvukem, pokud je dostupná vysokofrekvenční lineární sonda, či magnetickou rezonancí. Magnetická rezonance se využívá, v případě symptomů svědčících pro přítomnost extrapelvické endometriózy, k zobrazení ložisek na viscerálním peritoneu jater, orálních úsecích střeva, v omentu a podobně. Diagnostická laparoskopie má předpokládanou vysokou přesnost při diagnostice postižení bránice, orálních úseků střeva a dalších ložisek na peritoneu. V případě nadbráničního postižení je metodou volby počítačová tomografie (intraparenchymatózní plicní léze, léze na bránici, hemotorax, pneumotorax). Rentgenový snímek hrudníku může ukázat komplikace endometriózy (hemotorax, pneumotorax).
ZÁVĚR
Diagnostika hluboké endometriózy v pánvi je stanovena během expertního ultrazvukového vyšetření nebo zobrazení magnetickou rezonancí a je zpravidla prováděna ve specializovaných centrech zabývajících se léčbou tohoto onemocnění. Ultrazvuk je neinvazivní metoda, která s velkou přesností zobrazí ložiska hluboké endometriózy v předním a zadním kompartmentu. Pro standardizování péče je doporučen jednotný zobrazovací protokol mezinárodní skupiny IDEA. Magnetická rezonance je indikována jako metoda druhé volby v problematických případech. Vyšetření počítačovou tomografií se provádí v případě podezření na plicní formu endometriózy.
Tato práce byla podpořena Univerzitou Karlovou v Praze (UNCE 204065 a PROGRES Q28/LF1), projektem Ministerstva zdravotnictví ČR (MR CR-RVO VFN 641165).
doc. MUDr. Daniela Fischerová, Ph.D.
Gynekologicko-porodnická klinika
VFN a 1. LF UK
Apolinářská 18
128 51 Praha 2
e-mail: daniela.fischerova@lf1.cuni.cz
Sources
1. Abrao, MS., Podgaec, S., Dias, JA., et al. Endometriosis lesions that compromise the rectum deeper than the inner muscularis layer have more than 40% of the circumference of the rectum affected by the disease. J Minim Invasive Gynecol., 2008, 15(3), p. 280–285.
2. Cornille, FJ., Oosterlynck, D., Lauweryns, JM., Koninckx, PR. Deeply infiltrating pelvic endometriosis: histology and clinical significance. Fertil Steril, 1990, 53, p. 978–983.
3. Chapron, C., Chopin, N., Borghese B., et al. Deeply infiltrating endometriosis: pathogenetic implications of the anatomical distribution. Hum Reprod, 2006, 21(7), p. 1839–1845.
4. Exacoustos, C., Malzoni, M., Di Giovanni, A., et al. Ultrasound mapping system for the surgical management of deep infiltrating endometriosis. Fertil Steril, 2014, 102(1), p. 143–150.
5. Frühauf, F., Fanta, M., Burgetová, A., Fischerová, D. Endometrióza v těhotenství – diagnostika a management. Čes Gynek, 2019, 84(1), s. 61–67.
6. Guerriero, S., Ajossa, S., Minguez, JA., et al. Accuracy of transvaginal ultrasound for diagnosis of deep endometriosis in uterosacral ligaments, rectovaginal septum, vagina and bladder: systematic review and meta-analysis. Ultrasound Obstet Gynecol, 2015, 46, p. 534–545.
7. Guerriero, S., Condous, G., Van Den Bosch, T., et al. Systematic approach to sonographic evaluation of the pelvis in women with suspected endometriosis, including terms, definitions and measurements: a consensus opinion from the International Deep Endometriosis Analysis (IDEA) group. Ultrasound Obstet Gynecol, 2016, 48, p. 318–332.
8. Guerriero, S., Saba, L., Pascual, MA., et al. Transvaginal ultrasound (TVS) versus Magnetic resonance (MR) for diagnosing deep infiltrating endometriosis: systematic review and meta-analysis. Ultrasound Obstet Gynecol, 2018, 51(5), p. 563–706.
9. Hensen, JH., Van Breda Vriesman, AC., Puylaert, JB. Abdominal wall endometriosis: clinical presentation and imaging features with emphasis on sonography. Amer J Roentgenol, 2006, 186(3), p. 616–620.
10. Irving, JA., Clement, PB. In Diseases of the peritoneum. In Blaustein‘s patholology of female genital tract. Eds. Kurman, RJ., Ellenson, LH., Ronnett, BM. 6th Ed. Springer, 2011, p. 625–679.
11. Mettler, L., Alkatout, I., Keckstein, J., Meinhold-Heerlein, I. Endometriosis, a concise practical guide to current diagnosis and treatment. Endo Press, Tuttlingen, Germany, 2017.
12. Medeiros, LR., Rosa, MI., Silva, BR., et al. Accuracy of magnetic resonance in deeply infiltrating endometriosis: a systematic review and meta-analysis. Arch Gynecol Obstet, 2015, 291(3), p. 611–621.
13. Saccardi, C., Cosmi, E., Borghero, A., et al. Comparison between transvaginal sonography, saline contrast sonovaginography and magnetic resonance imaging in the diagnosis of posterior deep infiltrating endometriosis. Ultrasound Obstet Gynecol, 2012, 40(4), p. 64–69.
14. Savelli, L., Manuzzi, L., Pollastri, P., et al. Diagnostic accuracy and potential limitations of transvaginal sonography for bladder endometriosis. Ultrasound Obstet Gynecol, 2009, 34, p. 595–600.
15. Seracchioli, R., Mabrouk, M., Montanari, G., et al. Conservative laparoscopic management of urinary tract endometriosis (UTE): surgical outcome and long-term follow-up. Fertil Steril, 2010, 94(3), p. 856 – 861.
16. Singh, KK., Lessells, AM., Adam, DJ., et al. Presentation of endometriosis of general surgeons: a 10-year experience. Brit J Surg, 1995, 82(10), p. 1349–1351.
17. Soriano, D., Schonman, R., Nadu, A., et al. Multidisciplinary team approach to management of severe endometriosis affecting the ureter: long-term outcome data and treatment algorithm. J Minim Invasive Gynec, 2011, 18, p. 483–488.
18. Standring, S, Gray, H. Gray‘s anatomy: the anatomical basis of clinical practice. 2008. Churchill Livingstone/Elsevier, Edinburgh, UK.
19. Williams, TJ., Pratt, JH. Endometriosis in 1000 consecutive celiotomies: incidence and management. Amer J Obstet Gynecol, 1977, 129, p. 245–250.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicineArticle was published in
Czech Gynaecology

2019 Issue 4
Most read in this issue
- Diagnosis of endometriosis 3rd part – Ultrasound diagnosis of deep endometriosis
- Diagnosis of endometriosis 2nd part – Ultrasound diagnosis of endometriosis (adenomyosis, endometriomas, adhesions) in the community
- Diagnosis of endometriosis 1st part – Overview of diagnostic approaches
- Distal vaginal agenesis
