Management of Medical Termination of Pregnancy (MToP) up until the 7th week of gestation in the Czech Republic
Authors:
P. Slunska 1
; J. Hanacek 2; M. Fanta 3; B. Sehnal 4; Romana Gerychová 5; A. Hola 2; A. Zdenkova 3; H. Neumannová 4; M. Dziakova 5; M. Lubusky 1
Authors‘ workplace:
Porodnicko-gynekologická klinika LF UP a FN, Olomouc, přednosta prof. MUDr. R. Pilka, Ph. D.
1; Ústav pro péči o matku a dítě 3. LF UK, Praha, ředitel doc. MUDr. J. Feyereisl, CSc.
2; Gynekologicko-porodnická klinika 1. LF UK a VFN, Praha, přednosta prof. MUDr. A. Martan, DrSc.
3; Gynekologicko-porodnická klinika 1. LF UK a Nemocnice Na Bulovce, Praha
přednosta prof. MUDr. M. Halaška, DrSc.
4; Gynekologicko-porodnická klinika LF MU a FN, Brno, přednosta prof. MUDr. P. Ventruba, DrSc., MBA
5
Published in:
Ceska Gynekol 2017; 82(5): 336-344
Overview
Cíl studie:
V České republice (ČR) lze ženě ženě uměle ukončit těhotenství v I. trimestru Farmakologickou metodou od června roku 2014, pokud o to písemně požádá a je-li při ultrazvukovém vyšetření prokázáno nitroděložní jednočetné prosperující těhotenství od 42. do 49. dne sekundární amenorey, temeno-kostrční délka (crown-rump length, CRL) zárodku 2–9 mm. Cílem práce je analýza managementu umělého ukončení těhotenství Farmakologickou metodou (UUT-F), nepřesahuje-li těhotenství 7 týdnů, v pěti centrech v ČR.
Typ studie:
Multicentrická kohortová (prospektivní) studie.
Název a sídlo pracoviště:
Porodnicko-gynekologická klinika LF UP a FN Olomouc; Ústav pro péči o matku a dítě 3. LF UK, Praha; Gynekologicko-porodnická klinika 1. LF UK a VFN, Praha; Gynekologicko-porodnická klinika 1. LF UK a Nemocnice Na Bulovce, Praha; Gynekologicko-porodnická klinika LF MU a FN, Brno.
Metodika:
V letech 2014–2016 přišlo požádat o UUT-F celkem 1820 těhotných žen, diagnóza nitroděložního jednočetného prosperujícího těhotenství byla stanovena při ultrazvukovém vyšetření transvaginální sondou, CRL 2–9 mm. UUT-F bylo provedeno kombinací podání mifepristonu (600 mg perorálně) a misoprostolu (400 mcg perorálně) s odstupem 48 hodin. Kontrolní ultrazvukové vyšetření k vyloučení pokračování těhotenství bylo provedeno za 2–3 týdny.
Výsledky:
Celkem u 11,0 % žen (201/1820) bylo diagnostikováno CRL > 9 mm, neprosperující, vícečetné nebo ektopické těhotenství. U 1619 žen bylo diagnostikováno těhotenství nitroděložní jednočetné prosperující CRL 2–9 mm a výkon byl proveden, ale v 221 případech (13,7 %) byla nutná alespoň jedna klinická návštěva navíc, než bylo možné stanovit diagnózu, v 19 případech dvě návštěvy (1,2 %) a v 5 případech dokonce návštěvy tři (0,3 %). Délka sekundární amenorey v den zahájení výkonu byla 42–49 dní (průměr 47,1; medián 47), věk žen byl 14–47 let (průměr 30,7; medián 30). Celkem 20,8 % žen (336/1619) se nedostavilo na kontrolní ultrazvukové vyšetření k vyloučení pokračování těhotenství a hodnocení výsledku tudíž mohlo být provedeno pouze u 1283 žen. Selhání metody „Pokračující těhotenství“ bylo diagnostikováno u 1,6 % žen (24/1283), „Neúplný potrat“ u 6,5 % žen (83/1283) a „Kompletní potrat“ u 91,9 % (1179/1283). Následná chirurgická intervence byla provedena celkem u 7,1 % žen (91/1283).
Závěr:
Zdravotnické zařízení provádějící farmakologické ukončení těhotenství v I. trimestru by si mělo vypracovat vlastní metodický postup v souladu s platnou legislativou, souhrnem údajů o přípravcích a doporučením odborné společnosti. Součástí metodického postupu by měl být rovněž způsob hodnocení výsledku a management. Následná chirurgická intervence by měla být provedena pouze v indikovaných případech. Hlavním cílem kontrolního vyšetření je vyloučení selhání metody „Pokračování těhotenství“ a pacientka by měla být podrobně informována o rizicích a možnostech řešení, nutný je informovaný souhlas.
Klíčová slova:
umělé ukončení těhotenství, farmakologická metoda, první trimestr
ÚVOD
V České republice (ČR) lze ženě uměle ukončit těhotenství v I. trimestru, pokud o to písemně požádá, podle zvláštních předpisů [1, 2]. Výkon lze provést farmakologickou nebo chirurgickou metodou. V současnosti jsou v ČR registrovány léčivé přípravky pro dvě farmakologické metody, kterými lze uměle ukončit těhotenství v I. trimestru (do 49., resp. 63. dne sekundární amenorey) [16–19], registrované léčivé přípravky pro druhou z nich (do 63. dne) [18] však nejsou t.č. v ČR k dispozici. Léčivé přípravky pro první metodu (do 49. dne) jsou v ČR k dispozici od června roku 2014 [5, 6, 11, 15, 16, 17].
Cílem práce je analýza managementu umělého ukončení těhotenství Farmakologickou metodou, nepřesahuje-li těhotenství 7 týdnů v pěti centrech v ČR.
SOUBOR A METODIKA
Multicentrická kohortová (prospektivní) studie byla provedena v pěti centrech v České republice (Fakultní nemocnice Olomouc, Ústav pro péči o matku a dítě v Praze, Všeobecná fakultní nemocnice v Praze, Nemocnice Na Bulovce v Praze, Fakultní nemocnice Brno).
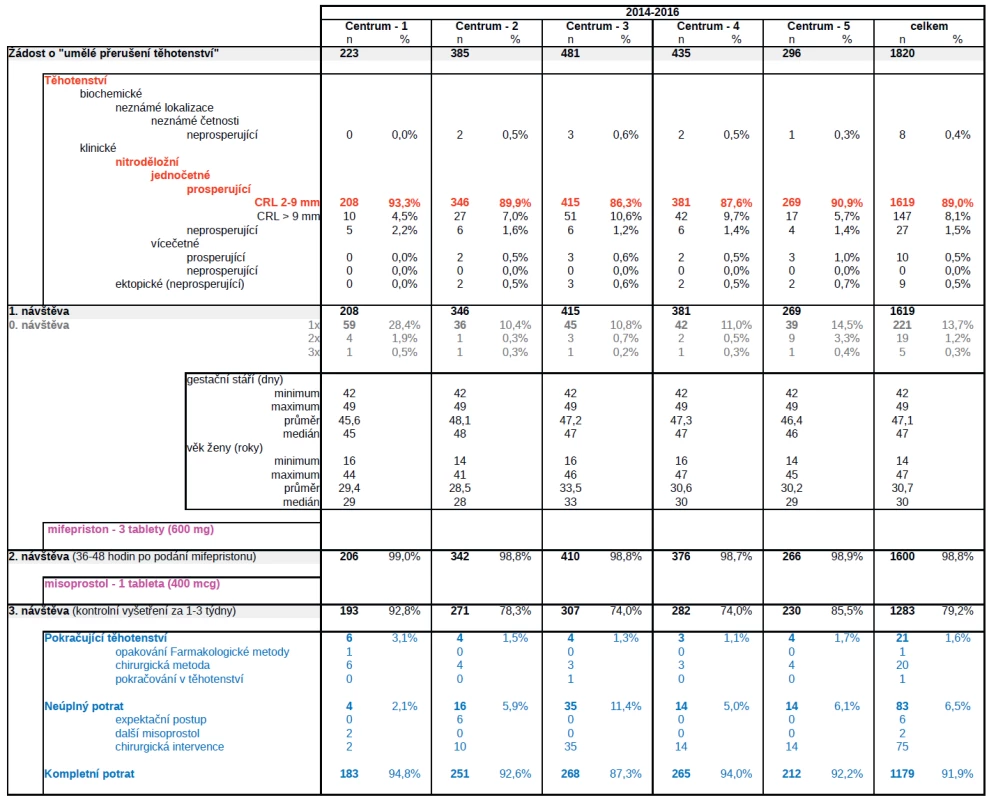
V letech 2014–2016 přišlo požádat o umělé ukončení těhotenství Farmakologickou metodou, nepřesahuje-li těhotenství 7 týdnů, celkem 1820 těhotných žen (tab. 1).
Diagnóza nitroděložního jednočetného prosperujícího těhotenství byla stanovena při ultrazvukovém vyšetření transvaginální sondou a byla provedena datace těhotenství podle temeno-kostrční délky (crown-rump length, CRL) zárodku. Při CRL = 2 mm lze prokázat prosperující těhotenství (přítomnost pulzace krevního oběhu) a CRL = 9 mm odpovídá 49. dni sekundární amenorey (schéma 1).
Umělé ukončení těhotenství Farmakologickou metodou bylo provedeno podáním prvního léčivého přípravku s obsahem účinné látky mifepriston 600 mg (Mifegyne® 3 tbl à 200 mg) v jedné perorální dávce a s odstupem 36–48 hodin podáním druhého léčivého přípravku s obsahem účinné látky misoprostol 400 mcg (Mispregnol® 1 tbl à 400 mcg) perorálně, s odstupem 14–21 dnů od podání přípravku s obsahem účinné látky mifepriston (Mifegyne®) bylo provedeno kontrolní ultrazvukové vyšetření k vyloučení pokračování těhotenství (schéma 2).
VÝSLEDKY
Z celkového počtu 1820 těhotných žen, které přišly žádat o umělé ukončení těhotenství Farmakologickou metodou, nepřesahuje-li těhotenství 7 týdnů, bylo u osmi žen (0,4 %) diagnostikováno těhotenství biochemické neznámé lokalizace neprosperující, u 147 žen (8,1 %) těhotenství klinické nitroděložní jednočetné prosperující, ale CRL > 9 mm, u 27 žen (1,5 %) těhotenství klinické nitroděložní jednočetné neprosperující, u 10 žen (0,5 %) těhotenství klinické nitroděložní vícečetné prosperující, u 9 (0,5 %) těhotenství klinické ektopické (neprosperující). Celkem u 11,0 % žen (201/1820) tudíž nebylo možné výkon provést a ze sledovaného souboru byly vyloučeny (tab. 1).

U 1619 žen bylo diagnostikováno klinické těhotenství nitroděložní jednočetné prosperující, CRL 2–9 mm, a výkon byl proveden, ale v 221 případech (13,7 %) byla nutná alespoň jedna klinická návštěva navíc, než bylo možné stanovit diagnózu, v 19 případech dvě návštěvy (1,2 %) a v 5 případech dokonce návštěvy tři (0,3 %). Délka sekundární amenorey v den zahájení výkonu byla 42–49 dní (průměr 47,1; medián 47), věk žen byl 14–47 let (průměr 30,7; medián 30), z toho 171 žen bylo ve věku 40 let a více (10,6 %) (tab. 1).
Celkem 20,8 % žen (336/1619) se nedostavilo na kontrolní ultrazvukové vyšetření k vyloučení pokračování těhotenství, a hodnocení výsledku tudíž mohlo být provedeno pouze u 1283 žen. Selhání metody „Pokračující těhotenství“ bylo diagnostikováno u 1,6 % žen (24/1283), „Neúplný potrat“ u 6,5 % žen (83/1283) a „Kompletní potrat“ u 91,9 % (1179/1283). Následná chirurgická intervence byla provedena celkem u 7,1 % žen (91/1283) (tab. 1).

DISKUSE
„Nechtěné těhotenství“ – diagnostika
U 11 % těhotných žen, které přišly žádat o umělé přerušení těhotenství Farmakologickou metodou, nebylo možné výkon provést. U 8 % žen bylo diagnostikováno těhotenství nitroděložní jednočetné prosperující, ale podle datace těhotenství odpovídalo více než 49. dni sekundární amenorey a výkon již nebylo možné provést Farmakologickou metodou (dostupné léčivé přípravky jsou registrovány pro možnost podání do 49. dne sekundární amenorey – tzv. on-label use, následně lze výkon provést pouze Chirurgickou metodou) [16, 17]. U 2 % žen bylo diagnostikováno těhotenství neprosperující, a výkon by tudíž měl být hrazen z prostředků veřejného zdravotního pojištění (jsou přítomny zdravotní důvody – tzv. zdravotní indikace, Farmakologická metoda ale nemá stanoven mechanismus úhrady) [3, 4]. U 1 % žen bylo diagnostikováno těhotenství nitroděložní vícečetné prosperující (léčivé přípravky nejsou registrovány pro možnost použití u vícečetného těhotenství – tzv. off-label use) [16, 17]. Z medicínského hlediska lze použít Farmakologickou metodu ve všech výše uvedených případech s výjimkou ektopického těhotenství, problém však představuje hledisko organizační, legislativní a ekonomické [1–10, 12, 15, 19, 20, 21].
Diagnózu těhotenství nitroděložního jednočetného prosperujícího lze stanovit pouze při ultrazvukovém vyšetření a nejdříve od 42. dne sekundární amenorey (přítomnost pulzace krevního oběhu u zárodku, CRL = 2 mm). Farmakologickou metodu lze tudíž těhotné ženě nabídnout pouze od 42. do 49. dne sekundární amenorey (CRL 2–9 mm). Z organizačního hlediska, pokud přijde pacientka dříve, je nutná alespoň jedna klinická návštěva navíc (10–28 % případů v jednotlivých centrech), naopak pokud přijde později, tak již Farmakologickou metodu nelze provést (5–11 % případů v jednotlivých centrech). V případě „nechtěného těhotenství“ je proto velmi důležité, aby se žena dostavila do zdravotnického zařízení, které provádí Farmakologickou metodu ihned, jakmile zjistí, že je těhotná. Z medicínského hlediska však průkaz prosperujícího těhotenství není nutný a rovněž lze ukončit těhotenství Farmakologickou metodu v I. trimestru i po 49. dni sekundární amenorey. Jedná se však o použití registrovaného léčivého přípravku způsobem, který není v souladu se souhrnem údajů o přípravku, tzv. off-label use, a nejsou-li současně přítomny zdravotní důvody, tak je takový postup z legislativního hlediska pro lékaře zbytečně riskantní. Naopak, jsou-li přítomny zdravotní důvody – tzv. zdravotní indikace a výkon by měl být hrazen z prostředků veřejného zdravotního pojištění, tak pro Farmakologickou metodu není stanoven mechanismus úhrady. Mezi gynekologické a porodnické „zdravotní indikace“ k „umělému přerušení těhotenství“ na žádost pacientky, nepřesahuje-li těhotenství 12 týdnů, patří například početí po 40. roce věku (6–13 % případů v jednotlivých centrech), početí po dvou porodech ukončených císařským řezem nebo selhání intrauterinní antikoncepce [1, 2].
Kontrolní vyšetření za 2–3 týdny – hodnocení výsledku a management
Celkem 21 % žen (7–26 % v jednotlivých centrech) se nedostavilo na kontrolní ultrazvukové vyšetření a hodnocení výsledku tudíž nemohlo být provedeno.
Ultrazvukové vyšetření dokáže spolehlivě diagnostikovat/vyloučit pokračování těhotenství event. přítomnost nevitálního zárodku/plodu v děložní dutině. Nebezpečí však představuje vysoká falešná pozitivita při hodnocení abnormálního ultrazvukového nálezu v oblasti děložní dutiny event. kanálu hrdla. Chirurgická intervence by měla být indikována, pouze jsou-li přítomny klinické potíže (především silné nebo přetrvávající krvácení), nikoli na základě abnormálního ultrazvukového nálezu.
Hodnota hCG v séru více než 1000 IU/l (pozitivní nízce senzitivní močový hCG test) nedokáže spolehlivě diagnostikovat/vyloučit pokračování těhotenství event. přítomnost nevitálního zárodku/plodu v děložní dutině a vždy je nutné následně doplnit ultrazvukové vyšetření. Navíc hodnotu hCG v séru více než 1000 IU/l lze při kontrolním vyšetření očekávat přibližně u 10 % žen i v případě „Kompletního potratu“. Avšak hodnota hCG v séru méně než 1000 IU/l (negativní nízce senzitivní močový hCG test) dokáže pokračování těhotenství spolehlivě vyloučit [Slunská et al., zatím nepublikované výsledky].
Nejefektivnější pro potřeby kontrolního vyšetření se tudíž jeví nízce senzitivní močový hCG test, který je pozitivní až při hodnotě hCG v séru více než 1000 IU/l. Žena si test může provést sama doma, je levný a negativní výsledek spolehlivě vyloučí pokračování těhotenství. V případě pozitivního výsledku (asi 10 % případů) nebo přítomnosti klinických potíží lze doplnit ultrazvukové vyšetření.
Z našich výsledků navíc vyplývá, že i když je ženám doporučeno provést kontrolní ultrazvukové vyšetření vždy, tak se velká část z nich na kontrolní vyšetření vůbec nedostaví. Je proto velmi důležité, aby byla žena podrobně informována o významu kontrolního vyšetření, a nutný je informovaný souhlas.
Selhání metody „Pokračující těhotenství“ – informovaný souhlas a management
Hlavním cílem kontrolního vyšetření je vyloučení pokračování těhotenství, protože v případě pokračování těhotenství lze podle aktuální délky trvání těhotenství a přání pacientky postupovat následujícím způsobem: 1. opakování Farmakologické metody (lze provést pouze v případě, že délka trvání těhotenství nepřesahuje 9 týdnů, čemuž odpovídá při ultrazvukovém vyšetření temeno-kostrční délka zárodku ≤ 25 mm), 2. chirurgická metoda (lze provést pouze v případě, že délka trvání těhotenství nepřesahuje 12 týdnů, čemuž odpovídá při ultrazvukovém vyšetření temeno-kostrční délka zárodku/plodu ≤ 55 mm) [13], 3. v případě rozhodnutí pacientky v těhotenství pokračovat, je nutné pacientku podrobně informovat o možném riziku abnormálního vývoje plodu (asi 1 % případů, popsáno je poškození centrálního nervového systému a/nebo končetin) [12], nutný je informovaný souhlas pacientky, doporučeno je podrobné zhodnocení morfologie plodu při ultrazvukovém vyšetření [16, 17] (schéma 1).

Selhání metody „Pokračující těhotenství“ bylo diagnostikováno u 2 % žen (1–3 % v jednotlivých centrech). V jednom případě byla opakována Farmakologická metoda, ale neúspěšně a následně bylo těhotenství uměle ukončeno chirurgickou metodou. V jednom případě se pacientka rozhodla v těhotenství pokračovat a porodila zdravé dítě. V ostatních případech bylo těhotenství uměle ukončeno chirurgickou metodou. Souhrn údajů o přípravcích (SmPC, Summary of Product Characteristics) uvádí celkem asi 1–2 % případů a následně by měla být preferována metoda chirurgická, protože k selhání Farmakologické metody dochází pravděpodobně v důsledku individuální nevnímavosti na účinné látky [16, 17].
„Neúplný potrat“ – diagnostika a management
„Neúplný potrat“ byl diagnostikován celkem u 7 % žen (2–11 % v jednotlivých centrech). SmPc uvádí celkem asi 2–3 % případů [16, 17]. Řadíme sem následující podjednotky: 1. přítomnost nevitálního zárodku/plodu v děložní dutině byla diagnostikována u 2 % žen (1–3 % v jednotlivých centrech) a ve většině případů byla následně provedena chirurgická intervence, SmPC uvádí přibližně 1–2 % případů a preferován by měl být expektační postup nebo podání dalšího misoprostolu (podle doporučení WHO a/nebo FIGO, jedná se však o použití registrovaného léčivého přípravku způsobem, který není v souladu se souhrnem údajů o přípravku, tzv. off-label use) [7, 8, 9, 12, 17, 20, 21], 2. jiný abnormální ultrazvukový nález v oblasti děložní dutiny event. kanálu hrdla a současně přítomnost klinických potíží byly diagnostikovány u 5 % žen (1–10 % v jednotlivých centrech), ve většině případů byla následně provedena chirurgická intervence, která ale byla často indikována pouze na základě abnormálního ultrazvukového nálezu bez přítomnosti klinických potíží, SmPC uvádí asi 1–2 % případů a chirurgická intervence by měla být indikována, pouze jsou-li přítomny klinické potíže (především silné nebo přetrvávající krvácení) [16, 17], 3. přetrvávající hodnota hCG v séru více než 1000 IU/l (pozitivní nízce senzitivní močový hCG test) nebyly ve sledovaném souboru při kontrolním vyšetření hodnoceny.
Následná chirurgická intervence
Po umělém ukončení těhotenství Farmakologickou metodou, nepřesahuje-li těhotenství 7 týdnů, byla provedena následná chirurgická intervence celkem u 7 % žen (4–12 % v jednotlivých centrech). SmPC uvádí celkem asi 5 % případů [16, 17].
ZÁVĚR
Zdravotnické zařízení provádějící farmakologické ukončení těhotenství v I. trimestru by si mělo vypracovat vlastní metodický postup v souladu s platnou legislativou, souhrnem údajů o přípravcích a doporučením odborné společnosti. Součástí metodického postupu by měl být rovněž způsob hodnocení výsledku a management. Následná chirurgická intervence by měla být provedena pouze v indikovaných případech. Hlavním cílem kontrolního vyšetření je vyloučení selhání metody „Pokračování těhotenství“ a pacientka by měla být podrobně informována o rizicích a možnostech řešení, nutný je informovaný souhlas.
MUDr. Petra Slunská
Porodnicko-gynekologická klinika LF U/ a FN
I. P. Pavlova 6
775 20 Olomouc
e-mail: strasilova.petra@seznam.cz
Korespondující autor
Prof. MUDr. Marek Ľubušký, Ph.D., MHA
Porodnicko-gynekologická klinika LF UP a FN
I. P. Pavlova 6
775 20 Olomouc
e-mail: marek@lubusky.com
Sources
1. ČESKO. Předpis č. 66/1986 Sb., Zákon České národní rady o umělém přerušení těhotenství, Sbírka zákonů České republiky. 2. ČESKO. Předpis č. 75/1986 Sb., Vyhláška, kterou se provádí zákon č. 66/1986 Sb., o umělém přerušení těhotenství, Sbírka zákonů České republiky. 3. ČESKO. Předpis č. 273/2015 Sb., Vyhláška o stanovení hodnot bodu, výše úhrad hrazených služeb a regulačních omezení pro rok 2016, Sbírka zákonů České republiky. 4. ČESKO. Předpis č. 350/2015 Sb., Vyhláška, kterou se mění vyhláška č. 134/1998 Sb., kterou se vydává seznam zdravotních výkonů s bodovými hodnotami, ve znění pozdějších předpisů, Sbírka zákonů České republiky. 5. ČESKO. Předpis č. 378/2007 Sb., Zákon o léčivech a o změnách některých souvisejících zákonů (zákon o léčivech), Sbírka zákonů České republiky. 6. Edukační materiál o bezpečném užívání a minimalizaci rizik při použití léčivých přípravků Mifegyne® a Mispregnol® (ve znění schváleném Státním ústavem pro kontrolu léčiv ze dne 11. 11. 2013 a 16. 12. 2013). 7. Fiala, C., Cameron, S., Bombas, T., et al. Early medical abortion, a practical guide for healthcare professional. Editions de Santé, 2012, ISBN 978-2-86411-268-6. 8. Gemzell-Danielson, K., Fiala, C., Agostini, A., et al. Medical abortion beyond the 1st trimester including fetal death in utero, a practical guide for healthcare Professional., Editions de Santé, 2015, ISBN 978-9553002-0-6. 9. Good practice guidelines: Medical termination of Pregnancy, Haute Autorité de Santé, 2010. 10. Lubušký, M., Procházka, M., Šimetka, O., Holusková, I. Doporučení k provádění prevence RhD aloimunizace u RhD negativních žen. Doporučený postup ČGPS ČLS JEP. Čes Gynek, 2013, 78, 2, s. 132–133. 11. Metodický pokyn ČGPS ČLS JEP. Farmakologické ukončení těhotenství do 63. dne amenorey (gestačního stáří). Čes Gynek, 2014, 78, 2, s. 240–241. 12. Morris, JL., Winikoff, B., Dabash, R., et al. FIGO‘s updated recommendations for misoprostol used alone in gynecology and obstetrics. Int J Gynaecol Obstet, 2017, 138, 3, p. 363–366. 13. Orioli, IM., Castilla EE. Epidemiological assessment of misoprostol teratogenicity. BJOG, 2000, 107, 4, p. 519–523. 14. Papageorghiou, AT., Kennedy, SH., Salomon, LJ., et al. International standards for early fetal size and pregnancy dating based on ultrasound measurement of crown-rump length in the first trimester of pregnancy. International Fetal and Newborn Growth Consortium for the 21st Century (INTERGROWTH-21st). Ultrasound Obstet Gynecol, 2014, 44, 6, p. 641–648. 15. Strašilová, P., Durdová, V., Kratochvílová, T., Ľubušký, M. Farmakologické ukončení těhotenství v I. trimestru. Postgrad Med, 2016, 18, 4, s. 381–390. 16. SÚKL. Souhrn údajů o přípravku, Mifegyne 200mg tablety. 17. SÚKL. Souhrn údajů o přípravku, Mispregnol 400 mikrogramů tablety. 18. SÚKL. Souhrn údajů o přípravku Medabon. Kombinované balení tablety 200 mg mifepristonu a 4 vag. tablet 0,2 mg misoprostolu. 19. SÚKL. Informace o registraci přípravků určených k umělému ukončení těhotenství Mifegyne, Mispregnol (25. 6. 2013), Medabon (27. 6. 2013) a rozhodnutí o zařazení do kategorie: výdej pouze na lékařský předpis s omezením. 20. The care of women requesting induces abortion (Evidence-based Clinical Guideline Number 7). Royal College of Obstetrics and Gynecologists UK, November 2011. 21. WHO. Safe abortion: technical and policy guidance for health systems. World Health organisation, Second ed., 2012, ISBN 978-92-4-154843-4.
Labels
Paediatric gynaecology Gynaecology and obstetrics Neonatology Paediatrics Reproduction medicineArticle was published in
Czech Gynaecology

2017 Issue 5
Most read in this issue
- Jaké je riziko recidivy sestupu pánevních orgánů po vaginální hysterektomii s poševními plastikami?
-
Screeningové vyšetření endometriálních NK buněk u vybraných infertilních pacientek
1. část – metodika a průběžné výsledky - Selektivní fetoredukce u monochoriálních gravidit komplikovaných vrozenou vývojovou vadou jednoho z plodů: management a výsledky péče
- Endometrióza a kvalita života
