Nádorová onemocnění u dětí narozených s vrozenou vadou Aktuální data v České republice
Tumors in children with birth defects. Current data from the Czech Republic
Aim of study:
An analysis of birth defects incidences in a co-incidence with children age tumors in the Czech Republic in 1994 – 2005. Some bio-social factors (maternal age, birth weight, gestational week at birth) and their roles were studied as well.
Typ of study:
Retrospective demografic-epidemiological analysis of birth defects and children age tumors incidences in children born in the Czech Republic during 1994 – 2005.
Material and methods:
Data from the National Birth Defects Register and National Oncological Register (both run in the Institute for Health Information and Statistics) in the Czech Republic were used along with some additional data from the Register of newborns and Register of mothers at childbirth. Out of these data, a group of children with both birth defect and tumor was analyzed according to particular diagnoses and to some selected bio-social factors. Out of the total number 1707 children with tumor (934 (54.7%) boys and 773 (45.3%) girls) were 1572 children without birth defect and 135 with both tumor and birth defect. Total number of children with birth defect were 39 197 (39 059 live births and 138 stillbirths), 22 741 (58.1%) boys and 16 435 (41.9%) girls (in 21 cases the sex was not specified). In these children totally 53 539 birth defect diagnoses were registered (30 739 in boys, 22 781 in girls and 19 in children with unspecified sex).
Results:
In 1572 children without birth defect and with tumor, a mean age at time of tumor diagnosis was 3.6 years, in 135 children with both tumor and birth defect was 2.2 years, which is significantly lower (p<0.001, Mann-Whitney U test). No statistically significant difference was found in birthweight and birthlenght and gestational week and maternal age at time of delivery. An increased frequency of tumors in the group of children with birth defect was found in groups mesothelial tumors (C45 – C49), tumors of urinary tract (C64 – C68) and tumors of head and neck (C00 – C14, C30 – C31). On the other hand, a decreased tumor frequency in the group of children with birth defect was found in groups of lymfoid and haematopoietic tumors ((C81 – C96) and tumors of eye and brain (C69 – C72). As a risk factor of tumorigenesis in in children with birth defect was a birth defect from groups of defects of cardiovascular system, uropoietic system, chromosal aberrations and other unspecified defects. In children with both birth defect and tumor a decreased survival rate (p=0.0437, Log-rank test) was found. A decreased survival rate was also confirmed after tumor diagnosis, although this decrease was not statistically significant (p=0.2021, Log-rank test). There is also a highly statistically significant difference (p<0.001, Log-rank test) in survival between groups with and without a birth defect prior to tumor diagnosis.
Conclusions:
A higher risk of tumorigenesis in children with birth defect (compared to children without birth defect) was confirmed. There was also a lower survival in a group of children with tumor and birth defect compared to those with tumor and without birth defects. A higher risk of tumorigenesis in some types of birt defects was also found.
Key words:
birth defect, incidence, tumor, Czech Republic.
Autoři:
Šípek 1,2; J. Mališ 3,4; J. Štěrba 5,6; J. Mužík 7; V. Gregor 1,8; Z. Štembera 9; J. Horáček 1,10; V. Bajčiová 5,6; T. Kepák 5,6; A. Šípek jr. 11; P. Langhammer 12; L. Petržílková 12; E. Vanková 12; J. Wiesnerová 12
Působiště autorů:
Oddělení lékařské genetiky, Fakultní Thomayerova nemocnice, Praha, ředitel MUDr. K. Filip, CSc., MBA
1; Sanatorium PRONATAL, odborný vedoucí doc. MUDr. T. Mardešić, CSc.
2; Klinika dětské hematologie a onkologie, 2. LF UK, Praha, děkan doc. MUDr. O. Hrušák, Ph. D.
3; Klinika dětské hematologie a onkologie, Fakultní nemocnice Motol, Praha, ředitel JUDr. ing. M. Ludvík, MBA
4; Klinika dětské onkologie, Fakultní nemocnice, Brno, ředitel MUDr. R. Kraus, MBA
5; Klinika dětské onkologie, LF MU, Brno, děkan prof. MUDr. J. Žaloudík, CSc.
6; Institut biostatistiky a analýz, Masarykova univerzita, ředitel doc. RNDr. L. Dušek, Ph. D.
7; Institut postgraduálního vzdělávání ve zdravotnictví, Praha, Katedra lékařské genetiky, ředitel MUDr. Z. Hadra
8; Ústav pro péči o matku a dítě, ředitel doc. MUDr. J. Feyereisl, CSc.
9; Gennet, Praha, vedoucí MUDr. D. Stejskal
10; 1. LF UK, Praha, děkan prof. MUDr. T. Zima, DrSc., MBA
11; Ústav zdravotnických informací a statistiky České republiky, ředitelka Mgr. V. Mazánková
12
Vyšlo v časopise:
Ceska Gynekol 2009; 74(2): 105-117
Kategorie:
Původní práce
Souhrn
Cíl studie:
Hlavním cílem tohoto projektu je analýza incidencí vrozených vad v koincidenci s analýzou výskytu nádorových onemocnění dětského věku v České republice v letech 1994 – 2005. Dále jsme analyzovali vzájemné souvislosti, především některé proměnné biosociálního charakteru (věk matky, porodní hmotnost, týden těhotenství při narození).
Typ studie:
Retrospektivní demograficko-epidemiologická analýza incidencí vrozených vad a nádorů dětského věku z konsekutivní řady narozených v České republice v období 1994 – 2005.
Materiál a metodika:
V práci byla použita především data z Národního registru vrozených vad (NRVV) a Národního onkologického registru (NOR). Oba tyto registry jsou vedené v Ústavu zdravotnických informací a statistiky (ÚZIS) České republiky a oba jsou také součástí povinného registračního systému České republiky (NZIS – Národní zdravotnický informační systém). Některé doplňující údaje pak byly čerpány z Registru novorozenců a z Registru rodiček, taktéž vedených v ÚZIS. Z těchto dat jsme zpracovali dva základní soubory – soubor dětí s diagnostikovaným nádorovým onemocněním a soubor dětí, u kterých byla diagnostikována vrozená vada. Analyzovali jsme pak průnik těchto dvou souborů – tedy děti, u kterých byla diagnostikována vrozená vada a zároveň onemocněly benigním či maligním nádorem. Provedli jsme srovnávací analýzu těchto souborů, jak podle diagnóz, tak i podle biosociálních proměnných.
Z celkového počtu 1707 dětí s nádorem bylo 934 chlapců (54,7 %) a 773 dívek (45,3 %). Z tohoto celkového počtu bylo 1572 dětí s nádorovým onemocněním a bez přítomnosti vrozené vady a 135 dětí s diagnózou nádorového onemocnění a vrozené vady. Podíl mužů je menší ve skupině pacientů s nádorem a VV oproti skupině s nádorem bez VV. Celkový počet dětí, u kterých byla diagnostikována vrozená vada byl 39 197. Z tohoto počtu bylo 39 059 živě narozených a 138 mrtvě narozených dětí. Rozdělení podle pohlaví bylo 22 741 celkem narozených chlapců (58,1 %) a 16 435 dívek (41,9 %) (u 21 případů nebylo pohlaví známé). U těchto narozených dětí bylo registrováno celkem 53 539 diagnóz vrozené vady, z toho 30 739 u chlapců a 22 781 u dívek (19 diagnóz bylo u dětí bez určení pohlaví).
Výsledky:
Z celkového počtu 1707 dětí s nádorem bylo 1572 dětí s nádorovým onemocněním a bez přítomnosti vrozené vady a 135 dětí s diagnózou nádorového onemocnění a vrozené vady. Ve skupině dětí bez VV byl průměrný věk při stanovení diagnózy 3,6 roku a ve skupině dětí s nádorem i s vrozenou vadou 2,2 roku. Věk stanovení diagnózy nádorového onemocnění je tedy významně nižší ve skupině pacientů s VV ve srovnání s pacienty bez VV. Tento rozdíl je statisticky vysoce významný (p<0,001, Mannův-Whitneyho U test). Dalšími sledovanými parametry byly porodní hmotnost a délka, gestační stáří a věk matky v době porodu. Při hodnocení těchto markerů nebyly zjištěny statisticky významné rozdíly mezi skupinami dětí s nádorem bez VV a dětí s nádorem a VV. Při analýze podle jednotlivých skupin diagnóz nádorového onemocnění jsme nalezli vyšší zastoupení nádorů u dětí s vrozenou vadou – především ve skupinách ZN mezoteliálních a měkkých tkání (C45-C49), ZN močového ústrojí (C64-C68) a ZN hlavy a krku (C00-C14, C30-C31). Méně jsou u dětí s vrozenou vadou zastoupeny nádory ve skupinách ZN lymfoidní, hematopoetické a příbuzné tkáně (C81-C96) a ZN oka, mozku a jiných částí CNS (C69-C72). Naopak u skupiny dětí s vrozenou vadou jsou pro vznik nádorového procesu více rizikovou skupinou děti s vrozenou vadou oběhového systému (srdeční vady), s vrozenou vadou uropoetického systému, skupina „jiné vrozené vady“ a skupina vrozených chromozomálních aberací.
Pro pacienty s nádorem a s VV bylo zjištěno horší celkové přežití (p=0,0437, Log-rank test). Pacienti s nádorem a s VV mají i horší přežití po stanovení diagnózy nádorového onemocnění, tento rozdíl ale není statisticky významný (p=0,2021, Log-rank test). Pacienti s nádorem a s VV mají i kratší dobu do diagnózy nádorového onemocnění. Mezi pacienty bez VV a pacienty s VV je pak statisticky vysoce významný rozdíl v době do diagnózy nádoru (p<0,001, Log-rank test).
Závěr:
V naší studii jsme analyzovali data z konsekutivní řady narozených dětí v České republice v období 1994-2005. Z celkového počtu dětí narozených s vrozenou vadou a ze souboru dětí s nádorovým onemocněním byla analyzována data u 135 dětí. Zjistili jsme vyšší riziko vzniku nádorového onemocnění u dětí s vrozenou vadou oproti ostatní nezatížené populaci. Ve skupině dětí s vrozenou vadou a nádorovým onemocněním bylo horší přežití celkové i po diagnóze nádorového onemocnění oproti skupině dětí pouze s nádorovým onemocněním a bez vrozené vady. Nalezli jsme také vyšší riziko vzniku nádorového onemocnění u některých diagnóz vrozené vady.
Klíčová slova:
vrozená vada, nádorové onemocnění, Česká republika.
ÚVOD A CÍLE
Mezi teratogenezí a karcinogenezí již byly prokázány určité vzájemné vazby. V některých studiích onkologických případů bylo zjištěn zvýšený výskyt vrozených vad – u benigních nádorů až 2krát častěji než u maligních. U benigních nádorů se udává častější výskyt vrozených vad urogenitálního a gastrointestinálního traktu. U maligních tumorů jsou naopak častěji popisovány vrozené vady respiračního traktu. Navíc skutečnost, že jedinci s VV onemocní také nádorovým onemocněním, je také známa. U některých vrozených vad a syndromů je asociace s nádory jednoznačně prokázaná, u jiných je potřeba ještě dalších studií k ověření této souvislosti. Zhoubné nádory dětského věku představují sice jen 1 % až 3 % všech nádorů, které se vyskytují v lidské populaci, ale jsou druhou nejčastější příčinou úmrtí v tomto věkovém období. Procento nádorů, které postihují děti a které jsou jednoznačně spojeny s vrozenými vývojovými vadami, je velmi nízké. Diagnostika fenotypicky patrných vývojových vad, podpořená cytogenetickou analýzou prokázala pestré spektrum vrozených syndromů, které jsou někdy více, jindy méně spojeny s rizikem vzniku zhoubných nádorových onemocnění. Incidence vrozených vad (VV) jsou součástí povinné registrace v ČR. Podle posledních výsledků analýz incidencí vrozených vad jako celku postihují v České republice (ČR) zhruba 3,5-4 % novorozenců.
Hlavním cílem tohoto projektu je analýza incidencí vrozených vad v koincidenci s analýzou výskytu nádorových onemocnění dětského věku v České republice v letech 1994 – 2005. Dále jmse analyzovali vzájemné souvislosti, především některé proměnné biosociálního charakteru (věk matky, porodní hmotnost, týden těhotenství při narození) a přežívání postižených dětí.
MATERIÁL A METODIKA
Retrospektivní demograficko-epidemiologická analýza incidencí vrozených vad a incidencí nádorů dětského věku. V práci byla především použita data z Národního registru vrozených vad (NRVV) a Národního onkologického registru (NOR). Oba tyto registry jsou vedené v Ústavu zdravotnických informací a statistiky (ÚZIS) České republiky a oba jsou také součástí povinného registračního systému České republiky (NZIS – Národní zdravotnický informační systém). Některé doplňující údaje byly pak čerpány z Registru novorozenců a z Registru rodiček, taktéž vedených v ÚZIS.
Z NOR ČR (stav k 9/2007) byly vybrány případy s rokem narození 1994 – 2005 bez ohledu na rok stanovení diagnózy ZN, celkem 1027 případů. V NOR ČR je poslední uzavřený rok 2005. Ze souboru pacientů klinických center léčby dětských onkologických pacientů (FN Motol a FN Brno, celkem 6376 záznamů) bylo doplněno 711 nádorových onemocnění dětí s rokem narození 1994 a více bez ohledu na rok stanovení diagnózy, které nebyly nalezeny v NOR ČR. K těmto případům byly dohledány požadované údaje z dalších registrů (Národní registr vrozených vad, Národní registr novorozenců, Národní registr rodiček) vždy na základě shody celého rodného čísla. Cílem bylo porovnat údaje z celorepublikových statistických údajů a porovnat je s publikovanými údaji o jiných početnějších populacích. V této první fázi analýzy jsme porovnávali a hodnotili případné statistické rozdíly u jedinců s nádory a skupiny dětí se současným výskytem VVV a nádorovými chorobami: Celkem bylo hodnoceno a porovnáno 1707 dětí s nádorovým onemocněním, z nichž 135 (7,9 %) mělo současně vrozenou vývojovou vadu (VV).
Definice základního souboru pacientů je uvedena v tabulce 1a.

VÝSLEDKY
Z celkového počtu 1707 dětí s nádorem bylo 934 chlapců (54,7 %) a 773 dívek (45,3 %). Z tohoto celkového počtu bylo 1572 dětí s nádorovým onemocněním a bez přítomnosti vrozené vady a 135 dětí s diagnózou nádorového onemocnění a vrozené vady. Podíl mužů je menší ve skupině pacientů s nádorem a VV oproti skupině s nádorem bez VV. Rozdíl v zastoupení mužů / žen u těchto skupin pacientů je statisticky významný (p=0,0317, Binomický test) – viz graf 1 a tabulku 1b. Jako další jsme hodnotili věk postižených dětí při stanovení diagnózy. U jednoho pacienta nebylo datum diagnózy známé. Z celkového počtu 1571 hodnocených případů byl průměrný věk při stanovení diagnózy nádorového onemocnění 3,5 roku. Ve skupině dětí bez VV byl průměrný věk 3,6 roku a ve skupině dětí s nádorem i vrozenou vadou 2,2 roku. Věk stanovení diagnózy nádorového onemocnění je tedy významně nižší ve skupině pacientů s VV ve srovnání s pacienty bez VV. Tento rozdíl je statisticky vysoce významný (p<0,001, Mannův-Whitneyův test) – graf 2 a tabulka 2.



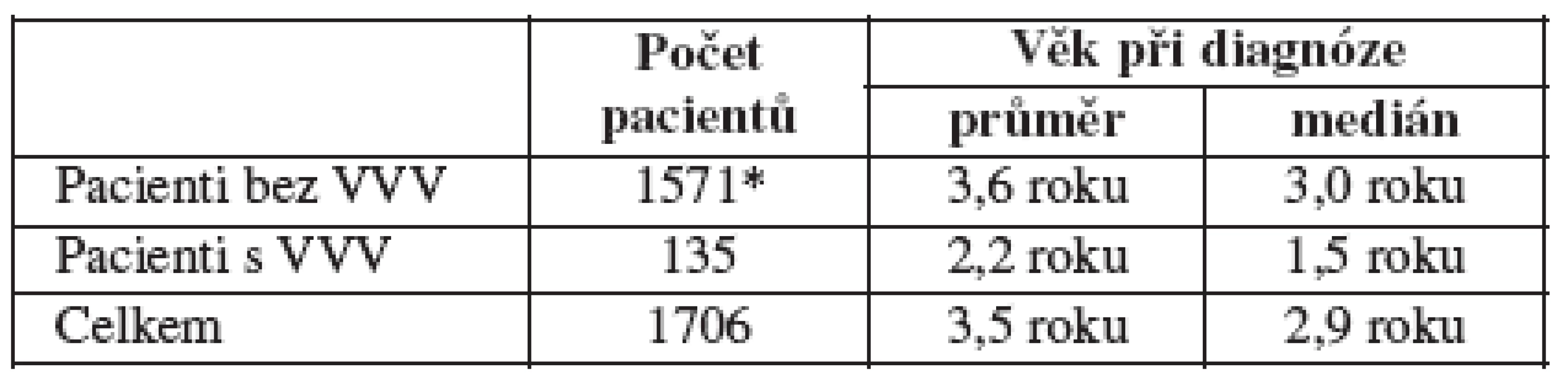
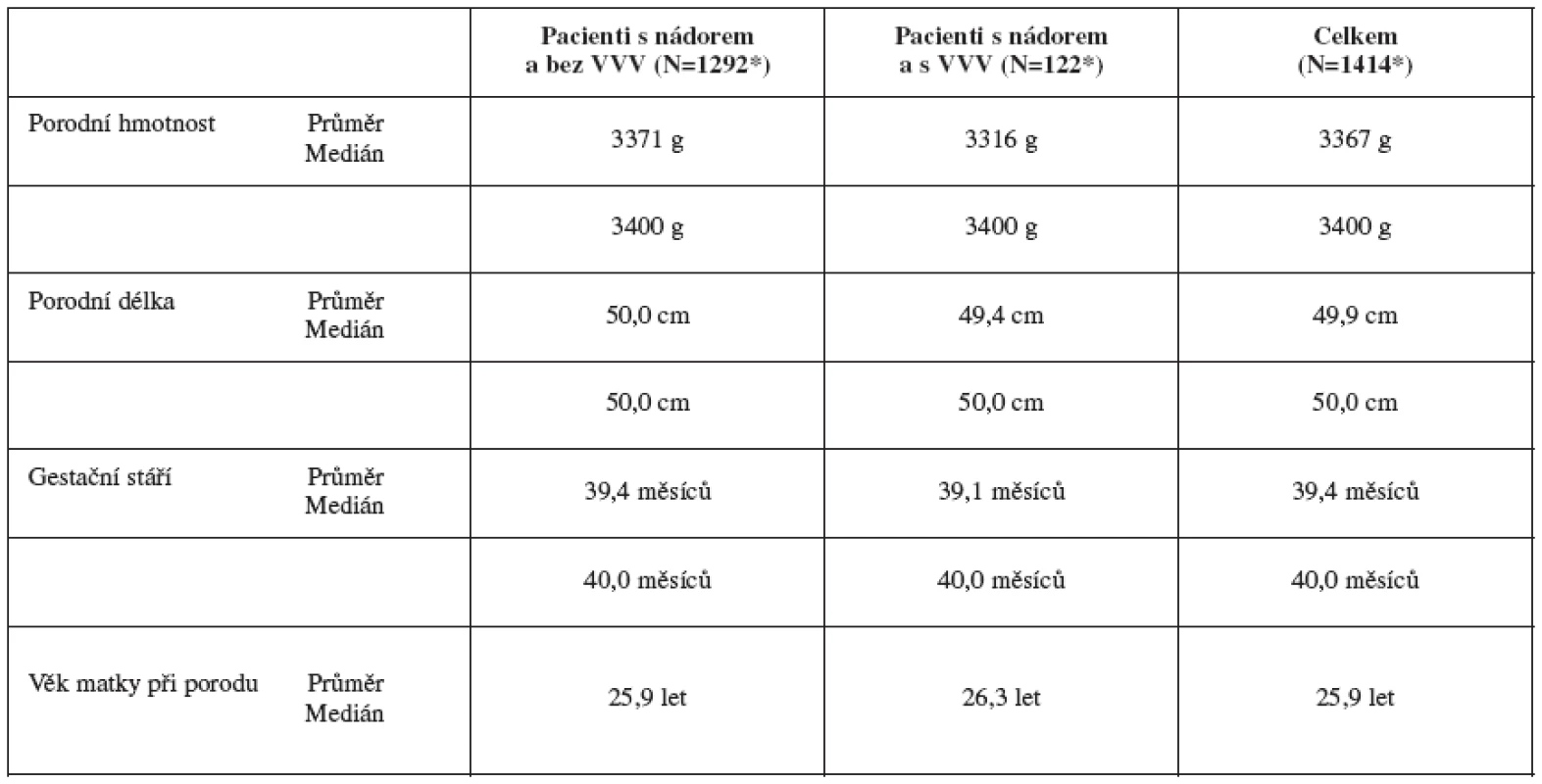
Dalšími sledovanými parametry byly porodní hmotnost a délka, gestační stáří a věk matky v době porodu. Celkem u 293 pacientů (u 280 bez VV a u 13 s VV) není znám údaj o porodní hmotnosti, porodní délce, gestačním stáří a věku matky. Při hodnocení těchto markerů nebyly zjištěny statisticky významné rozdíly mezi skupinami dětí s nádorem bez VV a dětí s nádorem a VV – tabulka 3.
Následně jsme hodnotili charakteristiky nádorových onemocnění v našem souboru. Z celkového počtu 1707 případů bylo 10 dětí s opakovanými (vícečetnými) nádory (0,6 %). V souboru dětí bez VV bylo zachyceno 7 případů (0,4 %), ale v souboru dětí s VV to byly 3 případy (2,2 %). Četnost sekundárních / vícečetných malignit je tedy u pacientů s VV vyšší než u pacientů bez VV. Tento rozdíl v četnosti je statisticky významný (p=0,0063, Binomický test) – tabulka 4.

Při rozboru souboru dětí s nádorovým onemocněním jsme provedli rozdělení do 14 skupin diagnóz podle lokalizace nádorů a jejich charakteristik. Tabulka 5a ukazuje absolutní počty v těchto skupinách, zvláště pro děti pouze s nádorovým onemocněním a pro děti s nádorovým onemocněním a vrozenou vadou. Hodnoty v závorkách uvádí počty pacientů, u nichž je daná diagnóza sekundární / vícečetnou malignitou. Nejde tedy o počet z čísla před závorkou, jde o nové případy malignit. Následná tabulka 5b prezentuje procentuální zastoupení v jednotlivých skupinách odděleně pro oba podsoubory. Tabulka zobrazuje vážené podíly typů nádorů, nejde tedy o zastoupení pacientů s daným typem nádoru. V zastoupení skupin diagnóz u pacientů s VV a u pacientů bez VV je statisticky významný rozdíl (p=0,0027, χ2 test). Názorně tyto rozdíly ukazuje graf 3. Z grafu je mimo jiné patrné, že vyšší zastoupení nádorů u dětí s vrozenou vadou je především ve skupinách ZN mezoteliálních a měkkých tkání (C45-C49), ZN močového traktu (C64-C68) a ZN hlavy a krku (C00-C14, C30-C31). Naopak méně zastoupeny jsou nádory u dětí s vrozenou vadou ve skupinách ZN lymfoidní, hematopoetické a příbuzné tkáně (C81-C96) a ZN oka, mozku a jiných částí CNS (C69-C72).



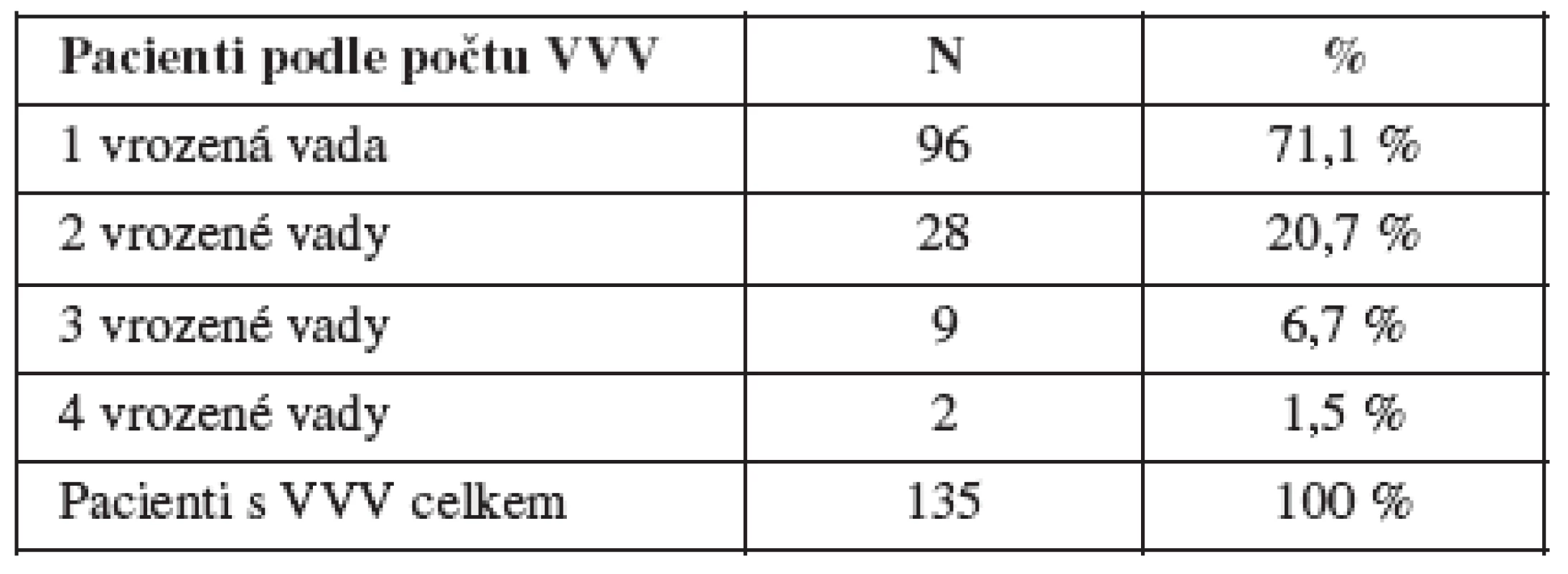
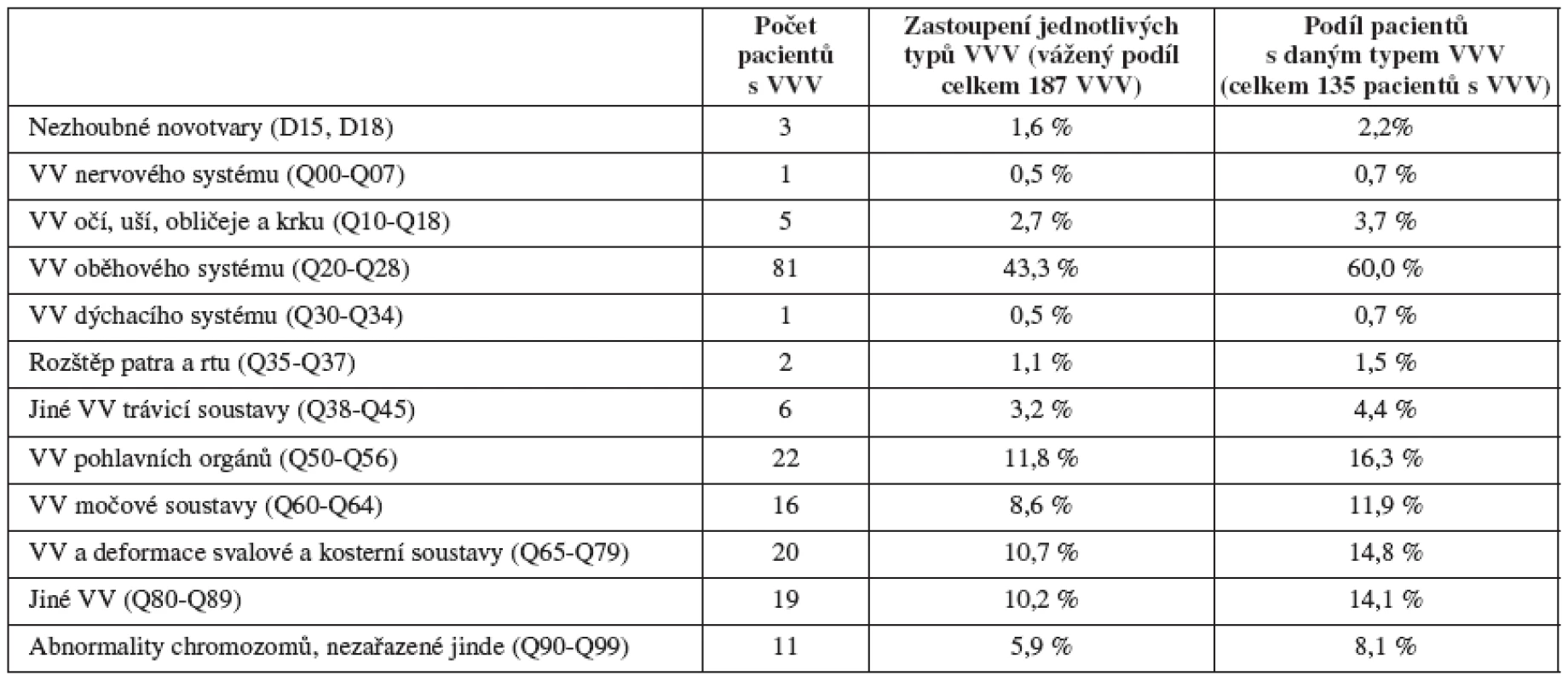
Z pohledu vrozených vad jsme vycházeli z celkového souboru 39 197 dětí narozených v ČR v období 1994 až 2005 s vrozenou vadou. Z tohoto počtu bylo 39 059 živě narozených a 138 mrtvě narozených dětí. Rozdělení podle pohlaví bylo 22 741 celkem narozených chlapců (58,1 %) a 16 435 dívek (41,9 %) (u 21 případů nebylo pohlaví známé). U těchto narozených dětí bylo registrováno celkem 53 539 diagnóz vrozené vady, z toho 30 739 u chlapců a 22 781 u dívek (19 diagnóz bylo u dětí bez určení pohlaví). V celém souboru dětí narozených s vrozenou vadou připadalo na 1 postižené dítě 1,37 diagnózy vrozené vady. V našem analyzovaném souboru (135 dětí s vrozenou vadou a nádorovým onemocněním) byl počet diagnóz VV na jedno dítě 1,39 (n.s.) – tabulka 6, která ukazuje absolutní počty a procenta podle počtu diagnóz u postiženého dítěte. Dále jsme se zaměřili na rozdělení dětí s vrozenou vadou do skupin podle jednotlivých diagnóz. V tabulce 7 je ukázáno procentuální zastoupení diagnóz VV jak podle počtu dětí, tak podle počtu diagnóz. Z grafu 4 je patrné, že více rizikovou skupinou pro vznik nádorového procesu jsou děti s vrozenou vadou oběhového systému (srdeční vady), s vrozenou vadou uropoetického systému, skupina „jiné vrozené vady“ (kam se řadí některé nechromozomální syndromy) a skupina vrozených chromozomálních aberací.

Vzájemné souvislosti obou skupin jsou uvedeny v následujících tabulkách 8a a 8b. Z tabulek jsou zřejmé určité vzájemné souvislosti. Například nejvíce riziková skupina vrozených vad (srdeční vady) mají nejvyšší zastoupení pro nádory ZN lymfoidní, hematopoetické a příbuzné tkáně (C81-C96) a ZN mezoteliálních a měkkých tkání (C45-C49). Pro skupinu „jiné vrozené vady“ jsou to opět nádory ze skupiny ZN mezoteliálních a měkkých tkání (C45-C49). U skupiny vrozených chromozomálních aberací jsou to nádory ze skupiny ZN lymfoidní, hematopoetické a příbuzné tkáně (C81-C96).


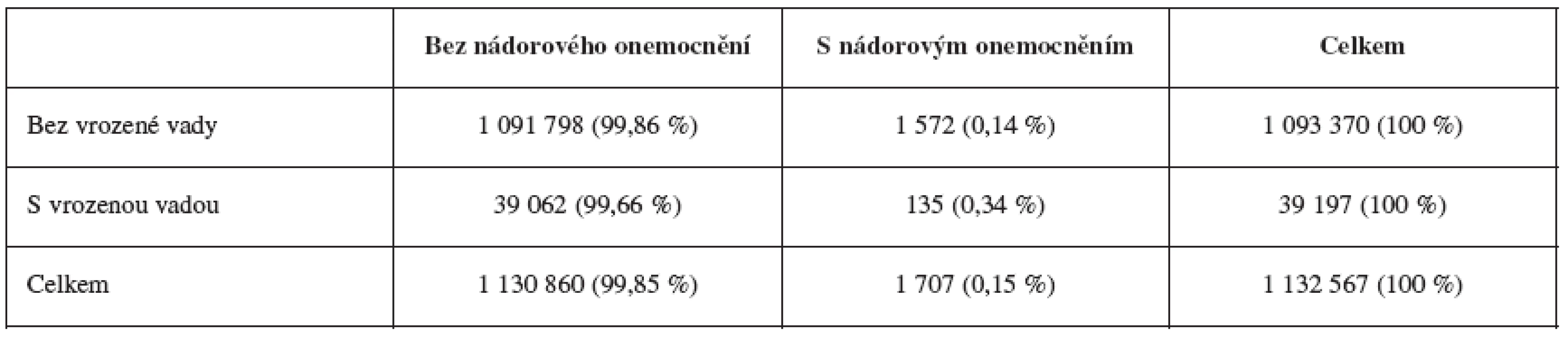
Další provedenou analýzou bylo stanovení rizika vzniku nádorových onemocnění u dětí s vrozenými vadami v porovnání s dětmi bez vrozených vad. V České republice se v letech 1994–2005 narodilo celkem 1 132 567 dětí, ze 1 093 370 dětí bez vrozené vady mělo dále 1 572 dětí nádorové onemocnění, zatímco mezi 39 197 dětmi s vrozenou vadou byl nádor diagnostikován u 135 z nich (viz tabulku 9). Zjištěné odds ratio (poměr šancí) vzniku nádorových onemocnění u dětí s vrozenou vadou je 2,40 (2,01–2,86) a je statisticky významné (p<0,001, Logistická regrese).
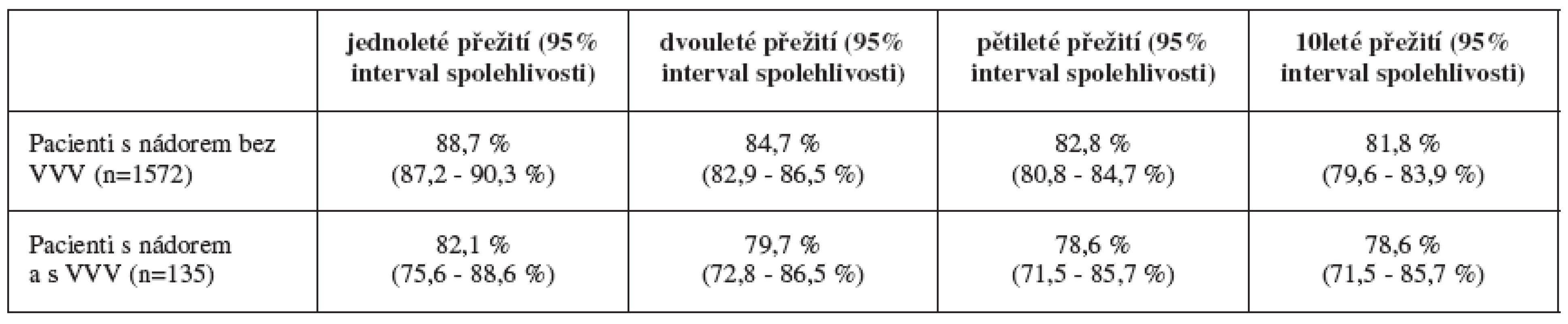
V závěrečné fázi jsme hodnotili přežívání dětí, diferencovaně pro obě sledované skupiny. Na grafu 5 jsou ukázány výsledky zpracování. Použili jsme analýzu celkového přežití pacientů podle Kaplan-Meiera. V této analýze je celkovým přežitím myšlena doba od narození do dne úmrtí nebo do dne posledního sledování pacienta. Pacienti s nádorem a s VV mají horší celkové přežití. Mezi pacienty s nádorem bez VV a pacienty s nádorem a s VV je pak statisticky významný rozdíl v celkovém přežití (p=0,0437, Log-rank test). Dále jsme hodnotili přežití pacientů po stanovení diagnózy nádorového onemocnění. Výsledky této analýzy jsou ukázány v tabulce 10 a na grafu 6. Pacienti s nádorem a s VV mají horší přežití po stanovení diagnózy nádorového onemocnění. Mezi pacienty s nádorem bez VV a pacienty s nádorem a s VV však není statisticky významný rozdíl v přežití po stanovení diagnózy nádorového onemocnění (p=0,2021, Log-rank test). Pokud jde o časový interval do diagnózy nádorového procesu, i zde jsme využili analýzy podle Kaplan-Meiera. V této analýze je dobou do diagnózy nádorového onemocnění myšlena doba od narození do potvrzení nádoru. Pacienti s VV mají kratší dobu do diagnózy nádorového onemocnění. Mezi pacienty bez VV a pacienty s VV je pak statisticky vysoce významný rozdíl v době do diagnózy nádoru (p<0,001, Log-rank test). Tento výsledek je prezentován na posledním grafu 7.



DISKUSE
Mezi teratogenezí a karcinogenezí byly již prokázány určité vzájemné vazby. Literárně se udává zvýšený výskyt vrozených vad u nádorových procesů – u benigních nádorů až 2krát častěji než u maligních. U benigních nádorů se udává častější výskyt vrozených vad urogenitálního a gastrointestinálního traktu. U maligních tumorů jsou naopak častěji popisovány vrozené vady respiračního traktu. Skutečnost, že jedinci s VV onemocní také ZNO, je dostatečně známa. U některých vrozených vad a syndromů je asociace s nádory již prokázaná, u jiných je potřeba ještě dalších studií. Zhoubné nádory, které se vyskytují ve věkovém období 0-18 let, představují sice jen 1 % až 3 % všech nádorů, které se vyskytují v lidské populaci a i přes trvale se zlepšující léčebné výsledky, jsou nádory druhou nejčastější příčinou úmrtí v tomto věkovém období. Procento nádorů, které postihují děti a které jsou jednoznačně spojeny s vrozenými vývojovými vadami, je relativně nízké.
Nicméně bylo již v některých studiích prokázáno zvýšené riziko vzniku nádorového onemocnění u dětí postižených vrozenou vadou. Byly provedeny srovnávací studie, ktetré toto riziko prokázaly u vrozených vad jako celku nebo i podle jednotlivých diagnóz vrozené vady.
V některých studiích byla prokázána zvýšená rizika vzniku i pro některé diagnózy nádorových onemocnění. Diagnostika fenotypicky patrných vývojových vad podpořená cytogenetickou analýzou prokázala pestré spektrum vrozených syndromů, které jsou někdy více, jindy méně spojeny s rizikem vzniku zhoubných nádorových onemocnění.
Nejznámější kombinace vrozených vad (syndromů) a nádorových onemocnění: Downův syndrom (trizomie 21) – riziko vzniku leukémií přibližně 1/100 dětí s trizomií 21, obvyklý poměr 80 % lymfoidních a 20 % myeloidních leukémií je u Downova syndromu posunut na 60% lymfoidních a 40 % myeloidních.
Další známou souvislostí je WAGR syndrom: Wilmsův nádor, aniridie, genitální malformace a mentální retardace. U 1 % až 3 % dětí s Wilmsovým nádorem je přítomna aniridie. Zvláštní kapitolou jsou tzv. fakomatózy (např. neurofibromatóza-1), autozomálně dominantně dědičné vady, které mohou být až v 10 % provázeny vznikem nádorových chorob.
- V naší studii jsme prokázali vyšší riziko vzniku nádorového onemocnění u dětí s vrozenou vadou.
- Perinatální údaje: Mezi oběma skupinami nebyl zjištěn žádný statistický rozdíl, a to ani v porodní hmotnosti, gestačním stáří při porodu, ani věku matky.
- Věk při stanovení diagnózy nádorového onemocnění – významný rozdíl v neprospěch skupiny s VVV – tyto děti měly medián stanovení dg. 1,5 roku v porovnání se skupinou bez VV – 3,0 roky.
- Vzájemná analýza VVV a jednotlivých skupin nádorů prokazuje významnou incidenci mezenchymálních nádorů a nádorů uropoetického traktu s některými typy vrozených vad. Bylo nalezeno zvýšené riziko pro vznik nádorového onemocnění pro některé typy vrozených vad – vrozené vady srdeční, vrozené vady uropoetického traktu, nechromozomální syndromy a vrozené chromozomální aberace.
- Léčebné výsledky prokázaly statisticky významně horší přežití u skupiny, kde se současně vyskytují nádory a VVV.
ZÁVĚR
V naší studii jsme analyzovali data z konsekutivní řady narozených dětí v České republice v období 1994 až 2005. Z celkového počtu dětí narozených s vrozenou vadou a ze souboru dětí s nádorovým onemocněním byla analyzována data u 135 dětí. Zjistili jsme statisticky významně vyšší riziko vzniku nádorového onemocnění u dětí s vrozenou vadou oproti ostatní nezatížené populaci. Ve skupině dětí s vrozenou vadou a nádorovým onemocněním bylo horší přežití celkové i po diagnóze nádorového onemocnění oproti skupině dětí pouze s nádorovým onemocněním a bez vrozené vady. Nalezli jsme také vyšší riziko vzniku nádorového onemocnění u některých diagnóz vrozené vady. Tato první analytická studie prokázala významný vliv koincidujících VV na léčebné výsledky, především u embryonálních nádorů. Dále prokázala, že tato koincidence představuje významnou část nemocných s nádorovými chorobami a že vyžaduje další podrobnou evaluaci.
Poděkování autorů všem spolupracovníkům za poskytnutí dat o vrozených vadách a jejich prenatální a postnatální diagnostice.
Práce byla podpořena grantem IGA MZ ČR – NR/9013 – 3.
MUDr. Antonín Šípek, CSc.
Oddělení lékařské genetiky
Fakultní Thomayerova nemocnice s poliklinikou
Vídeňská 800
140 59 Praha 4
e-mail: registrvvv@vrozene-vady.cz
http://www.vrozene-vady.cz
Zdroje
1. Agha, MA., Williams, JI., Marrett, L., et al. Congenital abnormalities and childhood cancer. A cohort linkage study. Willey InterScience - Published on line 15. March 2005, p. 11939-1948.
2. Altmann, AE., Halliday, JL, Giles, GG. Association between congenital malformations and childhood cancer. A register based case-control study. Br J Cancer, 1998, 78, p. 1244–1249.
3. Blot, WJ., Stiller, CA., Kinnier-Wilson, LM. Oral clefts and childhood cancer. Lancet, 1980, 1, p. 722.
4. Donnai, D., Winter, RM. Congenital malformations syndromes. Chapman and Hall Medical.1995.
5. Evans, G., Burnell, L., Campbell, R., et al. Congenital anomalies and genetic syndromes in 173 cases of medulloblastoma Med Pediatr Oncol, 1993, 21, p. 433-434.
6. Fong, C., Brodeur, GM. Down’s syndrome and leukemia: epidemiology, genetics, cytogenetics and mechanisms of leukemogenesis. Cancer Genet Cytogenet, 1987, 28, p. 55–76.
7. Foulkes, WD., Buu, PN., Filiatrault, D., et al. Excess of congenital abnormalities in French-Canadian children with neuroblastoma: a case series study from Montreal. Med Pediatr Oncol, 1997, 29, p. 272–279.
8. Friedman, JM. Genetics and Epidemiology, Congenital Anomalies and Cancor. Am J Hum Genet, 1997, 60, p. 469-473.
9. Kobayashi, N., Furukawa, T., Takatsu, T. Congenital anomalies in children with malignancy. Paediatr Univ Tokyo, 1968, 16, p. 1–7.
10. Leck, I. Congenital malformations and childhood neoplasm. J Med Genet, 1997, 14, p. 321-326.
11. Mann, JR., Dodd, HE., Draper, GJ., et al. Congenital abnormalities in children with cancer and their relatives: results from a case-control study (IRESCC). Br J Cancer, 1993, p. 357-363.
12. Mehes, K., Signer, E., Pluss, HJ., et al. Increased prevalence of minor anomalies in childhood malignancy. Eur J Pediatr, 1985, 144, p. 243-249.
13. Mertens, AC., Wen, W., Davies, SM., et al. Congenital abnormalities in children with acute leukemia: a report from the Children’s Cancer Group. J Pediatr, 1998, 133, p. 617–623.
14. Mili, F., Khoury, MJ., Flanders, DW., et al. Risk of childhood cancer for infants with birth defects: a record linkage study. Am J Epidemiol, 1993, 137, p. 629–638.
15. Narod, SA., Hawkins, MM., Robertson, CM., et al. Congenital anomalies and childhood cancer in Great Britain. Am J Hum Genet, 1997, 60, p. 474–485.
16. Narod, SA., Stiller, C., Lenoir, GM. An estimate of the heritable fraction of childhood cancer. Br J Cancer, 1991, 63, p. 993–999.
17. Robison, LL., Swanson, T., Day, D., et al. Renal anomalies in childhood acute lymphoblastic leukemia. N Engl J Med, 1982, 307, p. 1086-1087.
18. Shashidhar Pasi, G., Lewandowski, Jr. RC., Borgaonkar, DS. Handbook of chromosomal syndromes. Willey-Liss, 2003.
19. Stiller, CA., Allen, MB., Eatock, EM. Childhood cancer in Britain: the National Registry of Childhood Tumour and incidence rates, 1978-1987. Eur J Cancer, 1995, Suppl 31A, p. 2028-2034.
20. Stiller, CA., Lennox, EL., Kinnier-Wilson, LM. Incidence of cardiac septal defects in children with Wilms’ tumour and other malignant disease. Carcinogenesis, 1987, 8, p. 129-132.
21. Windham, GC., Bjerkedal, T., Langmark, F. A population-based study of cancer incidence in twins and in children with congenital malformation or low birth weight, Norway, 1967-1980. Am J Epidemiol, 1985, 121, p. 49–56.
22. Windham, GC., Bjerkedal, T., Langmark, F. A populationbased study of cancer incidence in twins and in children with congenital malformations or low birth weight, Norway, 1967-1980. Am J Epidemiol, 1985, 121, p. 49-56.
Štítky
Dětská gynekologie Gynekologie a porodnictví Reprodukční medicínaČlánek vyšel v časopise
Česká gynekologie

2009 Číslo 2
Nejčtenější v tomto čísle
- Sexuální funkce po laparoskopicky asistované vaginální hysterektomii (LAVH) a totální laparoskopické hysterektomii (TLH) u předoperačně asymptomatických žen
- Termoablace endometria systémem Thermachoice – 10 let zkušeností
- Fitz-Hugh-Curtis syndróm: kazuistika
- Syndrom ovariálního zbytku
