Pacientka s primárním adenokarcinomem apendixu metastazujícím do ovaria
A patient with primary adenocarcinoma of the appendix metastasizing to the ovary
Objective: The aim of this work is to draw attention to the difficulty of differential diagnosis of rare adenocarcinoma of the appendix and the histological diversity of ovarian tumors. Case report: We present a case of a 62-year-old patient sent by an attending gynecologist for the finding of an asymptomatic adnextumor diagnosed during a routine preventive examination. Based on preoperative examinations, a malignant ovarian tumor was suspected. Standard surgery was performed including hysterectomy with bilateral adnexectomy, total omentectomy, appendectomy, pelvic and paraaortic lymphadenectomy. Definitive histopathological analysis revealed a secondary ovarian tumor, with the adenocarcinoma of the appendix appearing to be the primary site. Conclusion: Up to 25% of all ovarian tumors are secondary metastatic tumors. Appendix neoplasia should be considered in the differential diagnosis of right-sided adnextumors. Due to their localization, they can only mimic an ovarian tumor during imaging examinations, or they can be the primary origin of an already metastatic ovary, as in our case.
Keywords:
appendiceal adenocarcinoma – secondary ovarian tumor
Autoři:
Frgálová A. 1; Marek R. 2; Klos D. 3; J. Hanáček 4
; Radovan Pilka 2
Působiště autorů:
Gynekologicko-porodnické oddělení, Nemocnice Agel Prostějov
1; Porodnicko-gynekologická klinika FN Olomouc
2; I. chirurgická klinika FN Olomouc
3; Ústav pro péči o matku a dítě, Praha
4
Vyšlo v časopise:
Ceska Gynekol 2022; 87(4): 255-260
Kategorie:
Kazuistika
doi:
https://doi.org/10.48095/cccg2022255
Souhrn
Cíl: Cílem práce je upozornit na obtížnost diferenciální diagnostiky vzácného adenokarcinomu apendixu a histologickou různorodost ovariálních tumorů. Kazuistika: Prezentujeme případ 62leté pacientky odeslané ošetřujícím gynekologem pro nález asymptomatického adnextumoru diagnostikovaného při běžné preventivní prohlídce. Na základě předoperačních vyšetření bylo vysloveno podezření na maligní tumor ovaria. Byl proveden standardní operační výkon v rozsahu hysterektomie s oboustrannou adnexektomií, totální omentektomie, apendektomie, pelvická a paraaortální lymfadenektomie. Definitivní histopatologický rozbor odhalil, že se jednalo o sekundární ovariální tumor, přičemž primárním ložiskem se ukázal být adenokarcinom apendixu. Závěr: Až 25 % všech ovariálních tumorů představují sekundární metastatické tumory. V diferenciální diagnostice pravostranných adnextumorů by mělo být pomýšleno i na neoplazie apendixu. Ty mohou během zobrazovacích vyšetření vzhledem ke své lokalizaci tumor ovaria pouze imitovat nebo mohou být primárním origem metastaticky postiženého ovaria jako v našem případě.
Klíčová slova:
adenokarcinom apendixu – sekundární tumor ovaria
Úvod
Maligní tumory ovaria patří k častým onkologickým diagnózám (v ČR bylo v roce 2018 nově diagnostikováno 956 případů novotvaru vaječníku, tedy 17,7 případů na 100 000 žen) [1]. Karcinom ovaria je pátou nejčastější gynekologickou malignitou, má však nejvyšší mortalitu ze všech gynekologických zhoubných nádorů. Hlavní příčinou špatné prognózy je pozdní detekce onemocnění. V časných stadiích (FIGO I–II) je diagnostikováno pouze okolo 25 % karcinomů ovaria. V současné době není k dispozici screeningový postup, který by vedl ke snížení mortality u karcinomu ovaria ve většinové populaci. Naopak u žen s hereditárním rizikem vzniku karcinomu ovaria (BRCA1, BRCA2, Lynchův syndrom) je doporučováno pravidelné sledování pomocí kombinace CA 125 a transvaginálního ultrazvuku každých 6 měsíců s následnou profylaktickou adnexektomií po ukončení reprodukčních plánů (kolem 35–40 let) [2].
Kromě primárních nádorů bývá ovarium relativně často postiženo metastaticky. Sekundární tumory vaječníků představují 10–25 % všech ovariálních malignit. Předoperační odlišení primárního tumoru od metastázy bývá obtížné. Detekce metastázy v ovariu předchází diagnózu primárního tumoru ve více než 40 % případů sekundárních ovariálních tumorů, zejména u pacientek s primárním tumorem tlustého střeva a žaludku. Primární tumor může být v době diagnózy drobný a asymptomatický [3].
Jasné odlišení primárního tumoru od metastázy je však pro pacienta esenciální z hlediska rozdílné strategie léčby [4].
Zobrazovací a laboratorní vyšetření mají pouze pomocný význam. Jedinou spolehlivou metodou rozlišení je často až histopatologický rozbor. Navzdory všem diagnostickým metodám zůstává až v 15 % primární ložisko neznámé [3].
Nejčastějšími tumory metastazujícími do ovarií jsou karcinom prsu, kolorekta, endometria, žaludku a apendixu [3].
Prognóza pacientek s metastaticky postiženým ovariem je obecně nepříznivá, jelikož v době diagnózy se často již jedná o pokročilé stadium onemocnění [5].
Maligní tumory apendixu jsou extrém- ně vzácné. Patří mezi onemocnění s odhadovanou incidencí 0,12/1 000 000 pří- padů za rok [6]. Primární tumory apendixu tvoří průměrně 0,4 % všech malignit celého gastrointestinálního traktu. Typicky bývají diagnostikovány náhodně asi při 1 % apendektomií [7].
Tumory apendixu tvoří histologicky velmi heterogenní skupinu nádorů s různým maligním potenciálem.
První skupinu představují epiteliální neoplazie. Dle přítomnosti tvorby mucinu je dělíme na mucinózní a nemucinózní neoplazie a karcinom z buněk pečetního prstenu (signet ring cell). Obecně epiteliální tumory dorůstají větších velikostí. Jsou tak častěji detekovány zobrazovacími metodami a častěji způsobují klinické potíže – bolesti v pravém hypogastriu, distenzi břicha či hmotnostní úbytek. V literatuře je nejčastěji dokumentována záměna právě epiteliálních tumorů apendixu (a to zejména mucinózních) za mucinózní ovariální karcinom [8,9].
Druhou skupinu tvoří tumory neuroendokrinní (kolem 57–80 %) a zahrnují jak tumory benigní, tak maligní (11 %). Vyznačují se malou velikostí (obvykle < 1 cm), proto nebývají zobrazovacími metodami obvykle detekovatelné. V 75 % jsou lokalizovány v distální části apendixu, zbylých 25 % postihuje bázi. To může zapříčinit akutní apendicitidu, což je nejčasnější klinický příznak neuroendokrinních tumorů, které bývají většinou klinicky němé. Nejčastěji bývají zcela náhodným histologickým nálezem po odstranění apendixu.
Do třetí skupiny patří všechny ostatní raritní tumory – lymfomy, mezenchymální tumory, sarkomy a metastatické tumory [9].
Většina primárních epiteliálních tumorů se vyskytuje mezi 55 a 65 lety, maligní karcinoid má průměrný věk diagnózy 38 let [7].
Léčba se odvíjí od histologického typu a pokročilosti nádoru. Standardem zůstává chirurgická terapie v rozsahu pravostranné hemikolektomie, event. doplněna o adjuvantní chemoterapii [6].
Nejčastěji se projevují příznaky podobnými akutní apendicitidě, a jsou tak diagnostikovány pooperačně až při histopatologickém rozboru. Často bývají dlouho zcela asymptomatické a mohou být diagnostikovány náhodně při kolonoskopii či při operačním výkonu z jiné indikace. V souvislosti s tumorem apendixu při jeho obvyklé poloze v malé pánvi existuje mnoho chyb v diagnostice a následné terapii. Častá je možná záměna zejména s tumory ovaria. Největší obtíže při diagnostice a terapii mohou nastat u žen s karcinomem ovaria, který je však ve skutečnosti postižen až sekundárně [10], jako tomu bylo v námi popisovaném případě.
Kazuistika
Pacientka, 62 let, byla odeslána ošetřujícím gynekologem pro nález pravostranného adnextumoru při preventivní prohlídce. Subjektivně udávala hmotnostní úbytek 5 kg, který přičítala stresu po nedávném úmrtí otce. Anamnesticky byla bez známek vaginálního krvácení, bez nauzey či zvracení, mikce v normě, stolice pravidelná, formovaná. Pacientka se doposud léčila pouze s osteopenií, na kterou užívala vitamin D, vápník a alendronát. Po gynekologické stránce byla pacientka již 13 let po menopauze, bez potíží, rodila 3krát vaginálně. U pacientky byla 1 rok před diagnostikou adnextumoru provedena kolonoskopie s nálezem dvou benigních adenomů.
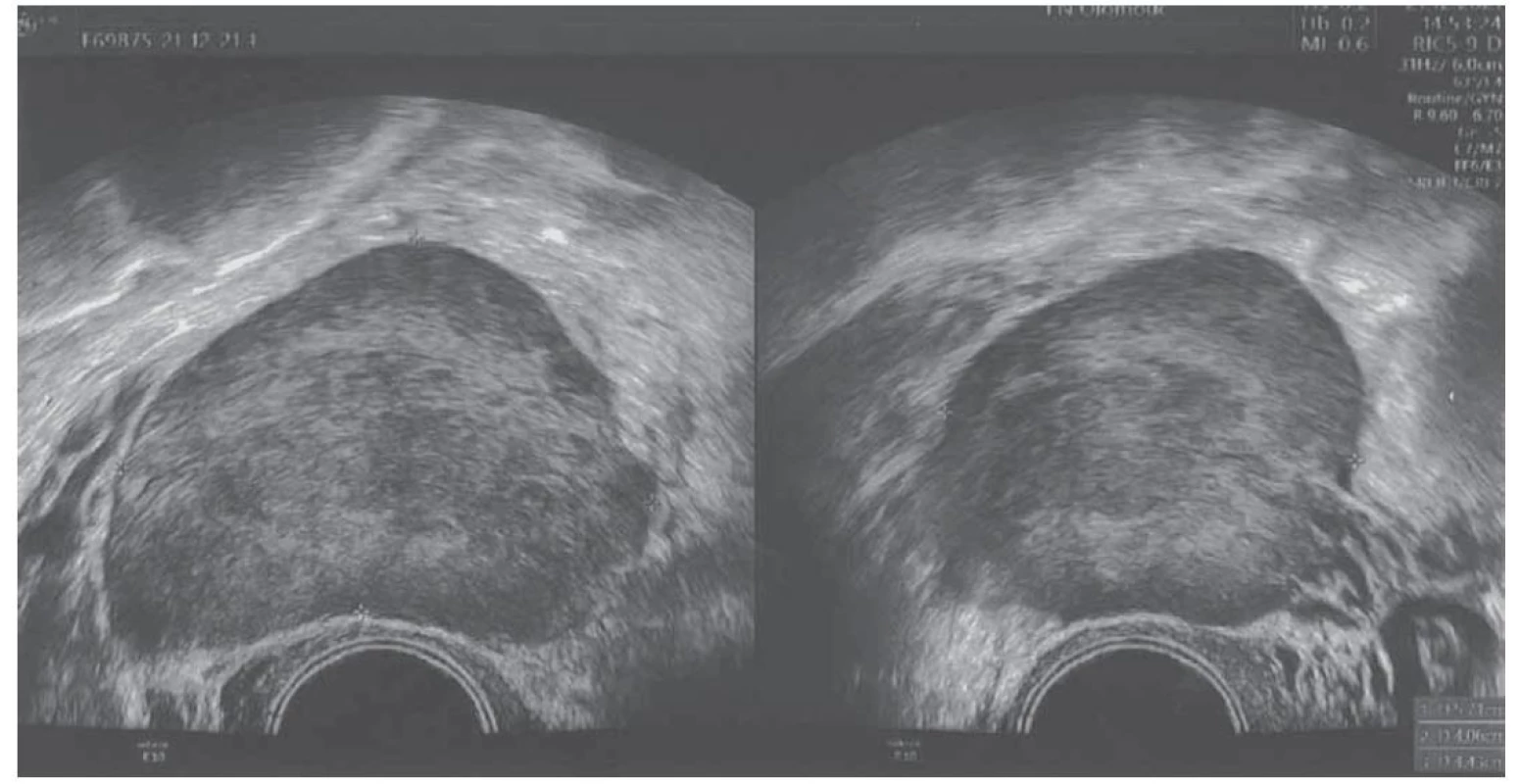
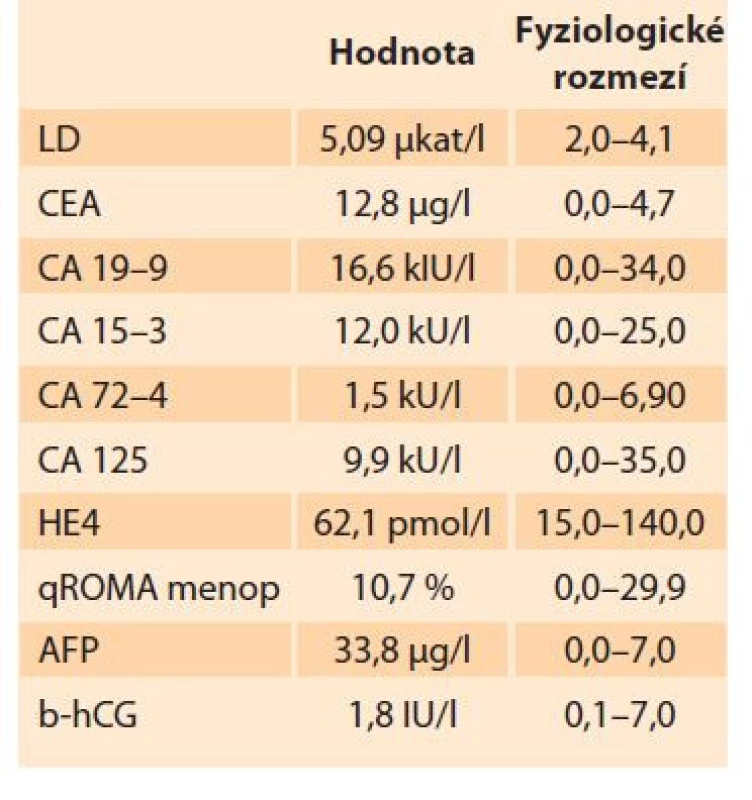
Dle vstupního expertního ultrazvukového vaginálního vyšetření byl za dělohou více vpravo vizualizován solidní útvar velikosti 57 × 41 × 44 mm, nehomogenní, bohatě vaskularizovaný, naznačeně lobulovaný, CS 4, posunlivý, hladkostěnný, s dělohou spojený cévní stopkou (obr. 1), v Douglasově prostoru (CD) se nacházelo malé depo volné tekutiny. Bylo doplněno vyšetření tumormarkerů, z nichž bylo pouze mírně elevován karcinoembryonální antigen (CEA – carcinoembryonic antigen) a alfa-fetoprotein (AFP – alpha-fetoprotein), CA 125 bylo ve fyziologickém rozmezí (tab. 1).
Fig. 1. Preoperative ultrasound imaging of the tumor.
Tab. 1. Initial levels of tumor markers.
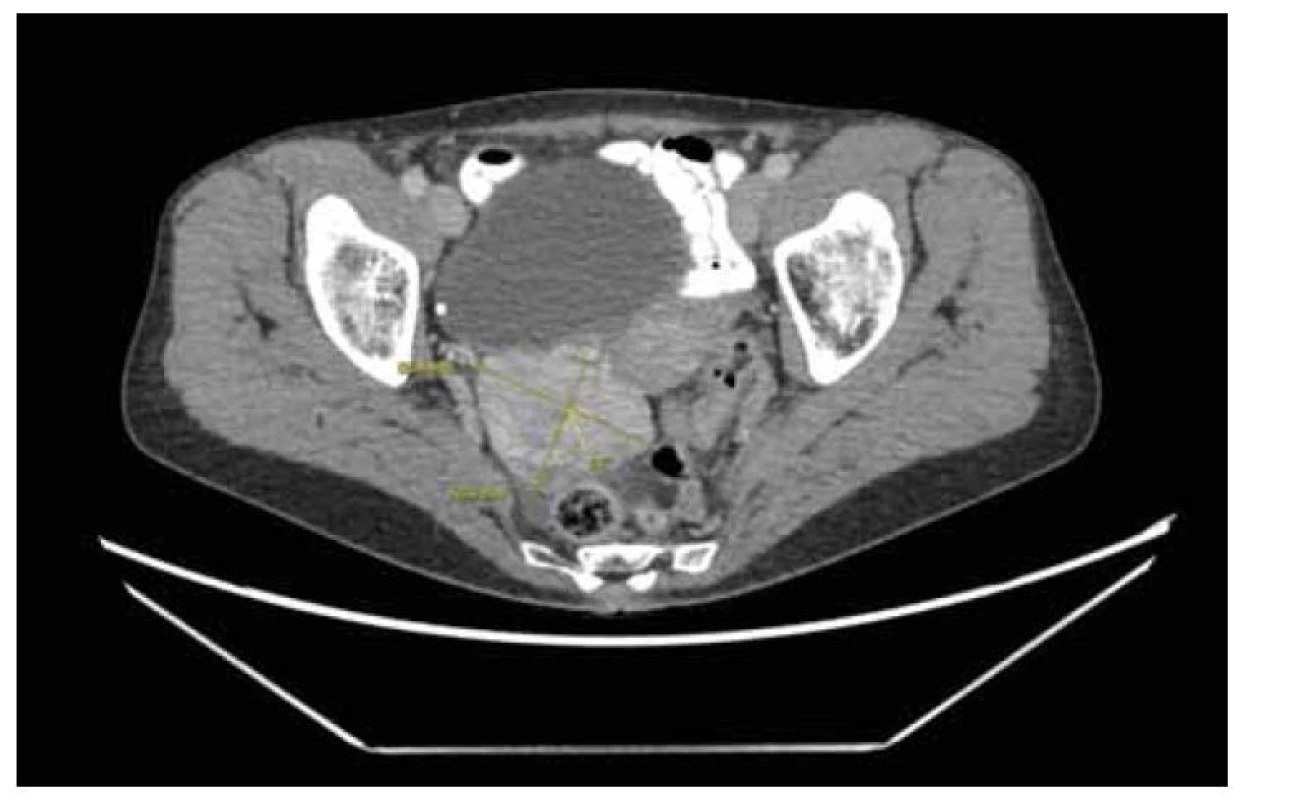
Následně provedená tomografie (CT) břicha a pánve s kontrastem potvrdila ložisko v oblasti pravostranných adnex v kontaktu s přední stěnou rektosigmoidea, bez známek generalizace (obr. 2). Pacientka byla indikována k chirurgickému výkonu z mediální laparotomie. V peroperačním nálezu dominoval tumor pravého ovaria o průměru 5 cm, hladkého povrchu, laločnatý, volný. V dutině břišní byl výpotek cca 100 ml jantarového charakteru, peritoneum bez nálezu ložiskové patologie, apendix byl ve své apikální části tuhý, rigidní, na povrchu hladký, při bázi normálně utvářený. Peroperačně byla odebrána biopsie pravého ovaria, odesláno na vyšetření „frozen section“. Patolog vzorek histologicky vyhodnotil jako „nízce diferencovaný karcinom“. Byl proveden výkon v rozsahu hysterektomie s oboustrannou adnexektomií, totální omentektomie, apendektomie, pelvická a paraaortální lymfadenektomie.
Fig. 2. Preoperative computer tomography with a contrast agent.
Časný pooperační průběh proběhl bez komplikací, pacientka byla 5. pooperační den propuštěna v uspokojivém stavu do domácí péče. Jedenáctý den po operaci byla pacientka rehospitalizována pro elevaci zánětlivých markerů nejasného origa. Byla zahájena terapie trojkombinací intravenózních antibiotik (amoxicilin, metronidazol, gentamicin) s uspokojivým efektem. Vzhledem ke kultivačnímu nálezu E. coli a Enterococcus faecalis z pochvy se zřejmě jednalo o infekci poševního pahýlu. Dvanáctý den byla pacientka propuštěna ve stabilizovaném stavu do domácí péče.
Konečný výsledek histologie konstatoval primární nemucinózní nízce diferencovaný adenokarcinom apendixu, který prorůstal celou stěnou apendixu do mezoapendixu až na serózu. Pravostranné ovarium bylo téměř kompletně prostoupeno metastázou adenokarcinomu, nádor nepřerůstal přes pouzdro ovaria. Drobné metastatické postižení bylo prokázáno i v levém ovariu. Mikrometastáza adenokarcinomu byla nalezena i v jedné paraaortální uzlině, další metastáza o průměru 1,9 mm byla lokalizována v omentu, maligní buňky byly přítomny i v cytologickém vyšetření peritoneálního výpotku. Závěrečná diagnóza tedy zněla adenokarcinom apendixu G3 stadium IVC, pT4a pN1a pM1c. Pacientka byla indikována ke kontrolní kolonoskopii, která byla provedena s 3měsíčním odstupem od operace, proběhla bez komplikací, bez průkazu patologie. Kontrolní CT s kontrastem provedené rovněž s 3měsíčním odstupem od operace neprokázalo známky generalizace nádoru. Na základě onkogynekologického konzilia byla pacientka indikována k systémové chemoterapii s následným přešetřením a s event. radikalizací výkonu pravostrannou hemikolektomií.
Diskuze
Prezentujeme případ primárního nemucinózního adenokarcinomu apendixu s metastázou do ovaria.
Jako první popsal adenokarcinom apendixu Beger v roce 1882. V letech 1882–1970 bylo v anglické literatuře publikováno dalších 149 případů, k roku 1976 toto číslo vzrostlo na necelých 200, v roce 2004 bylo známo necelých 300 zdokumentovaných případů adenokarcinomu apendixu. V roce 2016 publikovali Xin Xie et al soubor 1 404 pacientů s adenokarcinomem apendixu na podkladě informací ze SEER databáze (Surveillance, Epidemiology and End Results Program Database) v letech 2004–2013, u 48,7 % se jednalo o mucinózní adenokarcinom a u 51,3 % o adenokarcinom nemucinózní. Primární adenokarcinom apendixu je častější u mužů než u žen, a to v poměru 1,4: 1. Průměrný věk pacientů se dle různých zdrojů uvádí mezi 56 a 61 lety, pouze 15 % případů se vyskytuje u osob mladších 40 let [11]. Takahashi et al zdokumentovali případ nejmladšího pacienta, kterým byla 13letá dívka [12].
Epiteliální neoplazie dorůstají větších rozměrů, a bývají tak často detekovány zobrazovacími metodami. Vzhledem k jejich lokalizaci mohou být mylně považovány za adnexální tumory. Dle produkce mucinu je dělíme do dvou skupin – nemucinózní a mucinózní.
Nemucinózní epiteliální neoplazie („colonic type“) tvoří 30 % všech epiteliálních tumorů apendixu s vrcholem incidence v 6. dekádě života. Zahrnují polypy, adenomy a adenokarcinomy. Při zobrazovacích vyšetřeních bývá nemucinózní adenokarcinom vizualizován jako solidní měkotkáňový útvar bez přítomnosti mukokély. Na CT bývá často přítomen periapendikulární tukový stranding s difuzním ztluštěním stěny, což může být známkou extenze primárního tumoru stejně tak jako známkou zánětu, jenž bývá často současně přítomen. Adenokarcinom se nejčastěji šíří přímo do okolí (na peritoneum, do ovarií), do regionálních i vzdálených uzlin či zakládá vzdálené metastázy (játra, plíce). U tumorů menších než 2 cm bez postižení báze a mezoapendixu může být dostačujícím výkonem apendektomie, v případě tumorů větších či při postižení báze apendixu, při angiolymfogenní invazi či při „high-grade“ histologickém typu bývá standardem pravostranná hemikolektomie. U žen by měla být rovněž vždy doplněna adnexektomie. Při pokročilých fázích onemocnění je indikována adjuvantní chemoterapie. U všech pacientů s nemucinózním adenokarcinomem apendixu by měla být s odstupem doplněna kolonoskopie, a to z důvodu rizika přítomnosti synchronního (3–5 %) či metachronního (2–3 %) kolorektálního karcinomu [9]. Mezi lety 1947 a 2017 bylo publikováno 40 případů synchronního primárního adenokarcinomu apendixu a karcinomu kolorekta [11]. Pětileté přežití se u pacientů s nemucinózním adenokarcinomem apendixu udává okolo 55 % [9]. Námi popsaný případ spadal do této skupiny.
Kromě nemucinózních karcinomů apendixu popisujeme i mucinózní epiteliální neoplazie. Ty tvoří 70 % všech epiteliálních tumorů. Dle mezinárodního konsenzu o nomenklatuře a klasifikaci mucinózních nádorů z roku 2016 klasifikujeme mucinózní epiteliální neoplazie do čtyř skupin:
- adenom;
- LAMN (low-grade apendikální mucinózní neoplazie);
- HAMN (high-grade apendikální mucinózní neoplazie);
- mucinózní adenokarcinom.
Radiologicky se mucinózní tumory zobrazují jako „mukokéla“, tedy apendix distendovaný hlenem [9].
Zejména u pacientek s LAMN dochází často na základě předoperačních vyšetření k záměně mukokély za mucinózní tumor ovaria [13].
Zhan et al provedli retrospektivní studii u 78 pacientek s finální diagnózou apendikální mucinózní neoplazie, u nichž bylo před operací vysloveno podezření na ovariální tumor. Z nich 59 % podstoupilo před operací gastrointestinální endoskopické vyšetření bez průkazu malignity. V 85 % případů se na základě výsledné histopatologické diagnózy jednalo o LAMN, v 11,5 % byl prokázán mucinózní adenokarcinom. Diagnostická shoda mezi peroperačním „frozen section“ vyšetřením a definitivním patologickým rozborem byla 56,92 %. Ovariální metastázy byly prokázány u 58 % pacientek. Pacientky s jedním makroskopicky abnormálním ovariem měly 48,6% riziko postižení kontralaterálního ovaria. U pacientek s oběma makroskopicky normálními ovarii bylo riziko mikrometastáz 18,2 % [13,14].
Mukokéla > 2 cm by měla být vždy považována za suspektně maligní. Ultrasonograficky se mukokéla zobrazuje jako ovoidní cystická masa s variabilní vnitřní echostrukturou. V 50 % obsahuje vnitřní koncentrické echogenní vrstvy označované jako „onion skin sign“ a akustické stíny kvůli často přítomným kalcifikacím. Snahou by měla být vizualizace skutečného pravostranného ovaria. Na CT se mucinózní neoplazie zobrazuje dilatovaným apendixem s homogenním hypodenzním obsahem, nepravidelná ztluštění stěny jsou spojována s maligním potenciálem, mohou se však zároveň vyskytovat při zánětlivém postižení apendixu. Při nálezu mukokély je vždy třeba pátrat po přítomnosti extraluminálního mucinu jakožto známce pseudomyoxama peritonei.
V léčbě zůstává zlatým standardem pravostranná hemikolektomie, v případě peritoneálního šíření cytoreduktivní výkon doplněný o intraperitoneální chemoterapii, v případě přítomnosti vzdálených metastáz potom adjuvantní chemoterapie. U žen s uzavřenými fertilními plány by v případě pokročilého stadia mucinózní neoplazie apendixu měla být provedena hysterektomie a oboustranná adnexektomie [9].
Zobrazovací metody
Základní zobrazovací metodou v diagnostice ovariálních tumorů je ultrazvuk. V současnosti existuje dostatek důkazů, že ultrazvukové vyšetření ovariálního nádoru provedené expertním sonografistou je nejpřesnější metodou v odlišení benigních a maligních ovariálních nádorů [15]. Adnextumor s charakteristickými koncentrickými echogenními vrstvami („onion skin sign“), který je při tlaku sondou oddělitelný od normální ovariální tkáně („split sign“), by měl vzbudit podezření na apendikální mukokélu [16]. V našem případě ultrazvuk zobrazil vpravo za dělohou solidní nehomogenní útvar, bohatě vaskularizovaný, naznačeně lobulovaný, CS 4, posunlivý, hladkostěnný, s dělohou spojený cévní stopkou (obr. 1), s malým depem volné tekutiny v CD.
Kontrastní CT hrudníku, břicha a pánve je zlatým standardem v předoperační diagnostice malignit k posouzení rozsahu primárního tumoru a odhalení případných metastáz. Ani pozitronová emisní tomografie (PET/CT) není schopna rozlišit primární ovariální tumor od metastázy navzdory její vysoké citlivosti. Platí pro ni několik omezení vč. neschopnosti detekovat léze < 1 cm a nádory s nízkým nebo žádným vychytáváním 18F-fluorodeoxyglukózy (např. renální karcinom, karcinom prsu či některé gastrointestinální tumory). Žádná z rutinně užívaných zobrazovacích metod (ultrazvuk, CT, magnetická rezonance) se tedy neukázala být přínosnější pro rozlišení primárních tumorů ovaria od sekundárních. Primární tumory ovaria však bývají častěji multilokulární [3].
K nejtypičtějším známkám, které mohou upozornit na sekundární malignitu ovaria, patří nález bilaterálního adnextumoru. To platí i pro metastázy karcinomu apendixu. U pacientek s jednostranným postižením je typicky metastázou postiženo pravostranné ovarium, patrně kvůli blízké vzdálenosti k apendixu [5].
CA 125, markery
Elevace CA 125 bývá přítomna u 80 % žen s primárním epiteliálním tumorem ovaria a u 70 % žen se sekundární ovariální malignitou. Předoperační výše hladiny CA 125 nedokáže pomoci odlišit primární a sekundární ovariální tumor. Kombinace ultrazvukového nálezu ovariální masy s papilárními projekcemi a hladina CA 125 > 170 U/ml vykazuje vysokou prediktivní hodnotu (95,7 %) při detekci primárního ovariálního karcinomu. K rozlišení primární ovariální malignity od metastáz kolorektálního karcinomu může být užitečný poměr CA 125 / CEA. Využití tumormarkerů při diagnostice sekundárního ovariálního tumoru je limitováno jejich nespecificitou, často bývá elevováno hned několik markerů, což nepřináší diagnostickou, prediktivní ani prognostickou hodnotu. Odběr souboru tumormarkerů však patří ke standardním předoperačním vyšetřením při diagnostice tumoru ovaria [3]. V našem případě byla hladina CA 125 negativní.
Endoskopické vyšetření
Není předoperačně rutinně doporučováno, s výjimkou přítomnosti specifických symptomů či nálezů při zobrazovacích vyšetřeních, které by mohly poukazovat na primární původ tumoru v gastrointestinálním traktu [3]. V případě nemucinózního adenokarcinomu apendixu by však měla být kolonoskopie s odstupem provedena, a to z důvodu rizika přítomnosti synchronního kolorektálního karcinomu [11].
Histopatologie
Nedílnou součástí diagnostických protokolů v onkogynekologii je peroperační vyšetření nativního bioptického materiálu („frozen section“). Úlohou patologa je v případě ovariálních procesů stanovení biologické povahy odeslaného vzorku, určení histologického typu nádoru a potvrzení, či vyloučení metastatického původu nádoru. Správná identifikace metastatického původu nádoru může zabránit zbytečně radikálnímu resekčnímu výkonu a umožní pátrat po primárním zdroji již během operace. Ačkoli je spolehlivost peroperačních vyšetření velmi vysoká, dochází i zde k diagnostickým omylům a nepřesnostem často způsobeným technickými limitacemi. Zmrazené řezy se vyznačují horší kvalitou a obtížnější interpretací, svou roli zde hraje i časový faktor a nemožnost konzultace s druhým patologem. Peroperačně rovněž není možno analyzovat veškerý objem zaslaného materiálu, úkolem patologa je na základě makroskopického zhodnocení vybrat reprezentativní vzorek, který bude hodnocen [17].
Diagnostická shoda mezi výsledkem „frozen section“ a definitivní histopatologií je na základě řady publikací udávána mezi 90 a 97 %. Velmi dobrá shoda je nalézána u nádorů benigních a maligních, problematickou zůstává skupina borderline tumorů, kde se pohybuje spolehlivost „frozen section“ nálezů mezi 45 a 62 %. Ve vztahu k jednotlivým histopatologickým typům nádorů je riziko nesprávné diagnózy nejvyšší u mucinózních nádorů, do nichž spadá i řada metastatických nádorů nejčastěji z gastrointestinálního traktu. Tyto údaje byly potvrzeny i při studii provedené na Porodnicko-gynekologické klinice FN Olomouc, kdy byla na souboru 53 pacientek porovnávána shoda mezi „frozen section“ a definitivní histologií [18].
Metastázy v ovariu bývají obvykle menší než primární ovariální tumory, často obsahují i cystické struktury. Většina sekundárních ovariálních tumorů má < 10 cm v průměru. U sekundárních tumorů je rovněž častější bilaterální postižení ovarií, a to až v 69 % případů [3].
Zhang et al dokonce doporučují rutinní provádění peroperační histologie apendixu u všech suspektních mucinózních karcinomů ovaria [11].
V popisované kazuistice byl ve vzorku pravého ovaria popsán nízce diferencovaný karcinom.
Závěr
Problematika diferenciální diagnostiky adnextumorů je složitá. Diagnostický algoritmus by měl zahrnovat fyzikální vyšetření, laboratorní odběry, zobrazovací vyšetření a event. endoskopické vyšetření se snahou odhadnout maligní potenciál tumoru, rozlišit, zda jde o primární, či sekundární ovariální tumor či se jedná o útvar ovariální tumor pouze napodobující.
Sekundární ovariální tumory tvoří velmi různorodou skupinu nádorů. Zahrnují i některé raritní malignity, mezi něž primární adenokarcinom apendixu rozhodně patří. Pro osud pacientky je rozhodující co nejvčasnější detekce primárního nádoru, čehož lze docílit pouze s dobře fungujícím multidisciplinárním týmem a individuálním přístupem ke každému pacientovi.
ORCID autorů
J. Hanáček 0000-0002-7976-9079
R. Pilka 0000-0001-8797-1894
Doručeno/Submitted: 29. 5. 2022
Přijato/Accepted: 13. 6. 2022
MUDr. Andrea Frgálová
Gynekologicko-porodnické oddělení
Nemocnice Agel Prostějov
Mathonova 2913
796 04 Prostějov
Zdroje
1. Ústav zdravotnických informací a statistiky ČR. Národní zdravotnický informační systém (NZIS), Národní onkologický registr (NOR). 2022 [online]. Dostupné z: http: //www.uzis.cz/ registry-nzis/nor.
2. Frühauf F, Sláma J, Zikán M. Význam screeningu v onkogynekologii. Ceska Gynekol 2014; 79 (6): 491–498.
3. Kubeček O, Laco J, Špaček J et al. The pathogenesis, diagnosis, and management of metastatic tumors to the ovary: a comprehensive review. Clin Exp Metastasis 2017; 34 (5): 295–307. doi: 10.1007/s10585-017-9856-8.
4. de Waal YR, Thomas CM, Oei AL et al. Secondary ovarian malignancies: frequency, origin, and characteristics. Int J Gynecol Cancer 2009; 19 (7): 1160–1165. doi: 10.1111/IGC.0b013e 3181b33cce.
5. Karaosmanoglu AD, Onur MR, Salman MC et al. Imaging in secondary tumors of the ovary. Abdom Radiol (NY) 2019; 44 (4): 1493–1505. doi: 10.1007/s00261-018-1809-4.
6. Sain B, Gupta A, Bhattacharya S et al. Primary adenocarcinoma of the appendix presenting with fresh bleeding per rectum: a case report. Int J Surg Case Rep 2021; 86: 106285. doi: 10.1016/j.ijscr.2021.106285.
7. Ruoff C, Hanna L, Zhi W et al. Cancers of the appendix: review of the literatures. ISRN Oncol 2011; 2011: 728579. doi: 10.5402/2011/728579.
8. Hoehn RS, Rieser CJ, Choudry MH et al. Curret management of appendiceal neoplasm. Am Soc Clin Oncol Educ Book 2021; 41: 1–15. doi: 10.1200/EDBK_321009.
9. Leonards LM, Pahwa A, Patel MK et al. Neoplasms of the appendix: pictorial review with clinical and pathologic correlation. Radiographics 2017; 37 (4): 1059–1083. doi: 10.1148/ rg.2017160150.
10. Petrovová D, Minář L, Doubek R. Tumor malé pánve u gynekologické pacientky – raritní případ benigního nádoru apendixu: kazuistika. Prakt Gyn 2006; 10 (2): 69–70.
11. Al-Wiswasy MK, Al-Balas H, Al-Saffar RA et al. Synchronous primary adenocarcinoma of the appendix and colon: case report and literature review. Int J Surg Case Rep 2020; 77: 628–633. doi: 10.1016/j.ijscr.2020.11.075.
12. Takahashi T, Nouso H, Yamoto M et al. Primary adenocarcinoma of the appendix in a child: a case report. Surg Case Rep 2018; 4 (1): 109. doi: 10.1186/s40792-018-0514-4.
13. Perivoliotis K, Christodoulidis G, Samara AA et al. Low-grade appendiceal mucinous neoplasm (LAMN) primarily diagnosed as an ovarian mucinous tumor. Case Rep Surg 2021; 2021: 5523736. doi: 10.1155/2021/5523736.
14. Zhang W, Tan C, Xu M et al. Appendiceal mucinous neoplasm mimics ovarian tumors: challenges for preoperative and intraoperative diagnosis and clinical implication. Eur J Surg Oncol 2019; 45 (11): 2120–2125. doi: 10.1016/ j.ejso.2019.08.004.
15. Fischerová D. Doporučený diagnostický postup u ženy s ovariální cystou nebo nádorem. Ceska Gynekol 2014; 79 (6): 477–486.
16. Borges AL, Reis-de-Carvalho C, Chorão M et al. Low-grade mucinous appendiceal neoplasm mimicking an ovarian lesion: a case report and review of literature. World J Clin Cases 2021; 9 (10): 2334–2343. doi: 10.12998/wjcc.v9.i10.2334.
17. Škapa P, Pluta M. Intraoperative consultation in gynecologic pathology. Cesk Patol 2018; 54 (3): 105–118.
18. Kudela M, Marek R, Pilka R et al. Přínos a validita peroperační frozen section u suspektních ovariálních tumorů. Ceska Gynekol 2015; 80 (4): 250–255.
Štítky
Dětská gynekologie Gynekologie a porodnictví Reprodukční medicínaČlánek vyšel v časopise
Česká gynekologie

2022 Číslo 4
Nejčtenější v tomto čísle
- Perforace dělohy při nitroděložních výkonech a její řešení
- Dělohu zachovávající operace adenomyózy a její vliv na reprodukční výsledky
- Gravidita v jizvě po císařském řezu – retrospektivní analýza případů z let 2012–2021
- Embolie plodovou vodou – přehled a multicentrická případová analýza
