Screening kolorektálního karcinomu v ordinaci praktického gynekologa – který test je ten pravý?
Colorectal screening program – participation of general gynecologists
Aim:
Colorectal screening program in the Czech republic in 2011 offers faecal occult blood test (FOBT) yearly in the age of 50-54. Patient over 55 years of age chooses either a FOBT once in 2 years or primary screening colonoscopy once in 10 years without using FOBT. There are different types of FOBT in our screening program: quaiac tests, immunochemical tests unquantitative and quantitative tests. The role of general practitioners was enhanced by participation of the gynecologists in the colorectal cancer screening program due to low compliance of population. Alternative ways of distribution of FOBT to the patients are being considered as well.
Conclusion:
Participation of general gynecologists in the Czech colorectal cancer screening program is connected with a great expectation. We would like to achieve such compliance in colorectal cancer screening as there is in the screening of gynecological tumors. Using a right method of screening could play an important role in this process.
Key words:
colorectal carcinoma, screening, general gynecologists, faecal occult blood test.
Authors:
J. T. Kovářová
Authors‘ workplace:
IV. interní klinika VFN a 1. LF UK Praha, vedoucí pracoviště prof. A. Žák, DrSc.
Published in:
Ceska Gynekol 2011; 76(2): 157-161
Overview
Cíl :
Screeningový program kolorektálního karcinomu (CRCA) v České republice v roce 2011 nabízí test na okultní krvácení do stolice (TOKS) jednou ročně ve věku 50-54 let, v 55 letech se pacient rozhodne buď pro TOKS jednou za 2 roky, nebo pro primární screeningovou koloskopii jednou za 10 let bez použití TOKS. Typy TOKS, které lze užít ve screeningu, jsou testy guajakové, imunochemické nekvantitativní a imunochemické kvantitativní. V rámci boje s nízkou compliance populace byla role praktických lékařů posílena účastí gynekologů ve screeningovém programu CRCA. Zvažují se i alternativní cesty distribuce TOKS směrem k pacientům tak, aby screening byl skutečně populační.
Závěr:
Posílení screeningového programu o účast praktických gynekologů je spojeno s velkým očekáváním v podobě zvýšení compliance pacientů a dosažení podobné účasti populace, které vidíme u screeningu gynekologických malignit. Roli v tomto procesu může významně sehrát i zvolení správné metody screeningu.
Klíčová slova:
kolorektální karcinom, screening, test na okultní krvácení do stolice, kvantitativní test.
ÚVOD
Kolorektální karcinom (CRCA) z hlediska celoevropského je na prvním místě v nádorové incidenci (412 000 nových onemocnění ročně) a po nádorech plic zaujímá druhé místo v nádorové mortalitě (207 000 úmrtí ročně) [14]. Pokud jde o Českou republiku, dělíme se o evropské prvenství s Maďarskem. Muži jsou s roční incidencí 51/100 000 na 2. místě po Maďarsku, ženy při incidenci 24/100 000 na 3. místě po Maďarsku a Slovensku [3]. Tato situace vedla české gastroenterology v čele s profesorem Fričem již od sedmdesátých let minulého století k systematické práci na řadě studií [4]. Toto úsilí vyvrcholilo v roce 2000 spuštěním screeningového programu.
Český screeningový program byl ve svém počátku pouze dvoustupňový, tj. u pacientů nad 50 let ve dvouletém intervalu byl proveden test na okultní krvácení do stolice (TOKS) jako 1. krok a při pozitivitě testu byla provedena koloskopie jako 2. krok. V době spuštění screeningového programu byl k dispozici pouze test guajakový – Haemoccult. Screeningový program v první linii byl svěřen pouze praktickým lékařům. Bylo organizováno značné množství seminářů pro praktické lékaře a jejich zdravotní sestry. Cílem bylo naučit lékaře a sestry pracovat s guajakovým testem, zvládnout jeho odečtení a správnou manipulací s testem vyloučit falešně pozitivní či falešně negativní výsledky. Úsilí týmu kolem profesora Friče bylo skutečně mimořádné. Zdánlivě nic nebránilo zdrcujícímu úspěchu. Nyní po 10 letech, tedy v době, kdy fungující screeningové programy již přinášejí výsledky, s marným očekáváním sledujeme epidemiologické trendy. Přes řadu úskalí, která screening přináší, se zdá, že rozhodujícím faktorem způsobujícím malý pohyb křivek incidence a mortality je malá compliance populace nepřesahující ani v nejsilnějších letech pouhých 18 %.
V době, kdy tato neuspokojivá situace vedla čelné představitele screeningu CRCA k zásadní změně designu screeningového programu v podobě zakotvení tzv. primární screeningové koloskopie (koloskopie bez předchozího testu, u bezpříznakových jedinců nad 55 let jednou za 10 let), došlo ještě k další, možná významnější změně screeningového programu. Došlo k zakotvení možnosti provádění imunochemického testu. Tady sehrála svoji významnou roli i gynekologická společnost.
Testy imunochemické se začaly objevovat již krátce po spuštění screeningového programu po roce 2000. Šlo tehdy pouze o nekvantitativní testy, dávající výsledek pozitivní/negativní. Počáteční obavy z přílišného počtu pozitivních pacientů vedoucí k velké ekonomické náročnosti celého programu, z dnešního pohledu 18% compliance spíše úsměvné, a dále především zkostnatělost dohadovacích řízení však vedly k tomu, že oficiálně začal být imunochemický test hrazen pojišťovnou až v roce 2009. Mnoho osvícených praktických lékařů však tyto testy začalo používat již dávno před rokem 2009, prostě z toho důvodu, že jim to velela jejich profesionální čest.
V době prosazení nekvantitativních imunochemických testů jsou však tyto již částečně zastaralé. Již několik let vstupuje na scénu nejen v Asii a Evropě, ale i u nás v České republice třetí generace TOKS – testy kvantitativní. Evropské studie jasně prokazující jejich superioritu jsou nepřehlédnutelné [5, 7, 9, 10, 12]. Tyto testy kromě vyšší compliance přinášejí i větší záchyt časných stadií CRCA. To přináší řešení dalšího bolavého místa našeho screeningového programu. Z nově diagnostikovaných 8300 pacientů ročně je 54 % zachyceno v klinickém stadiu III a IV [13]. Největší výhodou kvantitativních testů, která nesmí být v našem screeningovém programu rozmělněna a oslabena, je však možnost alternativní distribuce testu k pacientovi. Tato vlastnost kvantitativních testů je největším příslibem pro budoucnost screeningového programu v České republice.
SOUČASNÁ PODOBA SCREENINGOVÉHO PROGRAMU V ČR
Do roku 2011 český screeningový program vstupuje s tímto nastavením:
Každý člověk nad 50 let má v rámci screeningu kolorektálního karcinomu možnost dostat od svého praktického lékaře nebo praktického gynekologa TOKS. TOKS je nutno opakovat každý rok do 54 let věku.
V 55 letech se každý člověk může rozhodnout pro jednu ze dvou variant:
- Pokračuje v provádění TOKS jednou za dva roky.
- Podstoupí přímo, bez předchozího testu tzv. primární screeningovou koloskopii a provádění testů se přeruší. Další primární screeningová kolonoskopie se provede za dalších 10 let.
VELKÝ VÝZNAM MÁ DRUH POUŽITÉHO TOKS
Guajakový test (např. Haemoccult) – byť zatím ještě hrazený našimi pojišťovnami a na řadě míst v Evropě stále ještě jediný a hlavní test screeningových programů; jde o test zastaralý, s nízkou citlivostí, který zachycuje karcinomy z větší části v pozdních stadiích a oproti testům kvantitativním asi dvakrát méně často. Ještě menší je záchyt adenomových polypů jako prekanceróz CRCA – asi třetinový oproti testu kvantitativnímu. Guajakové testy vyžadují dietu před provedením testu, neboť nezachycují jen lidský, ale i zvířecí hemoglobin. Právě dieta je důvodem, proč u nás v posledních letech tento test ztrácí na popularitě. Dalším důvodem je samozřejmě i nabídka široké škály testů imunochemických. Příznivci testu guajakového vyzdvihují především to, že test se provádí ze 3 po sobě jdoucích stolic, mají tedy větší šanci zachytit krvácení intermitentní, tak jak to u adenomových polypů je popisováno. Studie srovnávající guajakové testy (ze 3 stolic) versus kvantitativní testy (z jedné stolice) však dávají jasná data ve prospěch testů kvantitativních [10].
Nekvantitativní imunochemické testy (např. Quick Read) – testy jsou asi 2krát citlivější než testy guajakové. Nevyžadují dietu. Rychlost provedení v ordinaci je taktéž výhodná. Odpadá nebezpečí degradace krve ve vzorku v průběhu transportu do laboratoře či laboratorní manipulací. V současné době, od roku 2009, je možno tyto testy i vykázat pojišťovně. Nevýhodou oproti sofistikovaným testům kvantitativním je to, že jde o poněkud nehomogenní skupinu testů o velmi rozdílné kvalitě, s absencí validních studií. Některé zahraniční studie svědčí spíše proti jejich užití pro velmi kolísající vlastnosti [8].
Kvantitativní imunochemický test (např. OC-SENSOR) – test kvantitativní je v naší republice již třetím rokem. Testován byl na našem pracovišti IV. interní kliniky VFN. Spolupracovali jsme s II. interní klinikou FTN a ÚKBLD VFN a FTN Praha. Po tři roky jsme přesvědčovali odbornou veřejnost gastroenterologickou a praktické lékaře o kvalitách tohoto testu. Opřít se lze i o dlouhou řadu studií zahraničních, zvláště holandských, izraelských, italských a francouzských [5, 9, 10].
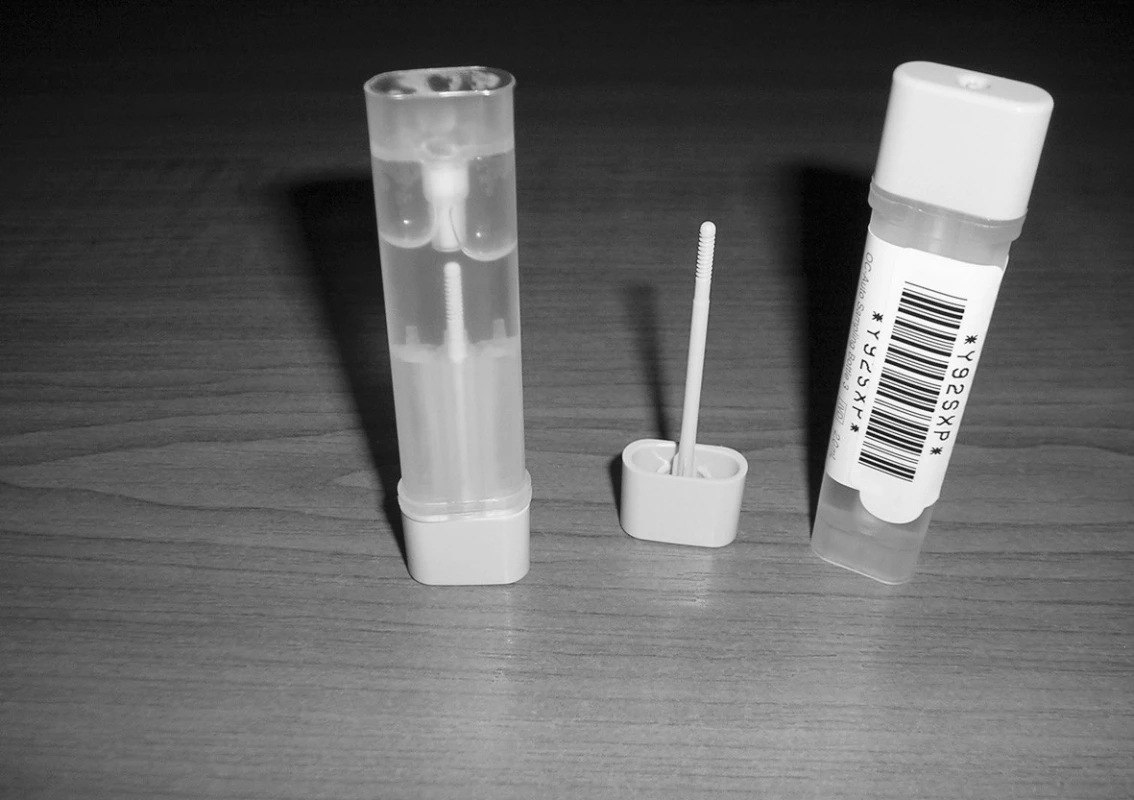
Testovací zkumavka kvantitativního testu OC-Sensor sestává z víčka a tuby. Součástí víčka je odběrová tyčinka, na jejímž konci jsou drážky (obr. 1). Po odběru tyčinkou z povrchu stolice se zasune tyčinka do tuby. Při tomto kroku je protlačeno průchodem membránou mezi drážkami tyčinky přesně 10 mg stolice do 2 ml stabilizujícího pufru. Po zaklapnutí víčka obsah zkumavky nevytéká ani nezapáchá. Tuto zkumavku lze do laboratoře zasílat i poštou. Zkumavka se uchovává v chladničce po odběru doma i následně v biochemické laboratoři. Analýza testu by měla proběhnout do 7 dnů, nicméně stolice v pufru je stabilní po dobu 3 týdnů [6, 11].
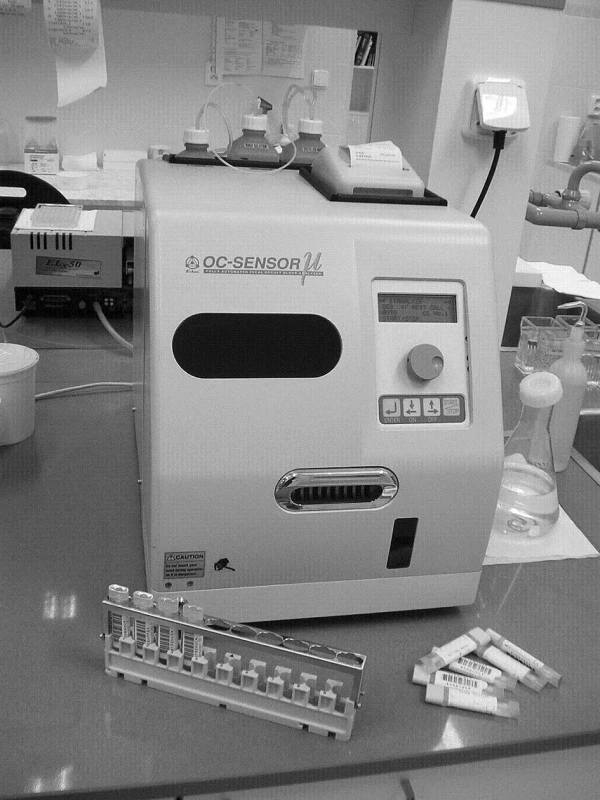
Zkumavky se vyhodnocují v automatickém analyzátoru (obr. 2). Jde o kombinaci kvantitativního odběru stolice s kvantitativní analýzou. Ta je prováděna latex aglutinační imunoturbidimetrickou reakcí s protilátkou k A0 lidskému hemoglobinu. Citlivost detekce je 20-2000 ng/ml [2]. Kapacita analyzátorů u nás zatím používaných je 80 vzorků za hodinu. Výsledkem testu je číselná hodnota množství lidského hemoglobinu ve stolici. Při optimální hraniční hodnotě pro screening (75 ng/ml) test dává optimální proporci mezi senzitivitou (73 %) a specificitou (90 %) pro cílovou skupinu pacientů s karcinomy nebo pokročilými polypy. Při této a vyšší hodnotě je pacient odeslán ke koloskopickému vyšetření. Při normálním koloskopickém nálezu je 95% rozsah průměrných hodnot (95% CI) 24-45 ng/ml, u pokročilých adenomů 315-654 ng/ml, u karcinomů 697-1477 ng/ml [9].
Otázka hrazení testu pojišťovnou – test kvantitativní je test imunochemický. Otázka skladování testu – vždy dát ihned po odběru, ihned po obdržení od pacienta, ihned po dodání do biochemické laboratoře do chladničky. Časové zpracování testu biochemickou laboratoří optimálně do 7 dnů, časový údaj požadovat od své laboratoře na výsledku. A kam test odeslat – do nejbližší biochemické laboratoře disponující analyzátorem kvantitativních testů. V současné době to jsou: VFN Praha, Thomayerova nemocnice Praha, Masarykův onkologický ústav Brno, ÚVN Praha, Nemocnice Na Homolce, ADC Sanatorium Praha 4, FN Ostrava, FN Plzeň, nemocnice Karlovy Vary, nemocnice Písek, P+P klinika Kladno.
DISKUSE
Ve velmi blízké budoucnosti – několika měsíců – by mohlo dojít k průlomu v oblasti screeningu kolorektálního karcinomu. Zvažuje se totiž i alternativní distribuce kvantitativního imunochemického testu poštou potenciálním účastníkům screeningové populace. Je studiemi prokázáno, že při takovémto způsobu distribuce testu je dosaženo téměř 50% účasti populace [1]. To je oproti výše zmiňovaným současným 18 % obrovský skok, který prověří funkčnost celého systému. Další variantou distribuce je cestou praktických lékařů a gynekologů, jak tomu bylo dosud. Pro posílení distribuce formou obálkovou jednoznačně hovoří nízká compliance populace dosahovaná v minulých letech. Pro distribuci cestou gynekologických ambulancí a ambulancí praktických lékařů hovoří zaběhnutost celého procesu vydávání testu, vyhodnocení testu a eventuálního odeslání pacienta do koloskopického screeningového centra. Pro kombinaci obou metod hovoří jak nízká compliance populace, tak zaběhnutá cesta pomocí ambulancí primární péče.
Otázka změny nastavení celého systému je z hlediska časových změn nevyzpytatelná. Zhruba 8 let trvalo, než prorazil do screeningu oficiálně kód pro test imunochemický, ale zavedení procedur kolem primární screeningové kolonoskopie bylo velmi rychlé. Roli hraje jistě schopnost jednotlivců odpovědných za to či ono, prosadit změny. S ohledem na tato fakta by bylo jistě přínosem, aby jednání a výstupy zasedání Rady pro screening kolorektálního karcinomu při MZČR neprobíhala za zavřenými dveřmi a aby zápisy z jednání byly přístupné široké veřejnosti gastroenterologické, gynekologické, praktických lékařů a nyní již i biochemické. Tak jak to bylo přislíbeno předsedou Rady pro screening kolorektálního karcinomu profesorem Zavoralem v listopadu 2010 na Českém gastroenterologickém kongrese v Karlových Varech. Pro zvýšení compliance populace je obrovský prostor. Obavy jedné profesní skupiny z umenšení svého významu zavzetím dalších profesních skupin do screeningu při 18% compliance populace nejsou opodstatněné. I kdyby eventuální obálková metoda zahrnula kýžených 50 % populace, stále ještě 50 % zbývá na lékaře primární péče.
Největší nebezpečí promarněné šance vidím v současné době v nevyužití schopnosti kvantitativního testu doputovat v obálce k pacientovi a od pacienta poštou do laboratoře. Otázka organizace je již věc druhá, skýtající řadu netušených možností. Tady je však potřeba najít v biochemické společnosti tým lidí schopných tuto věc podpořit a zrealizovat. Ať již plošně na řadě pracovišť s nízkokapacitními analyzátory, nebo na pár k tomu určených pracovištích s několika velkokapacitními analyzátory – možná věc elegantnější, snadnější, jednodušší. Lidé, kteří jen vysvětlují, proč věci udělat nelze, jsou pro screeningový program nepotřební.
Otázka vybavení gynekologických ambulancí určitým typem testu je jistě záležitostí stěžejní. Každý si může udělat svůj názor sám podle předvedených faktů. Nízce citlivý test guajakový vyžadující dietu, který má ve srovnání s testy kvantitativními zhruba poloviční záchyt karcinomů a třetinový záchyt adenomů, spektrum zachycených karcinomů u testu guajakového je přitom více ve stadiích pozdnějších nežli časných? Některý test imunochemický nekvantitativní, který je ve srovnání s guajakovými testy asi dvakrát citlivější, lze ho vyhodnotit ihned, ale velká většina těchto testů má absenci skutečně validních studií dokazujících jejich firemně propagované vlastnosti? Test nejmodernější, nejcitlivější, opírající se o výsledky velkých evropských studií, test kvantitativní, s jinou logistikou celého procesu výdeje, odběru a vyhodnocení, nicméně jistě test budoucnosti, a to možná velmi blízké?
ZÁVĚR
Screeningový program kolorektálního karcinomu v České republice potřebuje poctivou a systematickou práci každého lékaře primární péče. Není zde prostor na meziprofesní rivalitu, je dost práce pro všechny. Screeningový program nám nelítostně skládá účty a za naše „pololetní vysvědčení“ by nás rodiče nepochválili. Neoddiskutovatelná je snaha věci změnit. Na prvním místě však musí být cíl snížit úmrtnost, zlepšit záchyt časných stadií, zvýšit účast populace. V čele tohoto procesu musí stát lidé, kteří by pro screening dýchali. Snahy zviditelnit vlastní osoby, zvýhodnit reprezentované profesní skupiny nebo dokonce podpořit vlastní ekonomické cíle do tohoto procesu nesmí patřit. Troufám si tvrdit, že pokud zde tyto snahy budou, screeningový program nemá šanci na úspěch.
MUDr. Jaroslava
Tereza Kovářová
IV.
interní klinika
VFN
a 1. LF UK
U Nemocnice
2
128
02 Praha 2
email
jaroslava.kovarova@vfn.cz
Sources
1. Courtier, R., Casamitjana, M., Macia, F., et al. Results of a study on populational colorectal cancer screening. Cir Esp, 2009, 85(3), p. 152-157.
2. Dubská, L., Nechvátal, J. Kvantitativní stanovení hemoglobinu ve stolici. Laboratorní technologie. Dostupný na http://www. stapro.cz/bullfons/32009/labo1.pdf.
3. Dušek, L., Abrahámová, J., Mužík, J., et al. Populační odhady počtu nemocných s kolorektálním karcinomem v ČR - jeden z nástrojů hodnocení včasné diagnostiky časných stadií a rekurence onemocnění. Farmakoterapie - speciální příloha Kolorektální karcinom, 2009, s. 11-20.
4. Frič, P., Zavoral, M., Dvořáková, H., et al. An adapted program of colorectal cancer screening – 7 years experience and cost-benefit analysis. Hepatogastroenterology, 1994, 41(5), p. 413‑416.
5. Grazzini, G., Visioli, CB., Zorzi, M., et al. Immunochemical faecal occult blood test: number of samples and positivity cutoff. What is the best strategy for colorectal cancer screening? Br J Cancer, 2009, 100(2), p. 259-265.
6. Grazzini, G., Ventura, L., Kappa, MS., et al. Influence of seasonal variations in ambient temperatures on performance of immunochemical faecal occult blood test for colorectal cancer screening: observational study from the Florence distrikt. Gut, 2010, 59(11), p. 1511-1515.
7. Hol, L., Wilschut, JA., van Ballegooijen, M., et al. Screening for colorectal cancer: random comparison of guaiac and immunochemical faecal occult blood testing at different cut-off levels. Br J Cancer, 2009, 100(7), p. 1103-1110.
8. Hundt, S., Haug, U., Brenner, H. Comparative evaluation of immunochemical fecal occult blood tests for colorectal adenoma detection. Ann Intern Med, 2009, 150(3), p. 162-169.
9. Levi, Z., Rozen, P., Hazazi, R., et al. A Quantitative immunochemical fial occult blood test for colorectal neoplasia. Ann Intern Med, 2007, 146(4), p. 244-255.
10. Rossum, LG., Rijn, AF., Laheij, RJ., et al. Random comparison of guaiac and immunochemical fecal occult blood tests for colorectal cancer in a screening population. Gastroenterology, 2008, 135(1), p. 82-90.
11. Rossum, LG., Rijn, AF., Oijen, MG., et al. False negative fecal occult blood test due to delayed sample return in colorectal cancer screening. Int J Cancer, 2009, 125(4), p. 746-750.
12. Rozen, P., Levi, Z., Hazazi, R., et al. Identification of colorectal adenomas by a quantitative immunochemical faecal occult blood screening test depends on adenoma characteristics, development threshold used and number of test performed. Aliment Pharmacol Ther, 2009, 29(8), p. 906-917.
13. Vilkin, A., Rozen, P., Levi, Z., et al. Performance characteristic and evaluation of an automated-developed and quantitative, immunochemical, fecal occult blood screening test. Am J Gastroenterol, 2005, 100(11), p. 2519-2525.
14. Zavoral, M., Suchánek, S., Závada, F., et al. Colorectal cancer screening in Europe. World J Gastroenterol, 2009, 15(47), p. 5907-5915.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicineArticle was published in
Czech Gynaecology

2011 Issue 2
Most read in this issue
- Prodloužená kultivace embryí při IVF nezvyšuje naději na otěhotnění
- Děložní myomy a jejich léčba
- Luteální podpora v programu IVF/ET
- Snížená plodnost a současné možnosti vyšetřování v reprodukční imunologii