Přesnost Edinburské škály poporodní deprese ve screeningu těžké depresivní poruchy a dalších psychických poruch u žen ke konci šestinedělí
Accuracy of the Edinburgh Postnatal Depression Scale in screening for major depressive disorder and other psychiatric disorders in women towards the end of their puerperium
Objective: To assess the accuracy of the Edinburgh Postnatal Depression Scale (EPDS) in screening for severe depression and other mental disorders in women at the end of puerperium. Materials and methods: We administered the Czech version of the EPDS to assess depressive symptoms and the Mini International Neuropsychiatric Interview to determine psychiatric diagnoses in 243 women at the end of their puerperium. Then, we determined the frequencies of severe depressive disorder and other psychiatric disorders in our cohort. Furthermore, we assessed the sensitivity, specificity, positive predictive value, negative predictive value, and other diagnostic variables for the presence of severe depression and other psychiatric disorders for different threshold scores on EPDS. We evaluated the detection potential of EPDS for detecting monitored mental disorders by using the receiver operating characteristic curve analysis and determining the area under the curve. Results: Severe depressive disorder was present in 2.5% (95% CI: 1.1–5.3%) of women. Any monitored mental disorder was present in 13.6% (95% CI: 9.8–18.5%). The best sensitivity/specificity ratio for detecting major depressive disorder was found for the EPDS threshold score ≥ 11; sensitivity was 83% (95% CI: 35–99%) and specificity was 79% (95% CI: 74–84%). The EPDS ≥ 11 then achieved a sensitivity of 76% (95% CI: 58–89%) and specificity of 82% (95% CI: 76–87%) for the detection of any mental disorder of interest. Conclusion: Our results showed that the Czech version of EPDS has good internal consistency, and the EPDS score ≥ 11 achieves the best combination of sensitivity and specificity values for detecting major depressive disorder. Screening with EPDS in women at the end of puerperium can detect psychiatric disorders other than severe major depression.
Keywords:
puerperium – postpartum depression – screening – Edinburgh postpartum depression scale – perinatal mental health
Authors:
Horáková A. 1,2; Nosková E. 1,3; Švancer P. 1,3; Marciánová V. 4; Koliba P. 5; Šebela A. 1,3
Authors‘ workplace:
Národní ústav duševního zdraví, Klecany
1; Katedra psychologie, Filozofi cká fakulta, UK, Praha
2; Klinika psychiatrie a lékařské psychologie 3. LF UK a NÚDZ, Praha
3; Porodnicko-gynekologická klinika LF UP a FN Olomouc
4; Gynekologicko-porodnická klinika 1. LF UK a FN Bulovka, Praha
5
Published in:
Ceska Gynekol 2022; 87(1): 19-26
Category:
Original Article
doi:
https://doi.org/10.48095/cccg202219
Overview
Cíl: Zhodnotit přesnost Edinburské škály poporodní deprese (EPDS) ve screeningu těžké deprese a jiných duševních poruch u žen v šestinedělí. Soubor a metodika: U 243 žen jsme administrovali EPDS k hodnocení depresivních příznaků a Mini-mezinárodní neuropsychiatrické interview k určení psychiatrických diagnóz. Určili jsme frekvenci výskytu sledovaných psychických poruch v souboru a vyhodnotili jsme senzitivitu, specificitu a další diagnostické proměnné pro přítomnost těžké deprese a jiných duševních poruch pro různé prahové skóry v EPDS. Výsledky: Těžká depresivní porucha se vyskytovala u 2,5 % (95% IS 1,1–5,3 %) žen. Jakákoli sledovaná duševní porucha pak u 13,6 % (95% IS 9,8–18,5 %) žen. Nejlepšího poměru senzitivity a specificity pro záchyt těžké depresivní poruchy dosahoval prahový skór EPDS ≥ 11; senzitivita: 83 % (95% IS 35–99 %); specificita: 79 % (95% IS 74–84 %). EPDS skór ≥ 11 pak dosahoval senzitivitu 76 % (95% IS 58–89 %) a specificitu 82 % (95% IS 76–87 %) pro záchyt jakékoli sledované duševní poruchy. Závěr: Česká verze EPDS má dobrou vnitřní konzistenci a EPDS skóre ≥ 11 dosahuje nejlepší kombinace hodnot senzitivity a specificity pro detekci těžké depresivní poruchy. Screening pomocí EPDS u žen na konci šestinedělí může odhalit i jiné psychické poruchy než pouze těžké deprese.
Klíčová slova:
poporodní deprese – screening – šestinedělí – Edinburská škála poporodní deprese – perinatální duševní zdraví
Úvod
Vzhledem k velké biologické (změny hladin pohlavních hormonů, stresových hormonů, neurotransmiterů), ale i psychosociální (akcelerovaný stres, nedostatek spánku, změna režimu) zátěži jsou matky v postnatálním období vulnerabilní k rozvoji různých duševních poruch [1]. Česká studie uvádí, že prevalence duševních poruch u žen na mateřské či rodičovské dovolené je 17,6 % (95% IS 11,8–25,0 %) [2]. Mezi nejčastější duševní poruchy u žen po porodu patří poporodní deprese (PPD – postpartum depression) s celosvětovou prevalencí 17,7 % (95% IS 16,6–18,8 %), avšak prevalence PPD je v různě vyvinutých zemích světa rozdílná. Vyšší výskyt PPD byl popsán v zemích s vysokou mateřskou a novorozeneckou mortalitou [3].
Duševní zdraví matky v poporodním období má zásadní vliv jak na ženu samotnou, tak i na novorozence a v konečném důsledku i na celou rodinu a společnost [4–6]. I přes výše uvedené je důraz kladený na prevenci, intervenci a léčbu duševních onemocnění v perinatálním období v České republice stále nedostatečný. A to i přesto, že rané prodromální symptomy PPD, kterými může být pokleslá nálada, úbytek chuti k jídlu, poruchy spánku atp., jsou pomocí screeningových nástrojů levně a spolehlivě zachytitelné [7].
V současné době je česká gynekologicko-porodnická praxe stále zatížena absencí konkrétního validovaného nástroje pro jasné rozlišení matek, které jsou ve vysokém riziku přítomnosti PPD, a matek, které v riziku pravděpodobně nejsou. Matky v riziku tudíž zůstávají v poporodním období bez ošetření možnými intervencemi a riziko rozvoje PPD u nich nadále přetrvává nebo se dokonce stupňuje [8].
Pro rychlý, šetrný a finančně nenáročný záchyt žen v riziku lze v běžné gynekologicko-psychiatrické praxi používat v zahraničí často citovaný sebehodnoticí screeningový dotazník Edinburská škála poporodní deprese (EPDS – Edinburgh Postnatal Depression Scale) [9]. Pro zavedení screeningu PPD do praxe v České republice musí být zmíněný nástroj nejprve validován na souboru žen v perinatálním období v české populaci.
V naší práci proto přinášíme výsledky validační studie škály EPDS v populaci českých žen na konci šestinedělí. Cílem naší práce bylo popsat psychometrické vlastnosti škály EPDS při záchytu PPD i jiných duševních poruch u žen na konci šestinedělí a určit vhodný prahový skór, jež naznačuje, které matky jsou již ve vysokém riziku přítomnosti PPD a které nikoli.
Soubor pacientek a metodika
Nábor studijního souboru
Účastnice studie byly oslovovány ke vstupu do studie dvěma způsoby:
a) svým ambulantním gynekologem v rámci kontroly ke konci šestinedělí;
b) u účastnic, které dobrovolně vyplnily informovaný souhlas po porodu v porodnici navazujícím e-mailem ke konci šestinedělí.
Nábor probíhal celkem ve 20 gynekologicko-porodnických ambulancích (šest v Praze, šest ve Středočeském kraji a osm v Olomouckém kraji). Nábor v porodnicích probíhal celkem v pěti porodnicích (Fakultní nemocnice Bulovka, Fakultní Thomayerova nemocnice, Fakultní nemocnice Olomouc, Nemocnice Nymburk a Nemocnice AGEL Šternberk).
Vstupními kritérii do ambulantní části studie bylo udělení informovaného souhlasu s účastí ve studii, přítomnost na kontrole u ambulantního gynekologa po porodu ke konci šestinedělí a věk > 18 let. Vstupním kritériem do porodnické části studie bylo udělení informovaného souhlasu s účastí ve studii, vyplnění kontaktního e-mailu do formuláře v porodnici po porodu před propuštěním z hospitalizace a věk > 18 let.
Nástroje
Edinburská škála poporodní deprese (EPDS) je sebehodnoticí škála skládající se z deseti otázek [10]. Na každou otázku jsou připraveny čtyři možné odpovědi s minimálním skóre 0 a maximálním skóre 3. Celkový skór na škále EPDS tak může dosahovat 0–30 bodů. Otázky EPDS mapují přítomnost a závažnost depresivních příznaků v posledním týdnu. Ve studii jsme použili český překlad škály [8]. Účastnice studie vyplňovaly EPDS buď na tabletu v čekárně svého ambulantního gynekologa, nebo kliknutím na online formulář. V obou případech byl dotazník realizován na platformě forms.nudz.cz, která je umístěna na serverech Národního ústavu duševního zdraví, které jsou chráněný proti internetové kriminalitě.
Mini-mezinárodní neuropsychiatrické interview česká verze 5 (MINI5) bylo stanoveno jako „zlatý standard“ pro diagnostiku duševních poruch u účastnic studie [11]. Interview MINI se skládá z diagnostických modulů duševních poruch dle Mezinárodní klasifikace nemocí 10. verze. Do 2 dnů od vyplnění EPDS byly účastnicím výzkumu administrovány proškolenými psychiatry z Národního ústavu duševního zdraví telefonicky následující MINI5 moduly:
- těžká depresivní epizoda,
- (hypo) manická epizoda,
- panická porucha,
- agorafobie,
- sociální fobie,
- obsedantně-kompulzivní porucha,
- psychotické poruchy,
- generalizovaná úzkostná porucha.
Českou verzi MINI5, která je zavedena ve výzkumu v českém prostředí, překládal profesor psychiatrie MUDr. Petr Zvolský, DrSc. [12]. Administrátoři MINI5 byli k výsledkům EPDS jednotlivých účastnic zaslepeni.
Statistická analýza
Do statistické analýzy byly zařazeny jen ty účastnice, které vyplnily EPDS v období od 5. do 7. týdne po porodu. Deskriptivní statistiku prezentujeme jako průměr a směrodatnou odchylku, zatímco nominální proměnné jako poměry a procenta, u kterých jsme vypočítali 95% interval spolehlivosti (IS) pomocí Wilsonovy procedury [13].
Pro popis distribuce hodnot souhrnného skóre na škále EPDS ve studijním souboru jsme určili jeho 3., 10., 25., 50., 75., 90. a 97. percentil. Míru vnitřní konzistence české verze EPDS jsme hodnotili pomocí Cronbachova koeficientu alfa.
Pro prahové skóry ≥ 8 až ≥ 19 na škále EPDS jsme vypočítali jejich senzitivitu (schopnost testu správně diagnostikovat pacienta jako nemocného – vyjadřuje pravděpodobnost, že test bude pozitivní u skutečně nemocných lidí), specificitu (schopnost testu negativně vyhodnotit zdravé jednotlivce – vyjadřuje pravděpodobnost, že test bude negativní u zdravých lidí), pozitivní prediktivní hodnotu (PPH; výsledků testu – vyjadřuje pravděpodobnost, že člověk je skutečně nemocný při pozitivním testu), negativní prediktivní hodnotu (NPH; podíl správně negativních výsledků ze všech negativních výsledků testu – vyjadřuje pravděpodobnost, že člověk je zdravý při negativním testu), negativní věrohodnostní poměr (LR–; vyjadřuje podíl pravděpodobnosti, že nemocný je testem chybně diagnostikován jako negativní, a pravděpodobnosti, že zdravý pacient je diagnostikován jako negativní) a pozitivní věrohodnostní poměr (LR+; vyjadřuje podíl pravděpodobnosti, že nemocný pacient je testem diagnostikován jako pozitivní a pravděpodobnosti, že zdravý pacient je chybně diagnostikován jako pozitivní). Výše uvedené hodnocení škály EPDS bylo provedeno pro záchyt velké depresivní epizody a jakékoli sledované duševní poruchy dle MINI5. Hodnocení diagnostického testu jsme provedli dle Duška et al [14] a dále jsme pro senzitivitu, specificitu, PPH a NPH vypočítali 95% IS.
Detekční potenciál EPDS pro výskyt těžké depresivní epizody nebo výskyt jakékoli sledované duševní poruchy jsme zhodnotili pomocí ROC analýzy (ROC – receiver operating characteristic curve) a určení plochy pod křivkou (AUC – area under the curve). Statistické analýzy byly provedeny v programu IBM SPSS Statistics 23.
Ambulantní část studie byla schválena Etickou komisí Národního ústavu duševního zdraví pod č. j. 72/20, porodnická část pak pod č. j. 130/20. Všechny účastnice udělily před zařazením do studie a zahájením sběru dat svůj informovaný souhlas.
Výsledky
Soubor a výsledky MINI5
S nabídkou účasti ve studii jsme oslovili celkem 810 žen. Do analýzy bylo zařazeno 243 žen (30 %). Nejvíce žen (n = 244) bylo vyřazeno z toho důvodu, že škálu EPDS vyplnily dříve než v 5. týdnu od porodu nebo později než v 7. týdnu. Podrobnější informace o procesu náboru a sběru dat přináší schéma náboru účastnic studie a sběru dat (schéma 1). Průměrný věk souboru byl 32,0 let (směrodatná odchylka 4,9; minimum 19; maximum 46). Celkem 141 žen žilo ve společné domácnosti s manželem (58 %), 99 ve společné domácnosti s partnerem (41 %) a tři ženy uvedly, že žijí samy (1,2 %).
Scheme 1. Recruitment of study participants and data collection.

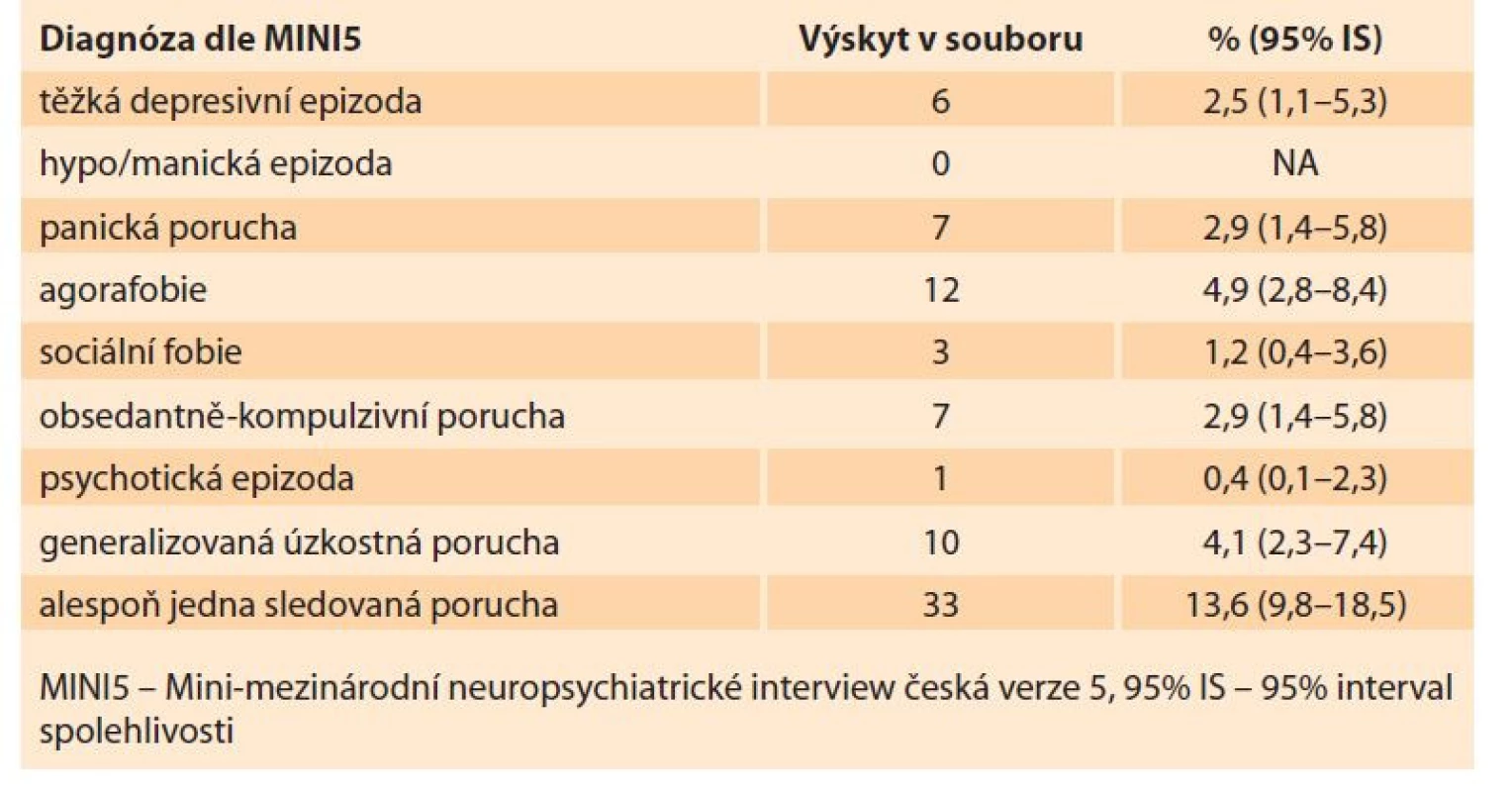
Těžká depresivní epizoda byla diagnostikována dle MINI5 u šesti žen (n = 6/243; 2,5 %, 95% IS 1,1–5,3 %). Alespoň jedna sledovaná duševní porucha byla dle MINI5 diagnostikována u 33 žen (n = 33/243; 13,6 %, 95% IS 9,8–18,5 %). Podrobnější informace o výsledcích MINI5 šetření přináší tab. 1.
Tab. 1. Results of MINI5 interview in the whole group (N = 243).
Výsledky škály EPDS a její diagnostické vlastnosti
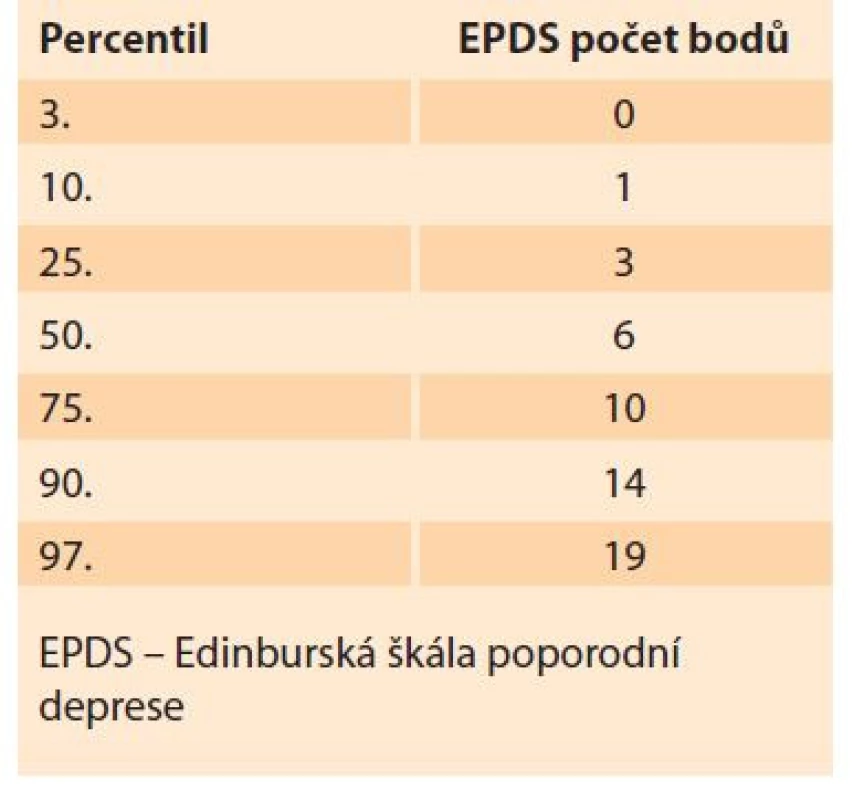
Průměrné celkové skóre dosahovalo na škále EPDS u studijního souboru 6,8 bodů (směrodatná odchylka = 5,0; medián = 6; minimum = 0, maximum = 24). Celkové skóre EPDS tři body odpovídalo 25. percentilu, 50. percentilu 6 bodů a 75. percentilu 10 bodů (tab. 2). Cronbachův koeficient alfa dosahoval hodnoty 0,863.
Tab. 2. Percentile distribution of EPDS
scale results.
Tab. 3 ukazuje senzitivitu, specificitu, pozitivní prediktivní hodnotu, negativní prediktivní hodnotu, věrohodnostní poměry pro pozitivní a negativní test a diagnostický poměr šancí prahových skórů na škále EPDS pro záchyt těžké depresivní epizody dle MINI5. S rostoucím prahovým skórem klesala senzitivita a rostla specificita testu. PPH dosahovala nízkých hodnot s nejvyšším hodnotou 33 % pro EPDS ≥ 18: NPH dosahovala u všech sledovaných skórů více než 98 %. Obr. 1. Část A ukazuje ROC křivku pro EPDS při záchytu těžké depresivní epizody, plocha pod křivkou (AUC) dosahovala 0,904 (95% IS 0,817–991; p = 0,001).
Tab. 3. Sensitivity, specificity and other screening properties of the EPDS scale for the detection of major depressive
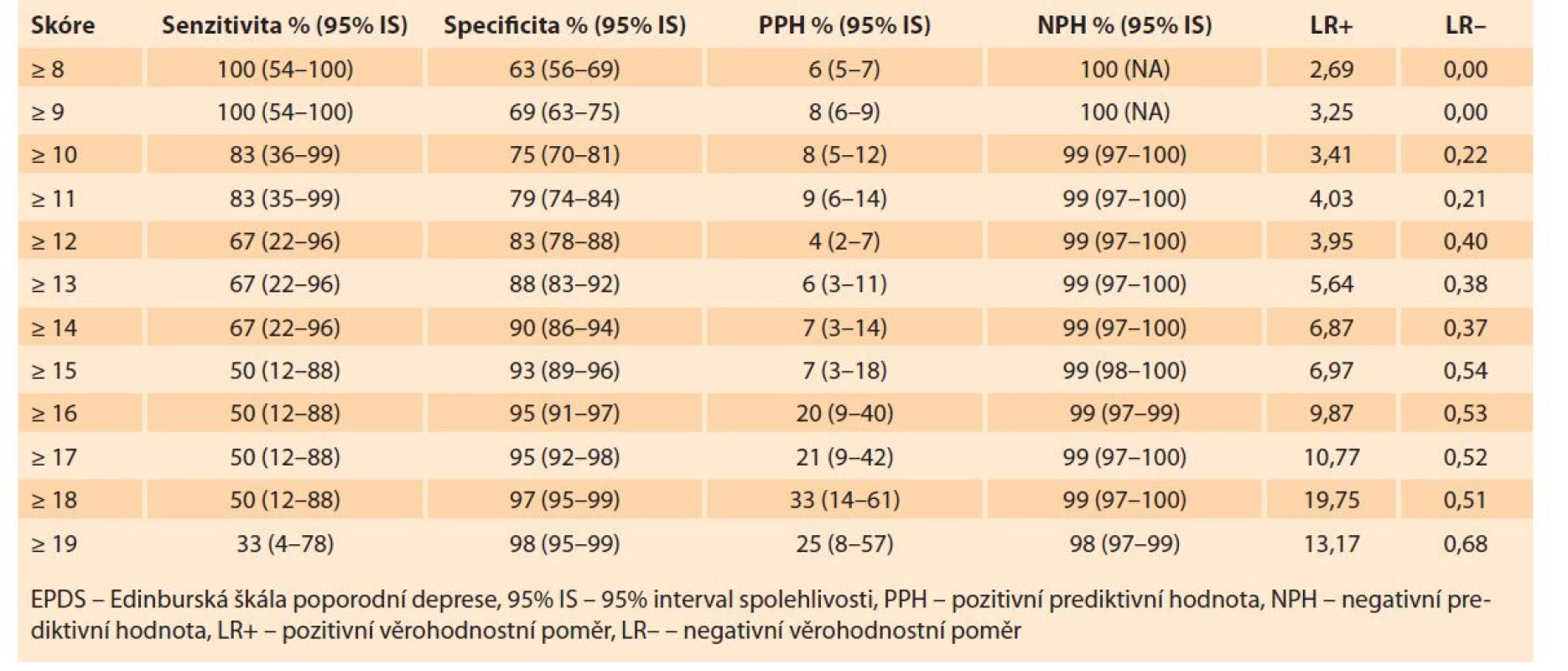
Fig. 1. ROC curves for detection of major depressive disorder (A) and for detection of any observed mental disorder (B) using
the Edinburgh Postnatal Depression Scale.
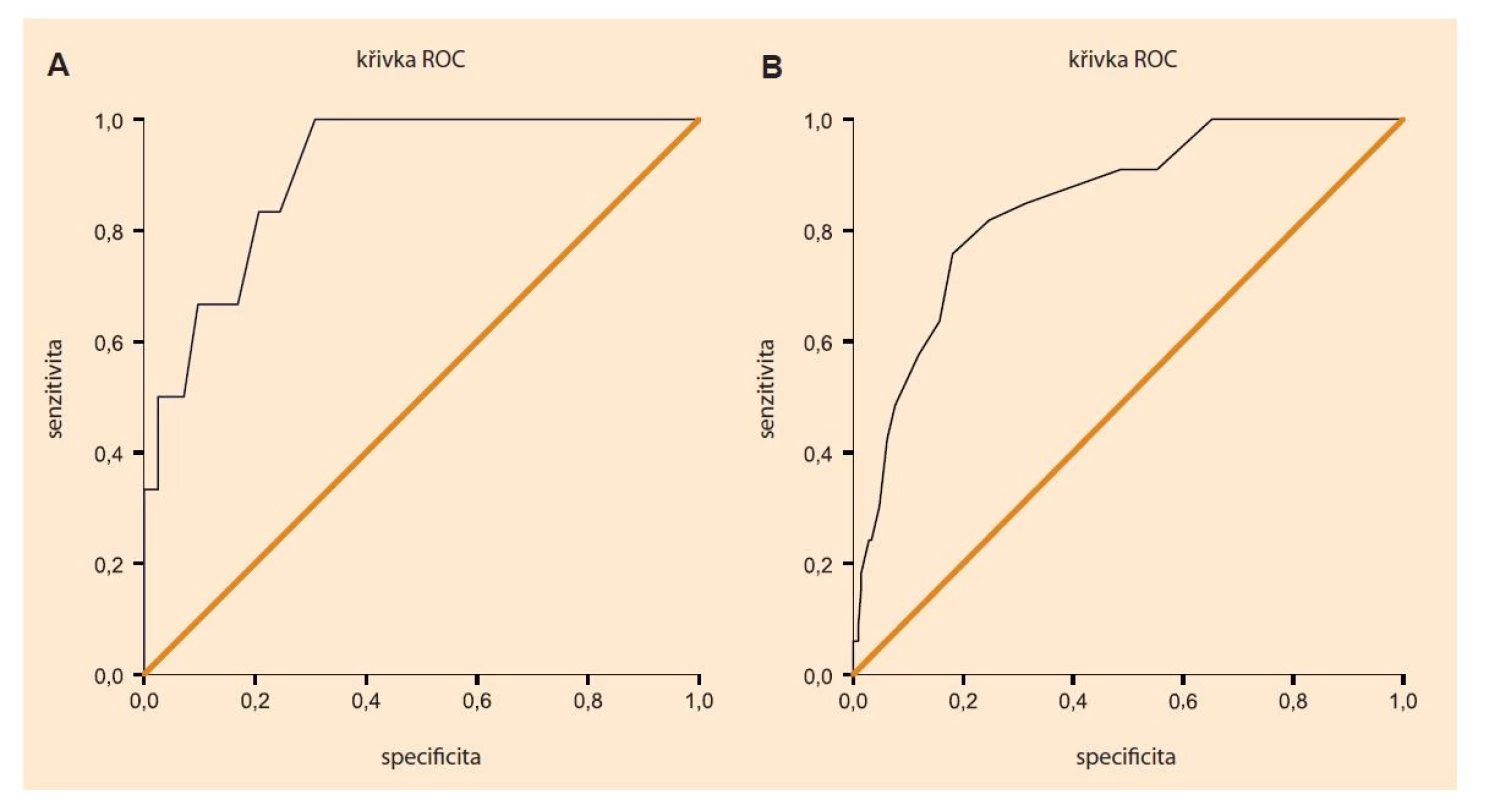
Tab. 4 ukazuje senzitivitu, specificitu, pozitivní prediktivní hodnotu, negativní prediktivní hodnotu, věrohodnostní poměry pro pozitivní a negativní test a diagnostický poměr šancí prahových skórů na škále EPDS pro záchyt alespoň jedné sledované duševní poruchy dle MINI5. PPH dosahovala nízkých hodnot s nejvyšším hodnotou 67 % pro EPDS ≥ 18, NPH dosahovala u všech sledovaných skórů více než 87 %. Obr. 1. Část B ukazuje ROC křivku pro EPDS při záchytu těžké depresivní epizody, plocha pod křivkou (AUC) dosahovala 0,846 (95% IS 0,779–0,912; p > 0,001).
Tab. 4. Sensitivity, specificity and other screening properties of the EPDS scale for the occurrence of at least one monitored
mental disorder according to MINI5.

Diskuze
Přestože je EPDS po celém světě široce používaná škála pro screening depresivní poruchy u žen v poporodním období, v České republice doposud chyběla studie, která by tuto škálu v našem prostředí validovala oproti diagnostickému standardu. Na vzorku českých žen na konci šestinedělí jsme proto administrovali českou verzi EPDS za účelem zjištění jejích psychometrických vlastností a prahových hodnot pro záchyt žen v riziku přítomnosti poporodní deprese (PPD), ale i jiných duševních poruch. Jako zlatý standard pro porovnání jsme využili MINI5. Naše výsledky ukazují, že česká verze EPDS má dobrou vnitřní konzistenci a EPDS skóre ≥ 11 dosahuje nejlepší kombinace hodnot senzitivity a specificity pro detekci těžké depresivní poruchy (senzitivita 83 %, specificita 79 %).
Námi identifikovaná prahová hodnota (≥ 11) je v souladu s doporučovanou prahovou hodnotou pro screening poporodní deprese určené na základě recentní metaanalýzy Levise et al [7]. Oproti tomu jiné studie doporučují odlišné hodnoty, např. > 12 [15], ale > 10 [16,17]. Pozorované rozdíly v doporučované prahové hodnotě jsou dány preferencí maximalizace hodnot odlišných vlastností (např. pouze senzitivity nebo specificity namísto jejich kombinace). Rozdílné prahové hodnoty poukazují na různé přístupy práce se škálou EPDS. Vyšší prahové skóry EPDS s vyšší specificitou, ale nižší senzitivitou jsou využívány v případě snahy využívat EPDS jako diagnostický nástroj v epidemiologických studiích [18]. Nižší prahové skóry s nižší specificitou, ale vyšší senzitivitou pak u pilotních screeningových studií [19]. Při námi zvolené hodnotě ≥ 11 dosahovala senzitivita 83 % (95% IS 35–99 %) a specificita 79 % (95% IS 74–84 %). Naše hodnoty senzitivity a specificity jsou podobné s hodnotami reportovanými v recentní metaanalýze Levise et al [7], kde se senzitivita rovnala 81 % (95% IS 75–87 %) a specificita 88 % (95% IS 85–91 %) pro totožné prahové skóre a diagnostický standard. Oproti naší studii má nicméně tato metaanalýza u hodnot senzitivity vzhledem k většímu vzorku výhodu užšího intervalu spolehlivosti. Obecně validační studie EPDS reportují nejen vysokou specificitu a senzitivitu, ale i vysokou PPH. Naše PPH byla oproti ostatním studiím [7] pro hodnotu ≥ 11 velmi nízká: 9 % (95% IS 6–14 %). Nízká PPH mohla být v naší studii zapříčiněna nízkou prevalencí depresivní poruchy ve sledovaném vzorku danou tím, že jsme oproti jiným studiím sledovali pouze těžkou depresivní poruchu a ne její středně těžkou a lehkou formu. Pro potřeby screeningu je námi nalezená hodnota PPH přijatelná, zatímco pro diagnostiku by byla již příliš nízká. Při vyšších prahových hodnotách (např. ≥ 16) se PPH zvětšila na 20 % (95% IS 9–40 %), což je nicméně stále velmi nízká hodnota. Oproti tomu NPH byla pro námi sledované skóre ≥ 11 vysoká: 99 % (95% IS 97–100 %) a neměnila se příliš ani v závislosti na rostoucích prahových hodnotách. LR+ se pro námi sledovanou hodnotu ≥ 11 rovnal 4,05 a LR– dosahoval ve stejném případě 0,21 %. Obě hodnoty pokrývaly identifikované intervaly pro LR+ a LR– extrahované z review od Gibsona et al [20].
V našem souboru bylo na základě MINI5 interview diagnostikováno s těžkou depresivní epizodou šest žen (2,5 %; 95% IS 1,1–5,3 %), což v přepočtu na cca 113 000 živě narozených dětí za rok v ČR odpovídá přibližně 2 850 ženám s těžkou depresí po porodu ročně. Celosvětová prevalence PPD je odhadována na 17,7 % (95% IS 16,6–18,8 %). Nižší prevalence v našem souboru lze objasnit několika důvody:
1) souhrnná celosvětová prevalence zahrnuje i lehké a středně těžké formy poporodní deprese;
2) výskyt poporodní deprese je nižší u ekonomicky a zdravotnicky rozvinutých států než v rozvojových státech, které pak zvyšují celosvětovou prevalenci.
Udávaná prevalence těžké PPD v rozvinutých zemích (4,7 %) je již bližší našim výsledkům [3,21,22].
Ačkoli se EPDS nejčastěji používá pro screening depresivní poruchy, je nutné brát v potaz, že stejný nástroj může odkazovat i na přítomnost jiných závažných duševních poruch. Ve studii Lydsdottira et al [23] měřili pomocí EPDS depresivní symptomy u žen během těhotenství a zjistili, že škála neidentifikovala pouze ženy s depresí (31,4 %), ale i s jinými závažnými duševními poruchami. Kromě žen s depresivní poruchou skórovaly nejčastěji nad prahovou hodnotou (≥ 11) i ty s obsedantně-kompulzivní (17,6 %) a bipolární (13,1 %) poruchou či s různými typy úzkostných poruch (60,8 %), případně poruch příjmu potravy (2 %). V našem vzorku jsme dle MINI5 interview zaznamenali vyjma žen s těžkou depresivní poruchou i ženy s panickou poruchou, agorafobií, sociální fobií, obsedantně-kompulzivní poruchou, psychotickou epizodou a generalizovanou úzkostnou poruchou. Na základě našich dat tedy můžeme předpokládat, že žena, která dosáhne na EPDS skóre ≥ 11, má sice pouze 9% pravděpodobnost, že má těžkou depresi, ale zároveň i 39% pravděpodobnost, že má jakoukoli z námi sledovaných duševních poruch.
Jednou z hlavních nevýhod plošného zavedení screeningu duševních poruch v šestinedělí pomocí škály EPDS je časově neúsporná klasická administrace cestou tužka–papír. Využití online screeningu pomocí moderních technologií v podobě např. internetových modulů či mobilních aplikací se v praxi jeví jako vhodná alternativa. Příkladem může být v zahraničí využívaná platforma iCope [24], která krom EPDS zahrnuje rovněž nástroj pro měření psychosociálních rizikových faktorů u matek. Aplikace iCope stejně jako jiné e-platformy umožňuje dodatečné zahrnutí otázek či celých škál v závislosti na aktuálních potřebách vyvstávajících z perinatálního výzkumu. Takzvaný e-screening má rovněž výhody automatizovaného vyhodnocení dotazníku a poskytnutí okamžité zpětné vazby. Studie od Kingstona et al [25] zdůrazňuje potenciál e-screeningu pro překonání systémových a personálních bariér. Ženy jsou totiž v porovnání s klasickou verzí tužka–papír či osobním rozhovorem při online administraci odhodlanější odpovídat bez zkreslení na otázky ohledně jejich mentálního zdraví. Realizací naší studie jsme také ukázali, že e-screening PPD je proveditelný nejen v zahraničí, ale i u nás.
Screeningové nástroje jsou adaptovány tak, aby zachytily co největší množství jedinců, kteří jsou v riziku přítomnosti určitých poruch, a to i za předpokladu zachycení falešně pozitivních případů (tedy zdravých jedinců označených jako nemocných). Screeningový nástroj funguje jako časově a finančně nenáročná metoda prevence, která umožňuje zahájení léčby či intervence v brzkých klinických či dokonce preklinických stadiích onemocnění. V gynekologicko-porodnickém prostředí by nicméně měl být samotný screening duševních poruch doprovázen následným zapojením ženy v riziku do krokového systému péče [26]. Tento přístup umožňuje následné vyloučení, nebo potvrzení těžké depresivní poruchy (či jiných duševních poruch) citlivějšími nástroji pro přesnou diagnostiku. V případě potvrzení diagnózy pak zahájení léčby. Pro zkvalitnění péče o duševní zdraví rodiček je zcela zásadní posloupnost kroků v tomto celém procesu v českém prostředí systematizovat a specifikovat i na základě zahraniční zkušenosti, kde celkově hrají porodní asistentky se specializací na duševní zdraví nebo i samotní ambulantní gynekologové větší roli v péči o duševní zdraví svých pacientek, než tomu je v našich končinách [27–29]. Zavedení screeningového nástroje, např. právě EPDS, do praxe je nutným, byť samo o sobě nedostačujícím krokem v celé kaskádě péče o duševní zdraví žen v těhotenství a po porodu.
ORCID autorů
E. Nosková 0000-0002-7925-6345
P. Švancer 0000-0001-6734-6936
P. Koliba 0000-0003-2204-0145
A. Šebela 0000-0002-1063-7772
Doručeno/Submitted: 22. 11. 2021
Přijato/Accepted: 7. 12. 2021
MUDr. Antonín Šebela, Ph.D.
Národní ústav duševního zdraví
Topolová 748
250 67 Klecany
Sources
1. Ghaedrahmati M, Kazemi A, Kheirabadi G et al. Postpartum depression risk factors: a narrative review. J Educ Health Promot 2017; 6: 60. doi: 10.4103/jehp.jehp_9_16.
2. Sebela A, Byatt N, Formanek T et al. Prevalence of mental disorders and treatment gap among Czech women during paid maternity or parental leave. Arch Womens Ment Health 2021; 24 (2): 335–338. doi: 10.1007/s00737-020-01 052-w.
3. Hahn-Holbrook J, Cornwell-Hinrichs T, Anaya I. Economic and health predictors of national postpartum depression prevalence: a systematic review, meta-analysis, and meta-regression of 291 studies from 56 countries. Front Psychiatry 2018; 8: 248. doi: 10.3389/fpsyt.2017.00 248.
4. Stein A, Pearson RM, Goodman SH et al. Effects of perinatal mental disorders on the fetus and child. Lancet 2014; 384 (9956): 1800–1819. doi: 10.1016/S0140-6736 (14) 61277-0.
5. Slomian J, Honvo G, Emonts P et al. Consequences of maternal postpartum depression: a systematic review of maternal and infant outcomes. Womens Health (Lond) 2019; 15: 1745506519844044. doi: 10.1177/174550651 9844044.
6. Sanger C, Iles JE, Andrew CS et al. Associations between postnatal maternal depression and psychological outcomes in adolescent offspring: a systematic review. Arch Womens Ment Health 2015; 18 (2): 147–162. doi: 10.1007/s00737-014-0463-2.
7. Levis B, Negeri Z, Sun Y et al. Accuracy of the Edinburgh Postnatal Depression Scale (EPDS) for screening to detect major depression among pregnant and postpartum women: systematic review and meta-analysis of individual participant data. BMJ 2020; 371: m4022. doi: 10.1136/bmj.m4022.
8. Šebela A, Hanka J, Mohr P. Diagnostics and modern trends in therapy of postpartum depression. Ceska Gynekol 2019; 84 (1): 68–72.
9. Gibson J, McKenzie-McHarg K, Shakespeare J et al. A systematic review of studies validating the Edinburgh Postnatal Depression Scale in antepartum and postpartum women. Acta Psychiatr Scand 2009a; 119 (5): 350–364. doi: 10.1111/j.1600-0447.2009.01 363.x.
10. Cox JL, Holden JM, Sagovsky R. Detection of postnatal depression. Development of the 10-item Edinburgh Postnatal Depression Scale. Br J Psychiatry 1987; 150: 782–786. doi: 10.1192/bjp.150.6.782.
11. Sheehan DV, Lecrubier Y, Sheehan KH et al. The Mini-International Neuropsychiatric Interview (M.I.N.I.): the development and validation of a structured diagnostic psychiatric interview for DSM-IV and ICD-10. J Clin Psychiatry 1998; 59 (20): 22–33; quiz 34–57.
12. Winkler P, Formanek T, Mlada K et al. The CZEch mental health study (CZEMS): study rationale, design, and methods. Int J Methods Psychiatr Res 2018; 27 (3): e1728. doi: 10.1002/ mpr.1728.
13. Brown LD, Cai TT, DasGupta A. Interval estimation for a binomial proportion. Statist Sci 2001; 16 (2): 101–133. doi: 10.1214/ss/1009213 286.
14. Dušek L, Pavlík T, Jarkovský J et al. XXVI. Hodnocení diagnostických testů – věrohodnostní poměr a diagnostický poměr šancí. Cesk Slov Neurol N 2011; 74/107 (2): 221–225.
15. Shoaee F, Mohsenpour Z, Najarzadegan MR et al. Sensitivity and specificity of the Edinburgh Postnatal Depression Scale (EPDS) among Iranian mothers: a psychometric study. Systematic Review 2019; 7 (72): 10533–10540. doi: 10.22038/ijp.2019.44006.3653.
16. Venkatesh KK, Zlotnick C, Triche EW et al. Accuracy of brief screening tools for identifying postpartum depression among adolescent mothers. Pediatrics 2014; 133 (1): e45–e53. doi: 10.1542/peds.2013-1628.
17. Matijasevich A, Munhoz TN, Tavares BF et al. Validation of the Edinburgh Postnatal Depression Scale (EPDS) for screening of major depressive episode among adults from the general population. BMC Psychiatry 2014; 14: 284. doi: 10.1186/s12888-014-0284-x.
18. Meltzer-Brody S, Boschloo L, Jones I et al. The EPDS-Lifetime: assessment of lifetime prevalence and risk factors for perinatal depression in a large cohort of depressed women. Arch Womens Ment Health 2013; 16 (6): 465–473. doi: 10.1007/s00737-013-0372-9.
19. Adewuya AO, Ola BA, Dada AO et al. Validation of the Edinburgh Postnatal Depression Scale as a screening tool for depression in late pregnancy among Nigerian women. J Psychosom Obstet Gynaecol 2006; 27 (4): 267–272. doi: 10.1080/01674820600915478.
20. Gibson J, McKenzie-McHarg K, Shakespeare J et al. A systematic review of studies validating the Edinburgh Postnatal Depression Scale in antepartum and postpartum women. Acta Psychiatr Scand 2009; 119 (5): 350–364. doi: 10.1111/j.1600-0447.2009.01363.x.
21. Gavin NI, Gaynes BN, Lohr KN et al. Perinatal depression: a systematic review of prevalence and incidence. Obstet Gynecol 2005; 106 (5 Pt 1): 1071–1083. doi: 10.1097/01.AOG.0000183597. 31630.db.
22. Parsons CE, Young KS, Rochat TJ et al. Postnatal depression and its effects on child development: a review of evidence from low- and middle-income countries. Br Med Bull 2012; 101: 57–79. doi: 10.1093/bmb/Idr047.
23. Lydsdottir LB, Howard LM, Olafsdottir H et al. The mental health characteristics of pregnant women with depressive symptoms identified by the Edinburgh Postnatal Depression Scale. J Clin Psychiatry 2014; 75 (04): 393–398. doi: 10.4088/JCP.13m08646.
24. Highet N. iCOPE: an innovative and effective approach to perinatal mental health screening in pregnant women and new mothers. Women and Birth 2017; 30 (Suppl 1): 12. doi: 10.1016/j.wombi.2017.08.032.
25. Kingston D, Austin MP, Veldhuyzen van Zanten S et al. Pregnant women’s views on the feasibility and acceptability of web-based mental health e-screening versus paper-based screening: a randomized controlled trial. J Med Internet Res 2017; 19 (4): e88. doi: 10.2196/jmir. 6866.
26. Simas TA, Flynn MP, Kroll-Desrosiers AR et al. Systematic review of integrated care interventions addressing perinatal depression care in ambulatory obstetric care settings. Clin Obstet Gynecol 2018; 61 (3): 573–590. doi: 10.1097/GRF.0000000000000360.
27. Lomonaco-Haycraft KC, Hyer J, Tibbits B et al. Integrated perinatal mental health care: a national model of perinatal primary care in vulnerable populations. Prim Health Care Res 2018; 20: e77. doi: 10.1017/S1463423618000 348.
28. Byatt N, Xu W, Levin LL et al. Perinatal depression care pathway for obstetric settings. Int Rev Psychiatry 2019; 31 (3): 210–228. doi: 10.1080/09540261.2018.1534725.
29. Šebela A, Hanka J, Mohr P. Etiology, risk factors, and methods of postpartum depression prevention. Ceska Gynekol 2018; 83 (6): 468–473.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicineArticle was published in
Czech Gynaecology

2022 Issue 1
Most read in this issue
- Predikcia výsledku gravidity po embryotransfere na základe sérových koncentrácií choriového gonadotropínu
- Syndrom ruka-noha-ústa v šestinedělí
- Přesnost Edinburské škály poporodní deprese ve screeningu těžké depresivní poruchy a dalších psychických poruch u žen ke konci šestinedělí
- Barvení indocyaninovou zelení jako nový trend detekce sentinelových uzlin v onkogynekologii
